در سال ۱۹۶۷، اولین جراحی پیوند قلب در انسانها انجام شد. از آن زمان به بعد، این پروسه جان بسیاری از انسانها را در سراسر دنیا نجات دادهاست؛ این عمل مثالی از ارقام بالایی از جراحیها است که روزانه جان بسیاری از انسانها را نجات میدهند. بنابر گزارش سازمان بهداشت جهانی (WHO)، در سال ۲۰۱۲ نزدیک به ۳۱۲.۹ میلیون جراحی در سراسر دنیا انجام شدهاست. این عدد در سال ۲۰۰۴، ۲۲۶.۴ میلیون بودهاست.
در ایالت متحدهی آمریکا، رایجترین عملهای جراحی شامل آپاندکتومی (عمل برداشتن آپاندیس)، جراحی سزارین، جراحی کاتاراکت (آب مروارید)، مزتکتومی (برداشتن پستان) و جراحی بایپس (پیوند) عروق کرونری است.
بدون شک همهی این اعمال جراحی یا به بهبود زندگی بیمار کمک میکنند و یا موجب نجات جان وی میشوند؛ با این حال پروسههایی وجود دارند که آنچنان پیچیده و غیرمعمولاند که میزان پیشرفت آنها، از زمان نخستین عمل جراحی پیوند قلب، انسان را به شگفتی وا میدارد.
در این مقاله، به بررسی ۵ عمل جراحی بسیار غیرمعمول و فوقالعاده تا به امروز میپردازیم. با دکتر مجازی همراه باشید.
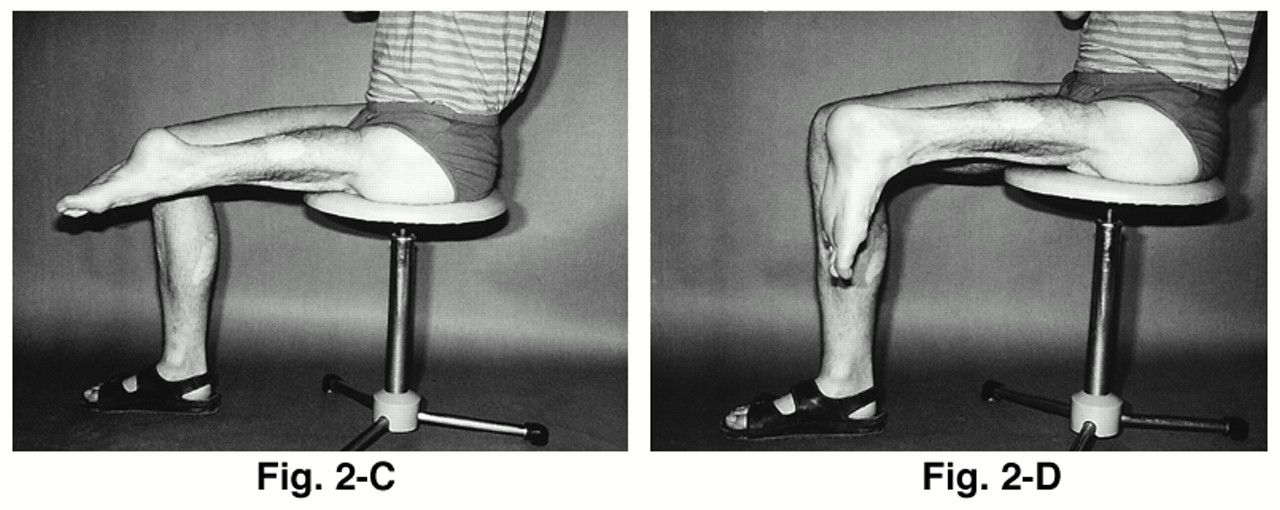
۱- روتیشنپلاستی: تبدیل قوزک پا به زانو!
روتیشنپلاستی (Rotationplasty) فرم غیرمعمولی از جراحیهای بازسازیکننده است که به قوزک پا امکان تبدیل شدن به مفصل زانو را میدهد. این پروسه شامل برداشتن انتهای استخوان فمور (ران)، زانو و بخش فوقانی تیبیا (درشتنی) و سپس، چرخش ۱۸۰درجهی قسمت تحتانی ساقپا و اتصال آن به ران میشود.
به شکل سادهتر، پا به شکل معکوس به زانو متصل میشود. زمانی که این پروسه انجام میشود، قوزکپا به عنوان زانو عمل خواهد کرد. روتیشنپلاستی به طور معمول در کودکانی انجام میشود که به تومورهای بدخیم استخوان، نظیر استئوسارکوما یا اِوینگ سارکوما، در نزدیکی زانو مبتلا بوده و به سایر روشهای درمانی پاسخ نمیدهند.
هدف اصلی این عمل جراحی، برداشتن کامل تومور است، به نحوی که به کودک اجازهی داشتن یک سبکزندگی فعال را میدهد. این امر در قطع کامل عضو امکانپذیر نیست.
روتیشنپلاستی؛ تبدیل قوزک پا به زانو
یک نمونهی جالب از روتیسنپلاستی، روی گبی شلِ۱ ۱۴ساله، از میسوری۲ انجام شدهاست؛ در ۹سالگی، بیماری اُستئوسارکوما در زانوی گبی تشخیص دادهشد. این تومور غیرقابل جراحی بوده و پس از ۱۲هفته شیمیدرمانی، گبی و خانودهاش تصمیم گرفتند عمل روتیشنپلاستی را، به عنوان بهترین روش درمانی را انجام دهند.
مادر گبی، در مصاحبهای با The Daily Mailمیگوید:
ما با گبی دربارهی این موضوع صحبت کردیم و ویدئوهایی از کودکانی که عمل جراحی روتیشنپلاستی را انجام داده و فعالیتهای نظیر اسکیتبازی، صخرهنوردی و اسکی روی آب را ادامه دادهاند را به او نشان دادیم.
ما فهمیدیم که تنها ایراد این عمل جراحی، ظاهر پای فرد خواهد بود که میتوان از آن صرف نظر کرده و بر کیفیت زندگی متمرکز شد؛ در این صورت میتوان محدودیتهای که در طول بیماری تجربه کردهاست را، بدون از دست دادن چیز زیادی، جبران کرد.

یکسال پس از انجام دادن عمل جراحی،گبی توانایی راهرفتن خود را بازیافت و دوسال بعد، میتوانست در رقصیدن با سایر افراد رقابت کند. او میگوید:
جراحی به من امکان انجامدادن کارهایی فراتر از حد انتظارم را دادهاست، هرگز حاضر نیستم به گذشته بازگردم و تصمیم خود را عوض کنم.
۲- استئو-اُدنتو-کراتوپروستسیس؛ نجات دادن بینایی با دندان!
استئو-اُدونتو-کراتوپروستسیس (osteo-odonto-keratoprosthesis) یا OOKP که با نام جراحی ‘دندان در چشم’ نیز شناخته میشود، پروسهای است که در آن از یک دندان برای حفظ بینایی بیمار استفاده میشود.
نخستین بار در اوایل دههی ۶۰میلادی، توسط پرفسور بِنِدِتو استرمپلی۳، از بیمارستان سَنکامیلوی۴ ایتالیا، ابداع شده و برای بیمارانی استفاده میشود که بینایی آنها دچار آسیبی غیرقابلجبران در ناحیهی قرنیه، در لایهی خارجی چشم، شدهاست و سایر درمانها برای آنان مفید نبودهاست.
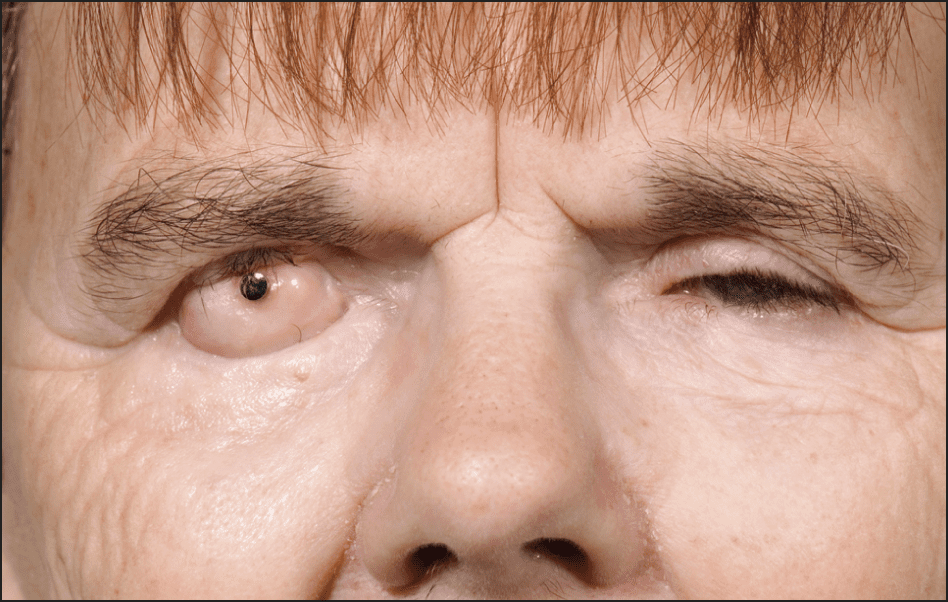
OOKP پروسهای است که شامل استفاده از دندان نیش یا پرهمولار بههمراه استخوانهای احاطهی کنندهی آن، سوراخکردن دندان و تعبیهی یک لنز پلاستیکی درون آن است. علت استفاده از دندان خود شخص، جلوگیری از بروز پاسخ ایمنی نسبت به آن است. ساختار دندان-لنز درون گونهی بیمار تعبیه میشود و در آنجا میتواند عروق خونی جدید را در طول چند ماه رشد دهد، سپس از گونهی فرد خارج شده و درون چشم جایگذاری میشود. نور میتوان ا این ساختار عبور کرده و بدین ترتیب، بینایی فرد حفظ خواهد شد.
در سال ۱۹۹۹، ایان تیبت۵ در محیط کار خود، با وارد شدن یک قطعهی آهنی درون چشمش دچار آسیب قرنیه شده و بینایی خود را از دست دادهبود. در دسامبر ۲۰۱۲، این تحت عمل جراحی OOKG در بیمارستان چشم ساسکس۶، تنها بیمارستان بریتانیا که این عمل را انجام میدهد، قرار گرفته و توانست برای نخستین بار فرزندانش را بهطور واضح ببیند!
گزارش این عمل جراحی به طور کامل در سال ۲۰۱۳ در The Telegraph منتشر شدهاست. در قسمتی از گزارش آن، ایان میگوید:
اکنون استقلال خود را بازیافتهام و میتوانم از فرزندانم زمانی که همسرم مشغول به کار است، مراقبت کنم. قبلاً، کودکانم را تنها به اشکال مبهمی مشاهده میکردم و تشخیص دادن آنان برایم غیرممکن بود؛ همواره تصاویری از آنها را در ذهنم مجسم میکردم، اما آنان زیباتر از تصورات من میباشند!
۳- همیسفیرکتومی؛ خارج کردن یک نیمکرهی مغز برای درمان تشنج
مغز پیچیدهترین ارگان بدنِ انسان است که شامل بیلیونها سلول عصبی با نام نورون است. نورونها دستوردهی به ارگانهای مختلف بدن را برای انجامدادن فعالیتهای مختلف فیزیولوژیکی و سایکولوژیکی برعهدهدارند. با در نظر گرفتن این موضوع، به نظر میرسد جداکردن یک نیمکرهی کامل از مغز امری امکانناپذیر باشد، اما در برخی موارد، این جراحی در عمل انجام میشود که همیسفیرکتومی (hemispherectomy) نام دارد.
همیسفیرکتومی شامل خارجکردن بخشی از نیمکرهی مغزی یا تمام آن، و یا قطع ارتباط بین دونیمکره است. این عمل جراحی، رادیکال است، بدین معنا که سایر اجزای مرتبط با بافت نیز، نظیر عروق مختلف خارج میشوند و میتواند تا ۱۲ساعت به طول انجامد.
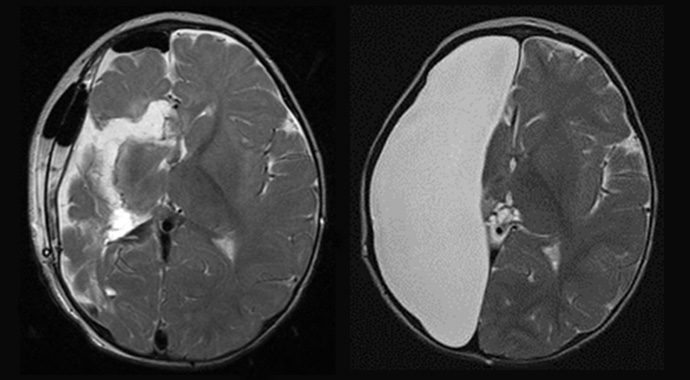
این جراحی معمولا روی افرادی که دارای بیماریهای نورولوژیکی هستند که میتواند سبب ایجاد تشنج در مغز شوند، انجام میشود. این بیماریها شامل صرع یا اپیلپسی شدید، سکتههایی که بخشهایی از مغز را درگیر میکنند، همیمگالوانسفالی۷ که شامل بزرگشدن غیرطبیعی یک نیمکره نسبت به نیمکرهی دیگر است، بیماری استورج-وبر-دیمیتری۸ که با لکههای مادرزادی در صورت، گلوکوم و تشنج شناخته میشود، انسفالیتیس راسموسن۹ که موجب التهاب قشر مخ است، میشوند. بنابر بنیاد همسفیرکتومی، این پروسه در کودکان بهترین نتیجه را در پی دارد، چرا که بخش باقیمانده از مغزشان میتواند وظایف طرف مقابل را تا حد زیادی جبران کند.
افرادی که تحت عمل همسفیرکتومی قرار میگیرند، دچار فلج در سمت مخالف نیمکرهی جداشده، از دست دادن حس برخی نواحی و نقصان عمکرد دستان و انگشتان را تجربه میکنند؛ با اینحال، مزایای این عمل در بسیاری از موارد، بر معایب آن چیره میشوند.
مثال خوبی از یک همسفیرکتومی موفقیتآمیز، کارلی میلر۱۰ از استرالیا است که برای درمان تشنج روزانهی ناشی از صرع تحت عمل قرار گرفتهاست. تصمیم او برای انجام دادن عمل، زمانی که آخرین تشنج او نهونیم ساعت به طول انجامید، قطعی شد.
کارلی در مصاحبای با The Daily Mailاظهار دارد:
من نمیتوانستم هیچجایی بدون مادرم بروم؛ حتی نمیتوانستم هنگام دوش گرفتن در را قفل کنم چرا که هر لجظه ممکن بود دچار تشنج شوم.
با اینکه کایلی برخی عوارض جانبی این عمل را تجربه میکند، اکنون زندگی نرمال و شادتری را بدون تشنجها سپری میکند.
۴- پیوند قلب هتروتوپیک؛ دو قلب بهتر از یک قلب است!
شکل سنتی عمل جراحی پیوند قلب، شامل خارج کردن قلب آسیبدیدهی بیمار و سپس جایگزینی آن با یک قلب سالمِ اهدایی است. این جراحی ارزشمند سالانه در حدود ۲۰۰۰نفر را سالانه در آمریکا نجات میدهد.
اما اگر قلب اهدایی توسط بدن پذیرنده پس زدهشود چه اتفاقی میافتد؟ شاید قلب اهدایی نتواند به تنهایی عمل کند. در این صورت عمل پیوند قلب هتروتوپیک ( heterotopic heart transplantation) انجام میشود.
پیوند قلب هتروتوپیک که با نام piggyback نیز شناخته میشود، شامل قراردادن یک قلب سالم در طرف راست قلب معیوب پذیرندهاست. هردو قلب به وسیلهی جراحی به هم متصل میشوند که به خون امکان گردش از قلب معیوب به قلب سالم را میدهد. قلب سالم میتواندخون را به سرتاسر بدن پمپ کند.
امتیاز عکس: REICHART B, JAMIESON S, Heart and Heart-Lung transplantation, 1990
در سال ۲۰۱۴، پژوهشهای دانشگاه سندیگو۱۱ در کالیفرنیا نشان میدهند که این جراحی نادر روی مردی با نام تایسن اسمیت۱۲ که از نارساییِ پیشرفتهی قلبی رنج میبرد، انجام شدهاست. دکتر مایکل مدانی۱۳، از مرکز قلب و عروق سولپیزیو۱۴ از دانشگاه سندیگو کالیفرنیا اظهار دارد:
با وجود اینکه آقای اسمیت در حال دستوپنجه نرمکردن با مرگ بود، نمیتوانست از یک پیوند قلب استاندارد استفاده کند، برداشتن قلب قدیمی و جایگزینی آن با یک قلب جدید، موجب از کار افتادن قلب دوم نیز میشد چرا که مقاومتی که برای جریان خون ریوی وجود داشت، بسیار بالا بود؛ شرایطی که با نام پرفشاری ریوی شناخته میشود. با کمک یکدیگر، دو قلب میتوانند به خوبی از عهدهی پمپاژخون برآیند.
۵- پیوند سر؛ درمانی محتمل برای افراد فلج!
در سال ۲۰۱۳، دکتر سرخیو کاناوِرو۱۵، جراح مغز و اعصابِ ایتالیایی، برای نخستین بار پروپوزالی با محتوای جراحی پیوند سر انسان را ارائه داد؛ پروسهای که تصور میکرد میتواند درمانی برای بیماریهای نورولوژیک یا عضلانی باشد.
این پروسه که HEAVEN-GEMINI نام داشت، شامل جداکردن سر یک اهداکننده با استفاده یک یک تیخ فوقتیز، بهمنظور جلوگیری از آسیب نخاعی، بهعلاوهی جداکردن سر پذیرنده میباشد.
سر پذیرنده و بدن اهداکننده باید به مدت ۴۵دقیقه درون هیپوترمیا، به منظور کاهش صدمات عصبی قرار گیرند، سپس سر دریافتکننده به بدن اهداکننده، با استفاده از اتصال ستون مهرهها، پیوند زده میشود.
تخمینزدهشدهاست این عمل جراحی در حدود ۳۶ ساعت به طول میانجامد، هزینهای درحدود ۱۱میلیون دلار را میطلبد و به ۱۵۰نفر نیروی متخصص، تشکیلشده از جراحان و پرستاران نیازمند است.
پس از پایان جراحی، پذیرنده به مدت ۳-۴هفته در کما نگهداری میشود تا حرکت او به حداقل رسیده و اطمینان حاصل شود ارتباط بین گردن و ستون مهره بهخوبی شکل گرفتهاست. با وجود این جراحی همانند یک فیلم علمی-تخیلی بهنظر میآید، دکتر کاناوِرو اعلام کردهاست در دسامبر امسال صورت خواهدگرفت.
مقالهی مرتبط: احتمال انجام اولین پیوند سر انسان در سال ۲۰۱۷
افرادی هماکنون داوطلب انجام دادن آن هستند، از جمله والری اسپیریدونوف۱۶، مردی ۳۱ ساله از روسیه که به بیماری فلج عضلانی با نام وردینگ-هافمن۱۷ مبتلا است و سبب شدهاست که از گردن به پایین فلج شود.
همانطور که انتظار میرفت، اولین پیوند سر انسان با انتقادهای فراوانی روبهرو است؛ با اینحال، دکتر کاناورو مصمم است این جراحی موفقیتآمیز خواهد بود.
وی در مصاحبه با MNT میگوید:
این عمل موفقیتآمیز خواهد بود. ما یک نقشهی دقیق داریم؛ نه تنها تقلیدی از آزمایشگاه فرانکشتاین. همه چیز در حرکت است و ما اکنون بسیار جلوتر از این پروژه قرار داریم؛ این امر دیگر یک اتفاق علمی-تخیلی نخواهد بود.
پینوشت
۱ Gabi Shull
۲ Missouri
۳ Benedetto Strampelli
۴ San Camillo Hospital
۵ Ian Tibbetts
۶ Sussex Eye Hospital
۷ hemimegalencephaly
۸ Sturge-Weber-Dimitri disease
۹ Rasmussen’s encephalitis
۱۰ Karley Miller
۱۱ San Diego
۱۲ Tyson Smith
۱۳ Michael Madani
۱۴ Sulpizio
۱۵ Sergio Canavero
۱۶ Valery Spiridonov
۱۷ Werdnig-Hoffman disease