هپاتیت C نوعی بیماری عفونی ویروسی است. گاهی اوقات به آسیب شدید کبدی ختم خواهد شد. ویروس هپاتیت C یا HCV از طریق خون آلوده منتقل میشود.
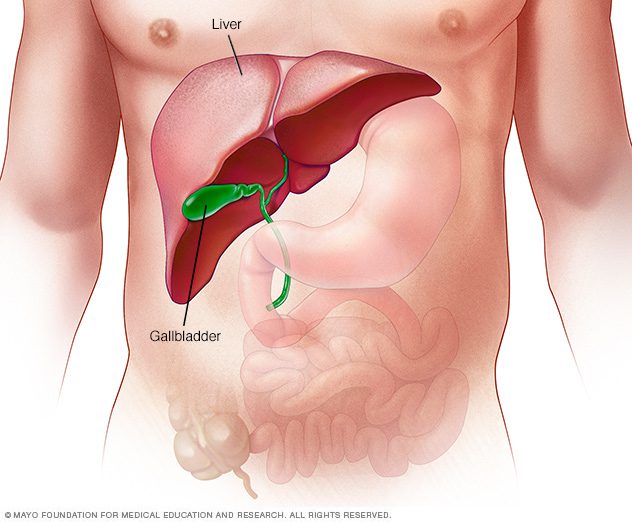
کبد بزرگترین ارگان بدن بوده و بیشتر در ناحیه راست و بالای شکم، زیر دیافراگم و بالای معده قرار گرفته است.
تا کنون، درمان بیماری هپاتیت C شامل داروهای خوراکی و تزریقی بوده است. اما به دلیل مشکلات سلامتی یا عوارض جانبی، این نوع از درمان برای بسیاری از بیماران مبتلا قابل استفاده نیست. با این وجود دنیا در حال تغییر است. امروزه، هپاتیت C مزمن به کمک استفادهی روزانه از داروهای خوراکی، به مدت ۲ الی ۶ ماه، قابل درمان است. اما بیش از نیمی از مبتلایان به این عفونت از بیماری خود آگاهی ندارند. اغلب به این دلیل که علائم بیماری ممکن است دههها زمان برد تا بروز یابد. به همین دلیل توصیه میشود تا افراد در خطر این عفونت، هر از چند گاهی یک بار مورد آزمایش قرار گیرند. بزرگترین گروه در خطر شامل متولدین سالهای ۱۹۴۵ الی ۱۹۶۵ -این افراد ۵ برابر بیشتر از سایرین در خطر ابتلا به این عفونت هستند- است.
علائم
ابتلا به عفونتِ طولانی مدتِ ویروس هپاتیت C، با نام هپاتیت C مزمن شناخته میشود. این بیماری تا سالها به صورت خاموش باقی میماند تا زمانی که میزان تخریب بافت کبدی، آن قدر شدید باشد تا علائم بروز یابند. این علائم و نشانهها شامل موارد زیر هستند:
- خونریزی مکرر
- کبود شدگی مکرر
- کوفتگی
- بیاشتهایی
- یرقان
- ادرار تیره رنگ
- خارش پوست
- تورم پاها
- گیجی، خوابآلودگی، تکلم نامفهوم (انسفالوپاتی هپاتیک)
- ظهور عروق خونی عنکبوت مانند بر روی پوست (Spider angiomas)
فاز مزمن هپاتیت C در ابتدا با حالت حاد آغاز میشود. عفونت حاد، اغلب به دلیل عدم ظهور علائم تشخیص داده نمیشود. اما در صورت ظهور علائم شامل؛ یرقان، کوفتگی، تهوع، تب و درد عضلانی است. علائم و نشانهها ۱ الی ۳ ماه پس از تماس با ویروس بروز یافته و تا ۲ الی ۳ هفته به طول میانجامد. فاز حاد التهاب همیشه به فاز مزمن ختم نخواهد شد. در برخی افراد، بدن پس از فاز حاد از ویروس پاکسازی میشود؛ این عملکر تحت عنوان “پاکسازی ویروسی خود به خودی” شناخته میشود. میزان پاکسازی خود به خودی در بیماران مبتلا، از ۱۴ الی ۵۰ درصد متغیر است. هپاتیت C حاد اغلب به درمان ضد ویروسی به خوبی پاسخ میدهد.
دلایل
عفونت هپاتیت C، توسط ویروس هپاتیت C ایجاد میشود. این بیماری در اثر تماس فرد سالم با خون آلوده منتقل میشود. به طور عمومی، این عفونت در انواع مختلف (ژنوتایپ) وجود دارد. شایعترین ژنوتایپ این عفونت در اروپا و آمریکا، نوع ۱ است. نوع ۲ نیز در آمریکا و اروپا گزارش شده است، اما شیوع کمتری از نوع ۱ دارد. این ۲ نوع به سراسر جهان نیز گسترش یافتهاند. در شرق میانه، آسیا و آفریقا دیگر ژنوتایپهای این ویروس موجب بسیاری از عفونتها میشود. با این وجود دورهی بیماری، بدون در نظر گیری ژنوتایپ، یکسان است اما درمان انتخابی انواع مختلف با یکدیگر متفاوت هستند.
عوامل خطر
در صورت انجام موارد زیر خطر بروز عفونت بیشتر خواهد بود:
- تماس با خون آلوده، که ممکن است در اثر تماس با سوزن آلوده رخ دهد.
- استفاده و تزریق مواد مخدر
- ابتلا به HIV
- سوراخ کردن یا تاتو در محیط غیر بهداشتی و به وسیله تجهیزات غیراستریل
- دریافت خون یا پیوند عضو پیش از سال ۱۹۹۲
- دریافت فاکتورهای انعقادی پیش از سال ۱۹۸۷
- دیالیز طولانی مدت
- تولد از مادر مبتلا به هپاتیت C
- حبس در زندان
- متولدین سالهای ۱۹۴۵ الی ۱۹۶۵؛ در خطرترین گروه
مشکلات
عفونت هپاتیت C که تا سالها ادامه خواهد یافت؛ موجب مشکلات عدیدهای خواهد شد.
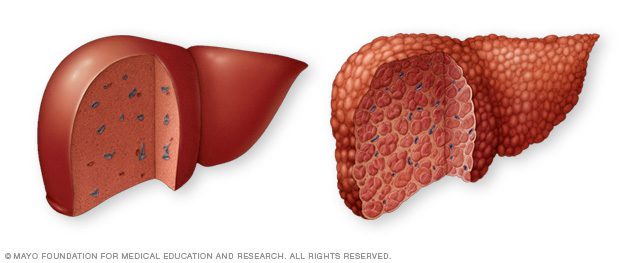
کبد سالم در سمت چپ و کبد سیروزی در سمت راست
- آسیب کبدی (سیروزکبد). پس از ۲۰ الی ۳۰ سال ابتلا به عفونت، بروز سیروز کبد دور از انتظار نیست. آسیب کبدی، عملکرد آن را مختل خواهد کرد.
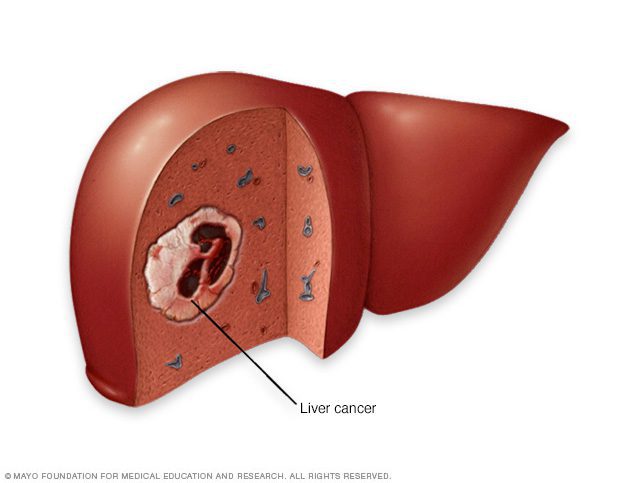
سرطان کبد
- سرطان کبد. درصد کمی از مبتلایان به عفونت ممکن است به سرطان کبد مبتلا گردند.
- نارسایی کبدی. ابتلا به موارد شدید سیروز کبد، عملکرد کبد را مختل خواهد کرد.
پیشگیری
با انجام موارد زیر از بروز این عفونت پیشگیری کنید.
- ترک مواد مخدر؛ الی الخصوص انواع تزریقی آن را
- احتیاط به هنگام سوراخ کردن و تاتو. اگر قصد هر یک از موارد ذیل را دارید، به مراکز مطمئن مراجعه فرمایید. از تمیز بودن تجهیزات اطمینان حاصل کنید و مطمئن شوید از سوزن استریل بدین منظور استفاده میشود. در غیر این صورت به سایر مراکز مراجعه نمایید.
- رابطهی جنسی حفاظت شده.
تشخیص
غربالگری هپاتیت C
توصیه میشود افراد در خطر ابتلا، برای بررسی عفونت هپاتیت C تحت بررسی قرار گیرند. افرادی که لازم است غربالگری شوند شامل:
- در صورتی که تا کنون از مواد مخدر استفاده کرده باشد.
- نتایج آزمایش نشان از عملکرد غیرطبیعی کبد دارد و دلیل مشخصی برای آن در دست نیست.
- کودکان متولد شده از مادران مبتلا به هپاتیت C
- مراقبین بهداشت و کارکنان اورژانس که در تماس با خون آلوده بوده و در خطر نیدل هستند.
- مبتلایان به هموفیلی که با فاکتورهای انعقادی پیش از ۱۹۸۷ تحت درمان قرار گرفتهاند.
- آنان که به مدت طولانی تحت دیالیز هستند.
- دریافتکنندگان خون و پیوند عضو پیش از ۱۹۹۲
- همراه جنسی آنان که عفونت در آنها تشخیص داده شده است.
- مبتلایان به HIV
- متولدین سالهای ۱۹۴۵ الی ۱۹۶۵
- محبوسین در زندان
دیگر آزمایشهای خون
در صورتی که هپاتیت C در آزمایش خون اولیه تشخیص داده شد؛ دیگر آزمایشهای خون
- میزان حضور ویروس در خون را اندازه خواهند گرفت.
- ژنوتایپ ویروس را مشخص خواهند کرد.
آزمایشات بررسی آسیب کبدی
پزشکان معمولا یک یا چندین مورد از آزمایشات زیر را برای بررسی میزان آسیب کبد در عفونت مزمن هپاتیت C تجویز خواهند کرد.
- Magnetic resonance elastograohy (MRE). روشی غیرتهاجمی و جایگزین نمونهبرداری کبد است. MRE با ادغام روش MRI همراه امواج انعکاس یافته از کبد، نقشهای تصویری تهیه کرده و شیب تغییرات سفتی کبد را نشان میدهد. سفتی بافت کبد نشاندهندهی فیبروز یا آسیب کبدی در نتیجهی هپاتیت C مزمن میباشد.
- Transient elastography. دیگر آزمایش غیرتهاجمی و نوعی سونوگرافی است. با عبور امواج لرزهای از درون بافت کبد، میزان انتشار آن را برای بررسی سفتی کبد میسنجد.
- نمونهبرداری کبدی. معمولا به کمک سونوگرافی انجام میشود. در این روش سوزنی از میان دیوار شکمی فرو برده شده و نمونهای کوچک از بافت کبد، برای بررسی آزمایشگاهی برداشته میشود.
درمان
داروهای ضد ویروس
ویروس هپاتیت C به کمک داروهای ضد ویروسی از بدن پاک سازی خواهد شد. هدف از این درمان، عدم تشخیص ویروس هپاتیت C در بدن، ۱۲ هفته پس از تکمیل دورهی درمان است. محققین اکنون به پیشرفت چشمگیری در این زمینه دست یافتهاند. آنان از انواع جدید “تأثیر مستقیم” برای درمان ضد ویروسی، به صورت تنها یا همزمان با داروهای موجود استفاده میکنند. در نهایت این امر، سبب نتیجهی بهتر، عوارض جانبی کمتر و دورهی درمان کوتاهتری (شاید ۸ هفته) خواهد داشت. بر اساس ژنوتایپ ویروس، وجود آسیب کبدی، دیگر اختلالات سلامتی و روشهای درمان قبلی، نوع و دورهی درمان انتخاب خواهد شد. با توجه به سرعت بالای تحقیقات در این زمینه، انواع درمان این اختلال همواره در حال تغییر است. بهتر است در این زمینه با یک متخصص مشورت کنید.
پیوند کبد
در اثر ابتلا به عفونت مزمن و آسیب کبد، پیوند کبد یکی از موارد قابل انجام است. در طول این عمل، جراح کبد آسیب دیده را از بدن خارج کرده و کبد سالم را جای گذاری میکند. اغلب کبدهای پیوندی از اهداکنندگان مرده و درصد کمی، از افراد زنده که تنها بخشی ازکبد خود را اهدا میکنند، به دست میآید. در اغلب موارد، تنها پیوند کبد، راه حل درمان هپاتیت C نیست. در اثر عود عفونت، کبد پیوند زده شده نیز تخریب خواهد شد. بررسیهای متعددی، تأثبرگذاری داروهای تأثیر مستقیم پس از پیوند کبد را اثبات کردهاند.
واکسیناسیون
با وجود آنکه واکسنی برای این نوع از هپاتیت در دست نیست، اما پزشک واکسیناسیون علیه هپاتیت A و B را توصیه خواهد کرد. هپاتیت A و B انواع دیگر ویروس هستند که میتوانند سبب آسیب کبد شده و روند عفونت هپاتیت C را پیچیدهتر کنند.