نقایص مادرزادی-یا بنا به تعریف سازمان بهداشت جهانی: ناهنجاریهای مادرزادی-نقصهای ساختاری، عملکردی یا بیوشیمیایی مولکولی میباشند که هنگام تولد ظهور مییابند چه همان موقع تشخیص داده شوند یا نه(شکل۱). بزرگترین دسته در میان دستهبندیهای مختلف نقایص مادرزادی یا به عبارت دیگر ناهنجاریهای مادرزادی، نقایص ساختاری-مورفولوژیکی اند.
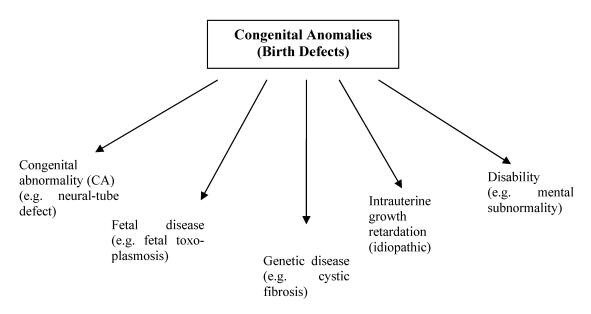
 دسته بندی ناهنجاریهای مادرزادی
دسته بندی ناهنجاریهای مادرزادی
ناهنجاریهای مادرزادی میتوانند به ۳دسته تقسیم شوند:
- کشنده: اگر نقایص(مانند آننسفالی یا سندرم هیپوپلازی قلب چپ)سبب به دنیا آمدن جنین مرده(مرگ جنینی دیرهنگام)یا مرگ نوزاد یا حاملگیهایی که در بیش از ۵۰درصد موارد با تشخیص زودهنگام نقص جنین خاتمه یافتهاند.
- شدید: اگر نقایص(مانند شکاف لب یا تنگی مادرزادی پیلور)بدون دخالت درمانی سبب معلولیت یا مرگ شوند.
- خفیف: اگر نقایص(مانند دررفتگی مادرزادی لگن یا عدم نزول بیضه)نیاز به دخالت درمانی داشته اما امید به زندگی بالا باشد.
نقایص کشنده و شدید با هم ناهنجاریهای مادرزادی ماژور را تشکیل میدهند.
آنومالیها یا واریانتهای مورفولوژیکی مینور(مانند فولدهای اپیکانتال، هیپوتلوریسم چشمی، پلاکها و چالههای قدام گوش، گوشهای پایینتر، خط سیمین در دست، کلینوداکتیلی و کمپتوداکتیلی، سینداکتیلی بین انگشتان دوم و سوم پا، هیدروسل، فتق نافی، گودی ساکروم و غیره)بدون عارضه پزشکی جدی یا عواقب زیبایی از دسته ناهنجاریهای مادرزادی کنار گذاشته میشوند.
در کل با توجه به موارد مرگ زودرس جنین از جمله حاملگی پوچ، سقط و حاملگی نابجا نمیتوان شیوع ناهنجاریهای مادرزادی را اندازه گیری کرد. بنابراین در گذشته واژه شیوع تولد(هنگام تولد)به کار برده میشد. گرچه اخیراً روشهای مختلفی برای تشخیصهای زودهنگام نقایص جنینی به طور گسترده مورد استفاده قرار میگیرند و در صورتی که شدت اختلال بالا باشد حاملگی ختم میگردد. بنابراین نرخ نقایص در مورد زایشها شامل نوزادان متولدشده جنینهای مرده و موارد زود تشخیص داده شده و جنینهای بیمار سقط شده میباشد و واژه شیوع کلی ناهنجاریهای مادرزادی برای این موارد به کار برده میشود. البته شیوع کلی ناهنجاریهای مادرزادی به طیفی که ارزیابی میشود، مدت زمان مطالعه(تنها هنگام تولد یا اوایل نوزادی یا قبل از تولد و یا کل دوره نوزادی)، قاطعیت تشخیص، مهارت تشخیصی محققین، ویژگیهای آماری و ژنتیکی جمعیت مورد مطالعه و غیره وابسته است. شیوع کلی ناهنجاریهای مادرزادی در مجارستان در سال دهه ۱۹۸۰ ۶۶.۸۳ به ازای هر ۱۰۰۰ تولد بوده است و از این میان نرخ کلی ناهنجاریهای ماژور ۲۷.۰۱ به ازای ۱۰۰۰ تولد بوده.
علل ناهنجاریهای مادرزادی میتواند به سه گروه اصلی تقسیم شود:
- ژنتیکی: که خود شامل اختلالات کروموزومی(مانند سندرم داون) و نقایص تک ژنی مندلی(مانند آکندروپلازی یا سندرم هولت-اورام). سهم منشأ ژنتیکی در کل ناهنجاریهای مادرزادی حدود ۲۵ درصد است. به طور عمده دو شرایط منجر به ناهنجاری مادرزادی با منشأ ژنتیکی میگردند: ۱. مادرانی که پس از ۳۵ سالگی باردار میشوند۲. نرخ بالای ازدواج فامیلی.
- محیطی: این مورد شامل بیماریهای عفونی(مانند سرخجه)بیماریهای مادری(مانند دیابت یا بیماریهای با تب بالا) داروهای تراتوژنیک، الکل، مصرف دخانیات و آلوده کنندههای محیطی. موارد محیطی حدود ۱۵ درصد از کل موارد ناهنجاریهای مادرزادی را شامل میشوند.
- مختلط(چند عاملی): این موارد ناشی از اثر متقابل ژنی و محیطی هستند و هنگامی است که افراد دارای استعداد چند ژنی تحت تأثیر عوامل خطرزای محیطی قرار گیرند. اکثر ناهنجاریهای مادرزادی(مانند نقایص ایزوله لوله عصبی، شکافهای لب و کام، ناهنجاریهای قلبی عروقی، تنگی مادرزادی دریچه پیلور، دررفتگی مادرزادی لگن، عدم نزول بیضه، شکاف زیر آلت مردانه و غیره) به این گروه تعلق دارند. در صورتی که ناهنجاریهای مادرزادی با علت نامشخص نیز جزو این دسته محسوب شوند، موارد چند عاملی حدود ۶۰ درصد از کل موارد ناهنجاریهای مادرزادی را شامل میشوند.
ناهنجاریهای مادرزادی دو مشخصه طبی اصلی دارند: ۱. این نقایص شانس محدودی برای بهبودی کامل دارند۲.تولد جنین نارس و زودرس است. بنابراین، تنها یک راه حل پزشکی وجود دارد و آن پیشگیری است.
رویکردهای پیشگیرانه اغلب در ۳ مرحله تقسیم بندی میشوند:
- پیشگیری اولیه: اجتناب از علل ایجاد ناهنجاریهای مادرزادی مانند واکسیناسیون علیه سرخجه یا استفاده از مکملهای ویتامین یا فولیک اسید قبل از حاملگی. مباحثی در این موضوع بحث خواهند شد. در مجارستان با مصرف مکملهای ویتامین و فولیک اسید میتوان از ۲۶.۶ درصد ناهنجاریهای مادرزادی ممانعت به عمل آورد.
- پیشگیری ثانویه: تشخیص زودرس به همراه درمان مؤثر و زودهنگام. به عنوان مثال غربالگری ارتوپدی نوزادان برای تشخیص زودهنگام و درمان دفورمیتیهایی مانند دررفتگی مادرزادی بر اساس کلیک اورتونال و درمان با شیوههای محافظه کارانه(مانند بالش پیلووک) بسیار مؤثر است. علاوه بر این مورد، مجرای شریانی باز و بیضه نزول نکرده میتوانند با تجویز دارو بلافاصله پس از تولد تصحیح شوند. در مجارستان با این روشها از ۲۵.۲ درصد ناهنجاریها مادرزادی پیشگیری به عمل آمد. قبلها سقط عمدی جنین مانند ختم حاملگی پس از تشخیص نقایص شدید مادرزادی جنین نیز پیشگیری ثانویه در نظر گرفته میشد. اخیراً سازمان بهدشت جهانی و دیگر سازمانهای مربوطه این روش را از واژه پیشگیری جدا و حذف کردهاند. در مجارستان حدود ۲۰ درصد از ناهنجاریهای مادرزادی ماژور(۸.۷درصد در کل گروه)پس از تشخیص قبل از زایمان نقایص ختم شدهاند.
- پیشگیری ثالثیه: بهبودی کامل ناهنجاری مادرزادی از طریق مداخلات جراحی بدون باقی ماندن نقص یا کوچکترین عواقب. در مجارستان مداخلات جراحی زودهنگام منجر به بهبودی کامل در برخی از انواع ناهنجاریهای مادرزادی قلبی(مانند نقص دیواره بین دهلیزی و بین بطنی، مجرای شریانی باز)تنگی مادرزادی پیلور، عدم نزول بیضه و موارد دیگر گردید. پیشگیری ثالثیه منجر به بهبودی کامل ۳۳.۵درصد از موارد ابتلا به ناهنجاری مادرزادی شد.
بنابراین دو نتیجه گیری اصلی وجود دارد: در حال حاضر بخش بزرگی(۸۵.۳درصد)از ناهنجاریهای مادرزادی قابل پیشگیری هستند. ناهنجاریهای مادرزادی مختلف پایه پاتولوژیک یکسانی ندارند و هیچ استراتژی واحدی برای پیشگیری از آنان وجود ندارد.