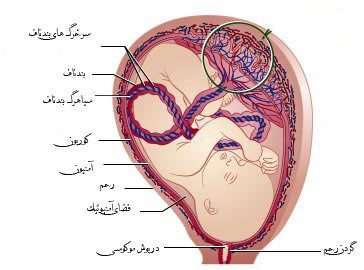
به طور طبیعی هر جنین، پرده آمنیون، پرده کوریون و جفت اختصاصی خود را دارد. پرده آمنیون داخلیترین پرده است که جنین را در برمیگیرد. کوریون هم بیرونیترین پرده دربرگیرنده جنین در رحم مادر است. ممکن است عفونت و التهاب پردههای کوریون و آمنیون در پی عوامل خاصی ایجاد شود.
کوریوآمنیونیت چیست ؟
کوریوآمنیونیت یک عفونت باکتریایی است که پیش از زایمان یا در حین زایمان ایجاد میشود. نام این بیماری از پردههای پوشاننده اطراف جنین گرفته شده است: “کوریون” یا غشای خارجی و “آمنیون” یا همان کیسه آب.
کوریوآمنیونیت زمانی اتفاق میافتد که باکتریها، پرده کوریون، آمنیون و مایع آمنیوتیک اطراف جنین را عفونی کرده باشند. این عفونت، منجر به تولد زودرس یا عفونت شدید در مادر و نوزاد میشود. اگرچه این بیماری در زایمانهای زودرس بیشتر دیده میشود و شایعتر است، اما در نزدیک به ۲ الی ۴ درصد از زایمانهای کامل و طبیعی هم رخ میدهد.
کوریوآمنیونیت را با عنوان آمنیونیت (التهاب پردههای کوریون و آمنیون) یا عفونت داخل آمنیونی هم میشناسند.
علت کوریوآمنیونیت
این بیماری معمولاً به دلیل بالا رفتن باکتریهای طبیعی واژن به درون رحم و جایی که جنین قرار دارد، ایجاد میشود.
از جمله باکتریهایی که شایعترین علت کوریوآمنیونیت هستند میتوان به باکتری E. coli و استرپتوکوکهای گروه B و باکتریهای بیهوازی اشاره کرد.
به طور کلی مایع آمنیون، جفت و نوزاد میتوانند دچار عفونت شوند.
علائم کوریوآمنیونیت
این عفونت همیشه با علامت همراه نیست، اما در بعضی از زنان که علائم کوریوآمنیونیت را تجربه میکنند، این علائم شامل:
- تب
- افزایش ضربان قلب
- درد رحم
- مایع آمنیوتیک بد رنگ و بد بو
عوامل خطر ابتلا به کوریوآمنیونیت
مهمترین عوامل خطر ابتلا به این عفونت شامل موارد زیر است:
- سن پایین بارداری (کمتر از ۲۱ سال سن)
- وضعیت اقتصادی-اجتماعی ضعیف
- اولین بارداری
- زایمان طولانی
- پاره شدن پردههای اطراف جنین(پارگی کیسه آب) برای مدت طولانی
- زایمان زودرس
- معاینات متعدد واژن در حین زایمان (این عامل تنها در زنانی که کیسه آبشان پاره شده است میتواند منجر به کوریوآمنیونیت شود.)
- عفونتهای سابق دستگاه تناسلی تحتانی
- معاینه داخلی جنین یا رحم
اگر خانم باردار، یک یا بیش از یکی از شرایط فوق را دارد، بیشتر در معرض ابتلا به کوریوآمنیونیت قرار میگیرد.
عوارض کوریوآمنیونیت
التهاب پردههای جنینی اغلب به عنوان یک اورژانس پزشکی به حساب میآید و باید به سرعت درمان شود، زیرا این عفونت میتواند منجر به عوارض شدیدی از جمله موارد زیر شود:
- باکترمی (عفونت خون)
- اندومتریت (عفونت مخاط رحم)
- نیاز به عمل سزارین
- از دست دادن خون زیاد در حین زایمان
- لخته شدن خون در ریهها و لگن
حدود ۳ تا ۱۲ درصد از زنانی که کوریوآمنیونیت میگیرند، دچار عارضه باکترمی میشوند. چنین وضعیتی، لزوم انجام عمل سزارین را بیشتر میکند. در میان افرادی که عمل سزارین انجام دادهاند، تا ۸ درصد از آنان دچار عفونت محل زخم و نزدیک به ۱ درصد به آبسه لگنی (تجمع چرک در لگن) دچار میشوند. مرگ مادر به دلیل این عفونت، بسیار نادر است.
نوزادانی که از مادران مبتلا به کوریوآمنیونیت متولد میشوند هم در معرض خطر عوارض شدیدی میشوند، مانند:
- مننژیت (عفونت پوشش مغز و طناب عصبی)؛ اگرچه مننژیت در کمتر از ۱ درصد نوزادان رسیده اتفاق میافتد.
- در ۵ الی ۱۰ درصد نوزادان متولد شده از مادران مبتلا به کوریوآمنیونیت، ممکن است پنومونی (ذاتالریه) یا باکترمی (عفونت خون) رخ دهد. باکترمی در نوزادان نارس شایعتر است.
در موارد نادری هم ممکن است عوارض ناشی از این عفونت، تهدید کننده حیات نوزاد نارس باشد.
در صورتی که عفونت زود تشخیص داده شود و درمان آنتی بیوتیکی شروع شود، عوارض گفته شده کمتر اتفاق میافتد.
تشخیص کوریوآمنیونیت
معمولاً پزشک میتواند با معاینه مادر، این عفونت را تشخیص دهد. تستهای آزمایشگاهی هم میتوانند برای تأیید تشخیص پزشک به کار روند.
در صورتی که زایمان زودرس اتفاق میافتد، لازم است آمنیوسنتز انجام شود. در این آزمایش که پیش از تولد انجام میشود، مقدار بسیار کمی از مایع آمنیوتیک را برای بررسی، خارج میکنند. در صورتی که مایع آمنیوتیک غلظت گلوکز پایین و غلظت بالایی از گلبول سفید و باکتری داشته باشد، میتواند نشان دهنده ابتلا به کوریوآمنیونیت باشد.
درمان کوریوآمنیونیت
زمانی که این عفونت تشخیص داده شود، به سرعت درمان آغاز میشود تا مادر و نوزاد دچار عوارض ناشی از آن نشوند.
درمان به موقع موجب کاهش تب، کاهش مدت زمان بهبودی و کاهش خطر عفونت و مشکل در نوزاد میشود.
آنتی بیوتیک هم به طور معمول برای درمان استفاده میشود. آنتی بیوتیک برای کوریوآمنیونیت معمولاً از طریق تزریق وریدی انجام میشود و تا زمان تولد نوزاد ادامه پیدا میکند. این آنتی بیوتیکها شامل:
- آمپی سیلین (با نام تجاری Principen)
- پنی سیلین (با نام تجاری PenVK)
- جنتامایسین (با نام تجاری Garamycin)
- کلیندامایسین (با نام تجاری Cleocin)
- مترونیدازول (با نام تجاری Flagyl)
زمانی که عفونت به درمان جواب دهد، پزشک تجویز آنتی بیوتیکها را متوقف میکند و زمانی که تب بیمار قطع شود، میتواند از بیمارستان مرخص شود و به خانه برود.
بیشتر افراد بعد از مرخص شدن از بیمارستان دیگر نیازی به مصرف آنتی بیوتیکهای خوراکی ندارد.
چشم انداز طولانی مدت پس از کوریوآمنیونیت
مادرانی که به کوریوآمنیونیت مبتلا شدهاند بعد از درمان، در آینده مشکل خاصی ندارند و بارداری آینده به ندرت به خطر میافتد.
نوزادانی که از مادران مبتلا متولد میشوند هم در آینده مشکلی نخواهند داشت.
اما بعضی از نوزادان و به طور مشخص، نوزادان نارس ممکن است در طولانی مدت با عوارضی روبرو شوند. این عوارض شامل بیماری ریه یا اختلال عملکرد مغز است.
پیشگیری از کوریوآمنیونیت
در قدم اول، پزشک تمام اقدامات لازم برای پیشگیری از عفونت را انجام میدهد. این اقدامات به روشهای گوناگون، از جمله موارد زیر انجام میشود:
- غربالگری مادر از نظر باکتریهای واژن (التهاب واژن) در سه ماهه دوم بارداری
- غربالگری از نظر عفونت با باکتریهای استرپتوکوک گروه B در هفتههای ۳۵ تا ۳۷ بارداری
- کاهش دفعات معاینه واژن در طول زایمان
- به حداقل رساندن دفعات معاینه داخلی
در نهایت، نکته حائز اهمیت آن است که مادر باردار باید به طور منظم برای چکاپ به پزشک مراجعه کند و سؤالات و نگرانیهای خود را با پزشک در میان گذارد.
