سیفلیس یک بیماری مقاربتی باکتریایی است.سیفلیس در مراحل اولیه قابل درمان است اما در صورت عدم درمان میتواند موجب ناتوانی،مشکلات عصبی و حتی مرگ شود.
باکتری تریپانوما پالیدوم عامل ابتلا به سیفلیس است.۴ مرحله برای بیماری وجود دارد:اولیه،ثانویه،نهفته و سومین.
در سال ۲۰۱۸ مرکز کنترل و پیشگیری از بیماری ها (CDC) اعلام کرد ۶۴% موارد بروز سیفلیس مردانی هستند که رابطه جنسی با مردان برقرار می کنند. با این حال تعداد کیسهای مبتلا به سیفلیس هم در مردان و هم در زنان هتروسکسوال در حال افزایش است.
سیفلیس به خصوص در مراحل اولیه با مصرف آنتی بیوتیک قابل درمان است. سیفلیس بدون درمان و خودبخود برطرف نمیشود.
سیفلیس چیست؟
سیفلیس یک بیماری عفونی است که توسط باکتری تریپانوما پالیدوم(T. pallidum) ایجاد میشود.این باکتری از طریق تماس مستقیم با زخم آلوده به سیفلیس گسترش مییابد.
این زخمها می توانند روی سطح پوست،غشای موکوسی واژن،مقعد،رکتوم،لبها و داخل دهان ایجاد شوند.
سیفلیس به طور عمده طی رابطه جنسی دهانی،آنال(مقعدی) یا واژینال منتقل میشود.انتقال از طریق بوسیدن نادر است.
شناسایی سیفلیس در مراحل اولیه میتواند چالش برانگیز باشد زیرا علامت اولیه آن یک زخم کوچک بدون درد به نام شانکر در ناحیه ژنیتال،رکتوم،دهان یا سایر قسمتهای پوست است.بیشتر افراد متوجه زخم نمیشوند چرا که علاوه بر اندازه کوچکش دردی ایجاد نمیکند.
این زخم ها به طور خودبهخود محو میشوند. درصورتیکه شخص درمان نشود حتی با از بین رفتن زخم باکتری میتواند چندین دهه در بدن باقی بماند و سالها بعد فعال شده و به ارگانها آسیب بزند. با اینحال هر چه قدر سریعتر شناسایی و اقدام به درمان شود احتمال موفقیت درمان بالاتر است.
علائم
پزشکان سیفلیس را بر اساس علائم ظاهر شده در ۴ مرحلهی اولیه،ثانویه،نهفته و سومین طبقه بندی میکنند.بیشترین بیماریزایی سیفلیس در مرحله ثانویه است.
بیماری میتواند درمراحل اولیه و ثانویه و گاهی در اوایل مرحله نهفته قابل انتقال باشد. سیفلیس سومین قابل انتقال نیست اما شدیدترین علائم را دارد.
علائم سیفلیس اولیه
علائم سیفلیس اولیه شامل یک یا چند زخم بدون درد،سفت ،گرد و شدیدا آلوده به باکتری با نام شانکر است.این زخم ۱۰ روز الی ۳ ماه بعد ورود باکتری آشکار میشود.زخم ناشی از سیفلیس در آن قسمت از بدن که باکتری وارد شده است ظاهر میشود.
آلودگی و انتقال باکتری از طریق تماس مستقیم با زخم حاصل میشود که عموماً در حین رابطه جنسی چه مقعدی و چه دهانی اتفاق میافتد.
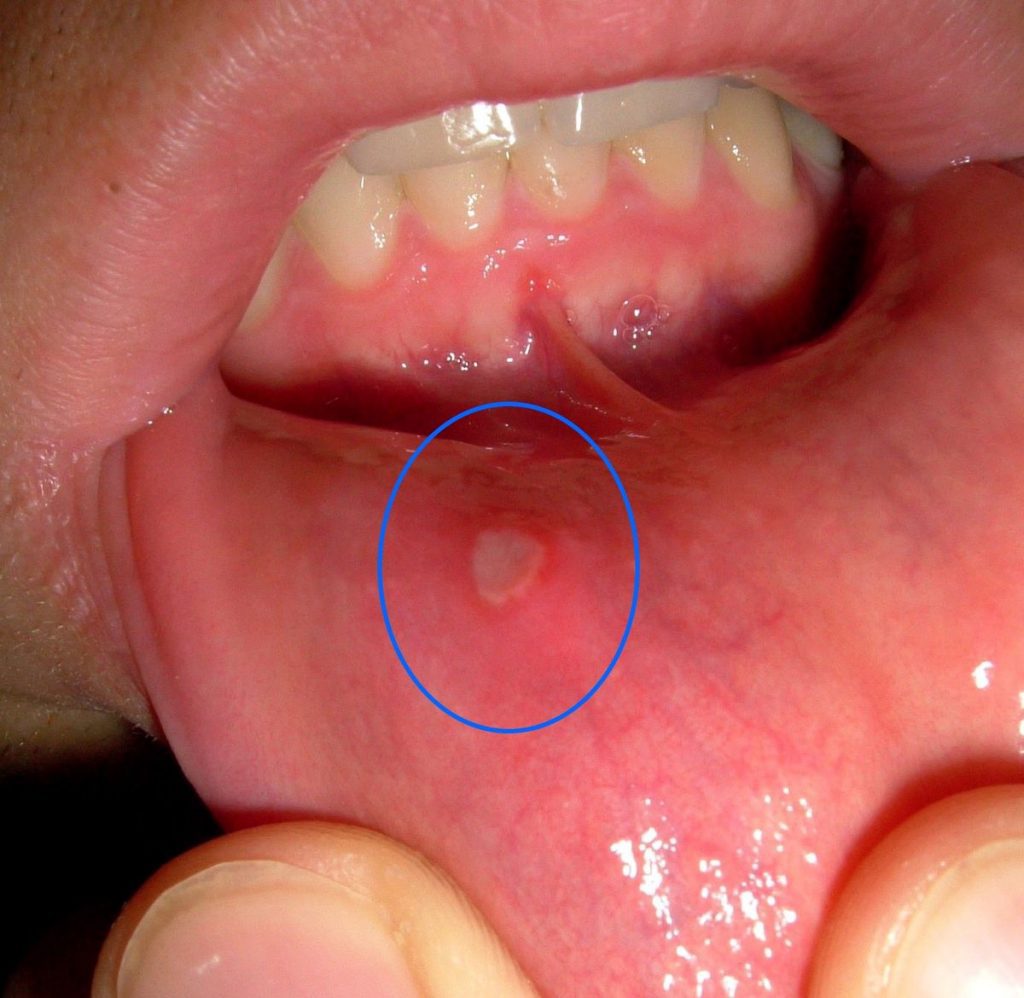
شانکر ها در ۲-۶ هفته از بین می روند. در صورت درمان نشدن، باکتری در بدن باقی مانده و وارد فاز بعدی میشود.
علائم سیفلیس ثانویه
علائم سیفلیس ثانویه عبارتند از:
- زخمهایی که به زگیل ناحیه تناسلی،مقعدی و دهانی شباهت دارند.
- راش بدون خارش،زبر و قرمز یا قرمز-قهوهای که از تنه شروع شده و در کل بدن شامل کف دستها و پاها گسترش می یابد.
- درد عضلانی و مفصلی
- تب
- گلودرد
- لنف نود های برجسته
- ریزش مو
- سردرد
- کاهش وزن بیعلت
- خستگی
این علائم ممکن است چندین هفته بعد از بروز از بین بروند و یا حتی چندین بار عود مجدد پیدا کرده و برگردند.
در صورت عدم درمان، سیفلیس ثانویه به سمت سیفلیس نهفته یا سومین پیش خواهد رفت. علائم سیفلیس ثانویه میتواند با بیماری های دیگر اشتباه گرفته شود.
سیفلیس نهفته
مرحله نهفته میتواند چندین سال باقی بماند و بدن بیماری را بدون بروز علائم در خود داشته باشد.
تریپانوما پالیدوم می تواند در بدن باقی بماند و همیشه ریسک بازگشت وعود مجدد بیماری وجود دارد.پزشکان به درمان سیفلیس در این مرحله تاکید دارند حتی اگر علائم بروز نیابند.
بعد از فاز نهفته،سیفلیس سومین بروز مییابد.
سیفلیس سومین یا فاز نهایی بیماری
سیفلیس نهایی میتواند ۱۰-۳۰ سال بعد از آلودگی بروز پیدا کند.معمولا بعد از دوره نهفتگی که هیچ علامتی وجود ندارد بروز میکند.
در این مرحله سیفلیس به این ارگانها و سیستمها آسیب میرساند:
- قلب
- عروق
- کبد
- استخوانها
- مفاصل
و باعث اتفاقات زیر میشود:
- نابینایی
- ناشنوایی
- مشکلات روانی
- از دست دادن حافظه
- تخریب بافت نرم و استخوان
- اختلالات عصبی مانند سكته مغزی یا مننژیت
- بیماری قلبی
- نوروسیفیلیس ، که عفونت مغز یا نخاع است
گوما نیز ممکن است در این مرحله ظاهر شود.گوما نوعی برامدگی بافت نرم است که میتواند در هر نقطهای از بدن پیدا شود.
به دلیل آسیب بافتی میتواند موجب مرگ بشود.از این رو درمان قبل از رسیدن به این مرحله بسیار مهم و حیاتی است.
نوروسیفلیس
نوروسفیلیس شرایطی است که باکتری T. pallidum به سیستم عصبی گسترش می یابد. غالباً در سیفیلیس نهفته و سوم این اتفاق میافتد. با این حال ، ممکن است در هر زمان پس از سیفلیس اولیه رخ دهد.
شخص دارای نوروسیفلیس ممکن است برای مدت زمان طولانی بدون علامت باشد.همچنین علائم به طور تدریجی پیشرفت میکند.
علائم آن شامل:
• زوال عقل یا وضعیت روانی تغییر یافته
• راه رفتن غیر طبیعی
• بی حسی در اندام ها
• مشکلات مربوط به تمرکز
•گیجی
• سردرد یا تشنج
• مشکلات بینایی یا از دست دادن بینایی
•ضعف
سیفلیس مادرزادی
سیفلیس مادرزادی بسیار شدید و متداول است این نوع سیفلیس از طریق جفت از زن باردارمبتلا، به جنین منتقل می شود.
داده ها حاکی از آن است که بدون غربالگری و معالجه ، حدود ۷۰٪ از زنان مبتلا به سیفلیس نتیجه نامطلوب در بارداری تجربه خواهند کرد.
عواقب نامطلوب آن شامل مرگ زودرس جنین یا نوزاد تازه متولد شده ، تولد زودرس یا وزن کم هنگام تولد و عفونت در نوزادان است.
علائم نوزادان تازه متولد شده آلوده با سیفلیس عبارتند از:
• بینی زینی شکل ، که در آن پل بینی وجود ندارد
- تب
- وزن کم و مشکل در افزایش وزن
- بثورات دستگاه تناسلی ، مقعد و دهان
- تاول های کوچک روی دست و پا که به بثورات مسی رنگ تغییر یافته اند ، که ممکن است برآمده یا صاف باشد و در ناحیه صورت پخش شود.
- مایع بینی آبکی
نوزادان بزرگتر یا کودکان در سالهای اولیه نیز ممکن است این علائم را تجربه کنند:
- دندانهای هاچینسون یا دندان های غیر طبیعی و میخی شکل
- درد استخوان
- از بین رفتن بینایی
- از دست دادن شنوایی
- تورم مفصل
- سابر شین ، نوعی مشکل استخوانی در قسمت پایینی پاها است
- زخم شدن پوست اطراف دستگاه تناسلی ، مقعد و دهان
- تکه های خاکستری در اطراف خارج واژن و مقعد
آیا سیفلیس قابل درمان است؟
هرشخصی که در مورد داشتن سیفلیس یا هر گونه بیماری مقاربتی دیگر نگرانی دارد باید سریعاً به پزشک مراجعه کند چرا که زمان نقش مهمی در درمان این دسته بیماریها دارد.
درمان اولیه با پنیسیلین است، گذشت زمان میتواند موجب عواقب جبران ناپذیر یا حتی مرگ شخص بشود.
در مراحل بعدی نیز سیفلیس همچنان قابل درمان است.هرچند ممکن است دوزهای بالاتری از پنی سیلین نیاز باشد.
در صورتیکه با گذشت زمان آسیب به عصب یا ارگانها اتفاق افتاده باشد جبران ناپذیر بوده و قابل درمان نیست. درمان در این مرحله فقط از درگیری سایر اعضا و پیشروی بیشتر بیماری در سایر ارگانها ممانعت میکند.
درمان
به خصوص در مراحل اولیه ، درمان بیماری سیفلیس می تواند موفقیت آمیز باشد.
استراتژی درمانی به علائم و مدت زمانی که فرد در معرض باکتری قرار گرفته است بستگی دارد. با این حال ، در مرحله اولیه ، ثانویه یا سوم ، افراد مبتلا به سفلیس معمولاً تزریق عضلانی پنی سیلین G بنزاتین را دریافت می کنند.
سیفلیس سومین با فواصل هفتگی به تزریقات متعدد نیاز دارد.
در نوروسیفلیس برای از بین بردن باکتریها از سیستم عصبی مرکزی هر ۴ ساعت به مدت ۲ هفته به پنی سیلین داخل وریدی (IV) نیاز است.
درمان عفونت از آسیب بیشتر بدن جلوگیری می کند ، و اقدامات جنسی ایمن می تواند از سر گرفته شود. با این حال ، درمان نمی تواند آسیبهای وارده قبلی را برطرف کند.
افرادی که آلرژی به پنی سیلین دارند گاهی اوقات می توانند در مراحل اولیه از داروی های جایگزین داکسی سایکلین،آزیترومایسین و سفتریاکسون استفاده کنند. با این حال ، در دوران بارداری و در مرحله سیفلیس سوم ، هر کسی که آلرژی داشته باشد ، تحت حساسیت زدایی پنی سیلین قرار می گیرد تا امکان درمان بی خطر برایش فراهم شود.
پس از زایمان ، نوزادان مبتلا به سفلیس باید تحت درمان با آنتی بیوتیک قرار گیرند.
لرز ، تب ، حالت تهوع ، احساس درد و سردرد ممکن است در اولین روز درمان ایجاد شود. پزشکان از این علائم به عنوان واکنش جاریش – هرشهایمر یاد می کنند.در صورت بروز این علائم درمان نباید متوقف شود.
در حین درمان ، از رابطه جنسی خودداری کنید تا زمانیکه همه زخم های بدن شما بهبود بیابد و پزشک به شما بگوید از سرگیری رابطه جنسی ایمن است. اگر از نظر جنسی فعال هستید ، باید شریکتان نیز تحت درمان قرار بگیرد شود. فعالیت جنسی را زمانی که شما و شریکتان درمان را به اتمام رساندید از سر بگیرید.
شناسایی
ابتدا پزشک با یک معاینه کلی و گرفتن شرححال در مورد فعالیتهای جنسی اخیر شخص شروع کرده و سپس تستهای کلینیکال برای تایید سیفلیس خواهد گرفت.
این تستها شامل:
- آزمایش خون:میتواند نشان دهنده عفونت جدید یا قدیمی باشد،آنتی بادیهای سیفلیس برای چدین سال در خون حضور خواهند داشت.
- مایعات بدن:در مرحله اولیه و ثانویه پزشک میتواند از شانکر مایع استخراج کند.
- مایع مغزی نخاعی:پزشک مایع را از طریق کانال نخاعی میگیرد تا بررسی بیماری بر دستگاه عصبی را بررسی کند.
شخصی که تحت شناسایی وجود سیفلیس قرار میگیرد باید پارتنر جنسی او هم در جریان قرار بگیرد و همچنین از او نیز آزمایش گرفته شود.
اگر باردار هستید ، پزشک ممکن است شما را از نظر سیفیلیس معاینه کند ، زیرا باکتری ها بدون اطلاع شما ممکن است در بدن حضور داشته باشند. این امر برای جلوگیری از آلوده شدن جنین به سفلیس مادرزادی است. سفلیس مادرزادی می تواند باعث آسیب شدید در یک نوزاد شود و حتی می تواند کشنده باشد.
متخصصان حوزه سلامت در صورت مثبت بودن سیفلیس شخص از فرد درخواست انجام تست HIV را نیز میکنند.
چه زمانی برای تست دادن مناسب است؟
بسیاری از افراد مبتلا به STI از آن مطلع نیستند. بنابراین ، بهتر است در شرایط زیر با پزشک صحبت کنید یا درخواست آزمایش کنید:
- بعد از داشتن رابطه جنسی محافظت نشده
- داشتن یک شریک جنسی جدید
- بارداربودن
- کارگر جنسی بودن
- داشتن شرکای جنسی متعدد
- شریک جنسی با نشانههای بیماری سیفلیس
- مردان هوموسکشوال با پارتنرهای جنسی متعدد
- علائم وجود سیفلیس
علل
ابتلا به سیفلیس طی رابطه جنسی و با انتقال تریپانوما پالیدوم از شخص آلوده به پارتنر خود اتفاق میافتد.
این باکتری در طول دوره بارداری و همچنین در حین زایمان از زن باردار به جنین نیز منتقل میشود. این فرم از سیفلیس،سیفلیس مادرزادی نام دارد.
سیفلیس نمیتواند از طریق تماس با اشیای مشترک از قبیل دستگیره در،ظروف آشپزخانه و دستشویی مشترک منتقل شود
ریسک فاکتورها
افراد فعال جنسی در معرض خطر ابتلا به سیفلیس هستند. کسانی که بیشتر در معرض خطر قرار دارند عبارتند از:
- افرادی که رابطه جنسی محافظت نشده ای دارند
- مردانی که با مردان رابطه جنسی دارند
- افراد مبتلا به HIV
- افراد با بیش از یک شریک جنسی
- زخمهای سیفلیسی خطر ابتلا به HIV را نیز افزایش می دهد.
پیشگیری
اقدامات پیشگیرانه برای کاهش خطر سیفلیس شامل موارد زیر است:
- پرهیز از رابطه جنسی حفاظت نشده
- تک پارتنری بودن
- استفاده از کاندوم ، اگرچه کاندوم فقط در برابر زخم های دستگاه تناسلی محافظت می کند و از زخم هایی که در دیگر نقاط بدن ایجاد می شوند جلوگیری نمیکند.
- استفاده از سد دندانی در هنگام رابطه جنسی دهانی
- اجتناب از اشتراک اسباب بازی های جنسی
- خودداری از الکل و داروهایی که به طور بالقوه می توانند منجر به اعمال جنسی ناامن شوند
یکبار ابتلا به سیفلیس و درمان شدن به معنای ایمن شدن در برابر سیفلیس نیست،حتی اگر بیماری به طور کامل درمان شود در صورت رعایت نکردن نکات ایمنی باز هم امکان ابتلا وجود دارد.
اپیدمیولوژی
هر سال ، حدود ۶ میلیون مورد جدید از بیماری سفلیس در سطح جهان در افراد ۱۵ تا ۴۹ ساله مشاهده می شود. بیش از ۳۰۰۰۰۰ مرگ و میر در جنین و نوزاد به سیفلیس منسوب است که ۲۱۵،۰۰۰ نوزاد در معرض خطر مرگ زودرس قرار دارند.
در سال ۲۰۱۶ ، سازمان بهداشت جهانی( WHO ( استراتژی جدیدی را برای مقابله با عفونتهای مقاربتی (STI) از سال ۲۰۱۶ تا ۲۰۲۱ منتشر کرد.
علیرغم تلاش های قبلی برای از بین بردن سفلیس در کشورهای پردرآمد ، کاهش بودجه در برنامه های STI و سیستم های نظارت بر سلامت عمومی ، تلاشهای قبلی برای حذف و کنترل را تضعیف کرده است. علاوه بر این ، در اروپای غربی ، ایالات متحده آمریکا و چین ، در جمعیت های کلیدی مانند مردانی که رابطه جنسی با مردان دارند ، تعداد زیادی مبتلا به سیفلیس دیده شده است .در کشورهای کم درآمد و متوسط ، سیفلیس به صورت اندمیک باقی مانده است .
در سالهای اخیر و با کشف عفونت HIV و بعداً با شناسایی میزان بالای همزمانی عفونت HIV در بین مبتلایان به سیفلیس ، توجه زیادی به همراهی بالای سفلیس و عفونت HIV انجام شده است. تلاش های قابل توجهی برای از بین بردن انتقال HIV از مادر به کودک و سیفلیس صورت گرفته است که تاکنون در پنج کشور موفق بوده است: کوبا ، تایلند ، بلاروس ، ارمنستان و جمهوری مولداوی.
سیفلیس در بین مردان همجنسگرا و سایر گروههایی که تمایل به داشتن چند شریک جنسی دارند همچنان ادامه دارد و احتمالاً بدون هشیاری در بهداشت عمومی ممکن است در جمعیت های دگرجنس بازگردد. از آنجا که ضایعات سیفلیتیک خطر ابتلا به و انتقال عفونت HIV را افزایش می دهد ، عفونت سفلیس در بین جمعیت نگرانی ویژه ای دارد.
شیوع سیفلیس در ایران
طبق آماری که در سال ۲۰۱۵ منتشر شده است(آمار جدیدی در دسترس نیست)سیفلیس در ایران مشکل جدی برای سیستم بهداشت و سلامت کودکان مادر نیست. در واقع ، شیوع سفلیس در بین اهدا کنندگان خون ایرانی در مطالعات نسبی از ۱۰.۵ در ۱۰۰۰۰۰ خون اهدایی تجاوز نمی کند و در سال ۲۰۰۹ روند کاهشی شدید داشته است .شیوع سفلیس در گروههای پرخطر مانند کودکان خیابانی ، زنان کارگر و زندانیان و مردان بی خانمان از ۰ تا حداکثر ۷.۲ درصد در مطالعات مختلف در استانهای مختلف گزارش شده است.

سلام وقت بخیر
درمورد دندان هاچینسون در کودکان آیا از همان ابتدای رویش دندانها بدشکل هستند یا به مرور این اتفاق میفته؟ممنون میشم پاسخ بدید پسرم سه سالشه و از چهارماهگی دندان درآورد و از حدود یک سال و نیمگی دندانهاش بدشکل شد