نارسایی قلبی که با نام نارسایی قلبی وابسته با تراکم هم شناخته میشود، زمانی اتفاق میافتد که عضلهی قلب نتواند خون را طوری که باید باشد پمپ کند. برخی از موقعیتها و عوارض مثل شریانهای تنگ در قلب (بیماری شریان کرونری) یا فشار خون بالا تدریجاً قلب را تضعیف یا سفت کرده و اجازه نمیدهد به طور کارآمدی کار پمپاژ را انجام دهد.
همهی عوارضی که به نارسایی قلبی منجر میشود برگشتپذیر نخواهد بود ولی درمان میتواند علائم و نشانهها را بهبود بخشیده و طول عمر را افزایش دهد. تغییر در سبک زندگی، به طور مثال ورزش کردن، کاهش نمک در رژیم غذایی، مدیریت استرس و کاهش وزن میتواند کیفیت زندگی را ارتقا دهد.
یکی از راهها برای پیشگیری از نارسایی قلبی کنترل عوارضی است که منجر به آن میشود؛ مثل بیماری شریان کرونری، فشار خون بالا، دیابت یا چاقی.
نشانهها
نارسایی قلبی میتواند در حال پیشرفت (مزمن) باشد. همچنین این عارضه به طور ناگهانی هم شروع میشود (حاد).
علائم و نشانههای نارسایی قلبی شاید شامل موارد زیر باشد:
- کوتاهی تنفس (دیسپنه) زمانی که خودتان را به کار وامیدارید یا دراز کشیدهاید.
- خستگی و ضعف
- تورم (ادم) در پاها، قوزک پا و بخشهای بالاتر
- ضربان قلب تند یا نامنظم
- کاهش توانایی برای ورزش کردن
- سرفهی مداوم یا خسخس سینه با خلط سفید یا صورتی آغشته به خون
- افزایش نیاز به ادرار کردن در شب
- تورم در شکم (آسیت)
- افزایش وزن ناگهانی از حفظ مایع در بدن
- اشتها نداشتن و حالت تهوع
- دشواری در تمرکز یا کاهش هوشیاری
- کوتاهی ناگهانی و شدید در تنفس و سرفه با موکوز صورتی رنگ و کفآلود
- درد قفسهی سینه در صورتی که نارسایی قلب به دلیل حملهی قلبی ایجاد شده باشد
زمان مراجعه به پزشک
اگر فکر میکنید علائم و نشانههای مذکور در شما وجود دارد به پزشک مراجعه کنید. در صورت مشاهدهی هر یک از موارد زیر به دنبال درمان اورژانسی باشید:
- درد قفسهی سینه
- غش کردن یا ضعف شدید
- ضربان قلب تند یا نامنظمِ مرتبط با کوتاهی تنفس، درد قفسهی سینه یا غش کردن
- کوتاهی ناگهانی و شدید در تنفس و سرفه با موکوز صورتی رنگ و کفآلود
با این که این علائم و نشانهها میتوانند در نتیجهی نارسایی قلبی به وجود آمده باشند، عوامل ممکن بسیار دیگری نیز وجود دارد که شامل دیگر عوارض خطرناک قلبی و ریوی است. تلاش نکنید خودتان مشکلتان را تشخیص دهید و سریعاً با اورژانس (۱۱۵) تماس بگیرید. درمانگر تلاش خواهد کرد موقعیت شما را حفظ کرده و تعیین کند که مشکل بخاطر نارسایی قلبی است یا عوامل دیگر.
اگر تشخیص نارسایی قلبی بود و نشانهها بدتر شدند ویا نشانهی جدید به وجود آمد، شاید به دلیل بدتر شدن نارسایی و یا عدم پاسخ به درمان باشد. بدون فوت وقت با پزشک خود تماس بگیرید.
دلایل
نارسایی قلبی اغلب پس از این به وجود میآید که عوارض دیگر به اندازهی کافی قلب را ضعیف کرده باشند. با این حال همیشه این ضعف نیست که موجب نارسایی میشود. سفتی قلب هم میتواند نارسایی قلبی ایجاد کند.
در نارسایی قلبی، حفرههای اصلی پمپکنندهی قلب (بطنها) شاید سفت شده و بین ضربانها کامل پر نشوند. در برخی از کیسهای نارسایی قلبی، عضلهی قلب آسیب دیده و ضعیف میشود و بطنها به علت شلی و کشیدگی کارایی کافی را ندارند. در طول زمان، قلب نمیتواند به علت آسیبها وارده به بقیهی بدن خون برساند.
کسر تخلیه (ejection fraction) اندازهگیری مهمی از کیفیت پمپاژ قلب است و برای طبقهبندی و دستورالعمل درمان از آن استفاده میشود. در یک قلب سالم کسر تخلیه ۵۰% یا بیشتر است؛ به این معنی که حداقل نیمی از خونی که در قلب است با هر ضربان پمپ میشود. با این حال نارسایی قلبی با کسر تخلیهی نرمال نیز امکانپذیر است. این مورد زمانی اتفاق میافتد که عضلهی قلب به دلیل عوارضی مانند فشار خون بالا سخت گردد.
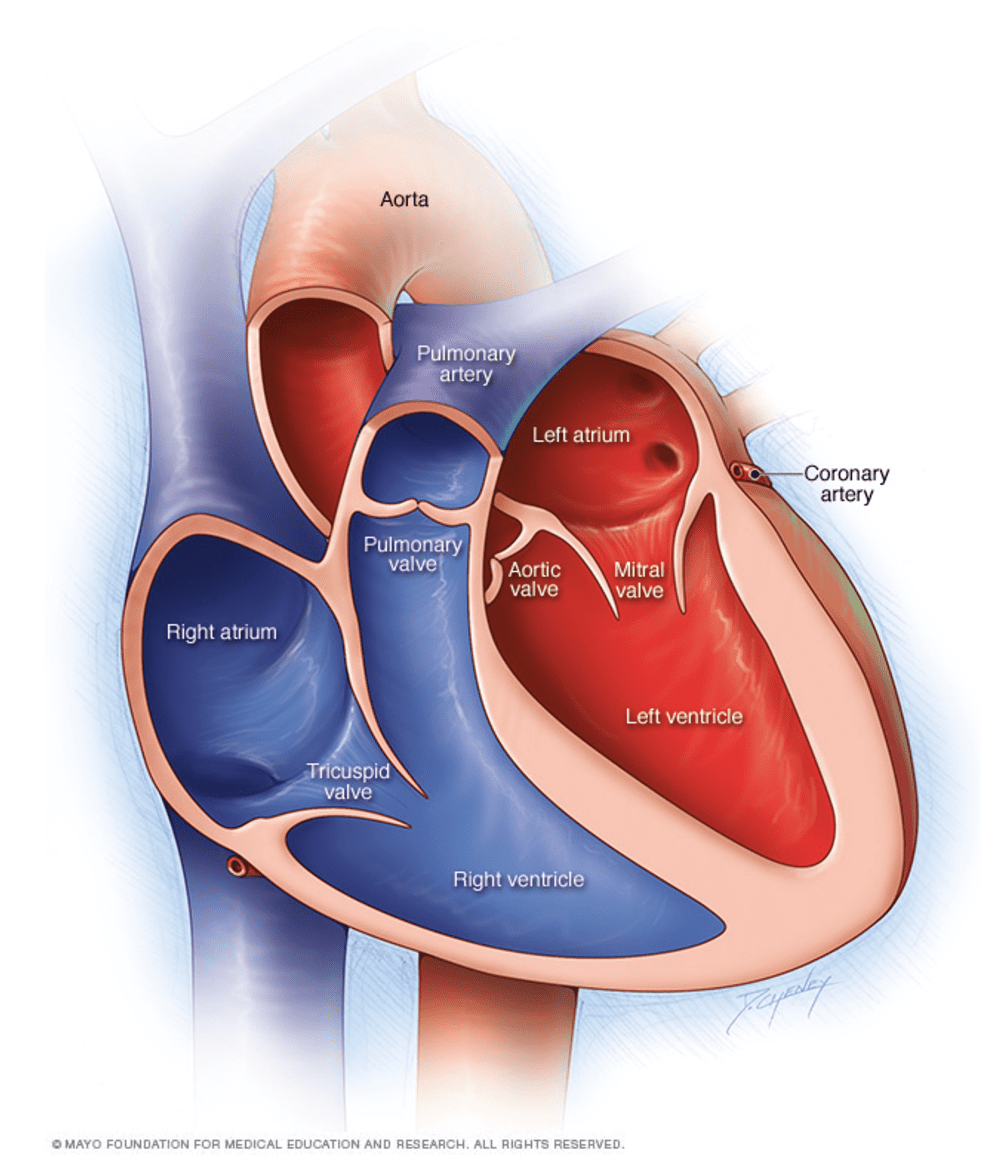
نارسایی قلبی میتواند مربوط به سمت چپ (بطن چپ)، سمت راست (بطن راست) یا هر دو طرف قلب شود. عموماً، نارسایی قلبی با سمت چپ آغاز میشود؛ بهویژه بطن چپ (حفرهی اصلی پمپاژکنندهی قلب)
| انواع نارسایی قلبی | توصیف |
| نارسایی قلبی سمت چپ | شاید مایع به ریهها برگشته و موجب کوتاهی در تنفس شود. |
| نارسایی قلبی سمت راست | شاید مایع در شکم و پاها جمع شد و موجب تورم آنها گردد. |
| نارسایی قلبی سیستولیک | بطن چپ نمیتواند با قدرت منقبض شده و مشکلی را در پمپاژ خون نشان میدهد |
| نارسایی قلبی دیاستولیک (با کسر تخلیهی محفوظ) | بطن چپ نمیتواند شل شده و کامل پر شود و مشکلی را در پر شدن نشان میدهد. |
هر عارضهای که به قلب آسیب زده و موجب ضعیف شدن آن گردد میتواند به نارسایی قلبی بیانجامد. برخی از این عوارض بدون این که معلوم شوند حضور دارند.
- بیماری شریان کرونری و حملهی قلبی: بیماری شریان کرونری شایعترین شکل از بیماری قلبی و دلیل نارسایی قلبی است. با گذشت زمان، شریانهای تغذیهکنندهی عضلهی قلب بر اثر تجمع ذرات چربی باریک میشوند (آترواسکلروز). ایجاد چنین پلاکهایی خونرسانی به قلب را تضعیف میکند.
حملهی قلبی زمانی اتفاق میافتد که این ذرات چربی پاره شده و لختهی خونی شکل دهند که شاید جریان خون را به ناحیهای از عضلهی قلب مسدود کرده و با کاهش توانایی پمپاژ قلب اغلب آسیبهایی دائمی وارد میکند. اگر آسیب وارده جدی باشد میتواند به عضلهی قلب ضعیف بیانجامد.
- فشار خون بالا (پرفشاری خون): فشار خون همان فشاری است که از طرف خون با قدرت ضربان قلب به دیوارهی رگها وارد میشود. اگر فشار خون بالا باشد، قلب مجبور میشود تا سختتر کار کند تا خون را در بدن به گردش دربیاورد. با گذشت زمان، برای جبران کار بیشتری که باید انجام دهد ضخیمتر میشود. نهایتاً، عضلهی قلب شاید برای پمپاژ خون بسیار سفت یا بسیار ضعیف شود.
- دریچههای قلبی معیوب: این دریچهها به ماندن جریان خون در مسیر درست در قلب کمک میکنند. دریچهای آسیب دیده به دلیل نواقص قلبی، بیماری شریان محیطی یا عفونت قلب، فشار وارده را برای در جریان ماندن خون افزایش میدهد. باز هم با گذشت زمان، کار اضافی میتواند قلب را ضعیف کند. دریچههای معیوب قلب میتواند ترمیم شده یا جایگزین گردد.
- آسیب به عضلهی قلب (کاردیومیوپاتی): این مورد دلایل زیادی دارد؛ چندین بیماری، عفونتها، سوءمصرف الکل و اثرات سمی داروها و مواد مخدر، مثل کوکائین و برخی داروهای شیمیدرمانی. عوامل ژنتیکی در چندین نوع از کاردیومیوپاتی نقش مهمی بازی میکند؛ مثل کاردیومیوپاتی گشادشده، کاردیومیوپاتی هیپرتروفیک، کاردیومیوپاتی آریتموژنیک بطن راست، کاردیومیوپاتی محدودکنندهی غیرفشردهی بطن چپ
- میوکاردیت: این عارضه با التهاب در عضلهی قلب همراه است، توسط یک ویروس ایجاد میشود و میتواند به نارسایی قلبی سمت چپ منجر شود.
- نواقص قلبی مادرزادی: اگر قلب، حفرات و دریچههای آن به طور کامل شکل نگرفته باشد، تلاش برای پمپاژ قلب میتواند به نارسایی قلب منجر شود.
- آریتمی قلب (ریتم غیرمعمول قلب): این ریتمها به ضربان سریع قلب میانجامد که برای قلب بار اضافی به همراه دارد. در طول زمان ضعیف شدن قلب شاید به نارسایی منجر شود. ضربان قلب آهسته نیز از برون ده کافی قلب جلوگیری کرده و به نارسایی میانجامد.
- بیماریهای دیگر: بیماریهای مزمن، مثل دیابت، HIV، پرکاری تیروئید، کمکاری تیروئید یا تجمع آهن (هموکروماتوز) یا پروتئین (آمیلوئیدوز) نیز شاید به نارسایی قلبی بیانجامند. دلایل نارسایی قلبی حاد شامل ویروسهایی میشود که به عضلهی قلب حمله میکنند. عفونتهای شدید، واکنشهای آلرژیک، لختههای خونی در ریهها و استفاده از دارو و هر بیماری که بر کل بدن اثر بگذارد نیز از دیگر دلایل میباشند.
 عوامل خطرزا
عوامل خطرزا
فقط یکی از این عوامل میتواند به تنهایی برای نارسایی کافی باشد ولی ترکیبی از آنها خطر را افزایش خواهد داد.
- فشار خون بالا: اگر فشار خون بالا باشد قلب باید کار بیشتری انجام دهد.
- بیماری شریان کرونری: شریانهای باریک شده شاید در رساندن خون پراکسیژن کفایت کافی را نداشته باشند.
- حملهی قلبی: آسیب به عضلهی قلب شاید به این معنی باشد که قلب دیگر نمیتواند مانند سابق کار پمپاژ خود را انجام دهد.
- دیابت: ابتلا به دیابت ریسک فشار خون بالا و بیماری شریان کرونری را افزایش میدهد.
- برخی از داروهای دیابت: داروهایی نظیر روزیگلیتازون (آواندیا) و پیوگلیتازون (آکتوز) به نظر میرسد در برخی افراد خطر نارسایی قلبی را افزایش دهند ولی خودسرانه مصرف این داروها را قطع نکنید. اگر از این داروها مصرف میکنید برای تغییر با پزشکتان مشورت کنید.
- برخی از داروهای دیگر: برخی از داروها وجود دارند که شاید به نارسایی یا مشکلات قلبی منجر گردند. داروهای ضدالتهاب غیراستروئیدی (NSAIDs)، برخی از داروهای بیهوشی، برخی از داروهای آنتیآریتمی، برخی از داروهای فشار خون بالا، سرطان، عوارض خونی، عصبی، روانپریشی، ریوی، اورولوژیک، التهابی و عفونی. استفاده از هیچ دارویی را به صورت خودسرانه متوقف نکنید. هر سؤالی داشتید آن را با پزشک در میان بگذارید.
- آپنهی خواب: عدم توانایی در تنفس کافی هنگام خواب سطح اکسیژن خون را کاهش داده و به ریتم قلبی غیرمعمول میانجامد. هر دوی این مشکلات میتوانند قلب را ضعیف نمایند.
- ضربانهای قلب نامنظم: این ریتمهای غیرمعمول، بهویژه اگر متناوب و سریع باشند، میتوانند عضلهی قلب را ضعیف کرده و به نارسایی بیانجامند.
- مصرف الکل: نوشیدن مقدار زیادی از الکل قلب را ضعیف کرده و به نارسایی منتج میشود.
- نواقص قلبی مادرزادی
- بیماری دریچهای قلب
- ویروسها
- استعمال تنباکو
- چاقی
عوارض
دورنمای کسی که نارسایی قلبی دارد به دلیل و شدت بیماری، سلامت کلی و دیگر فاکتورها نظیر سن بستگی دارد.
- آسیب یا نارسایی کلیوی: نارسایی قلبی جریان خون را به کلیهها کاهش میدهد که اگر بدون درمان رها شود میتواند به نارسایی کلیوی هم منتج گردد. آسیبهای کلیوی ناشی از نارسایی قلبی نیاز به دیالیز و درمان دارد.
- مشکلات دریچهای قلب: دریچههای قلب که جهت جریان خون را در آن درست نگه میدارند، در صورتی که قلب بزرگ شده یا فشار درون آن به دلیل نارسایی افزایش یافته باشد صحیح عمل نخواهد کرد.
- مشکلات ریتم قلب: آریتمی یکی از مشکلات بالقوهی نارسایی قلبی است.
- آسیب به کبد: نارسایی قلبی میتواند به تجمع مایعی بیانجامد که فشار زیادی به کبد تحمیل خواهد کرد. این تجمع مایع به اسکاری منجر میشود که عملکرد مناسب را از این ارگان میگیرد.
نشانههای برخی افراد و عملکرد قلب با درمان درست بهبود مییابد، با این حال نارسایی قلبی میتواند جان فرد را به خطر بیاندازد. عمل پیوند قلب و دستگاههای کمکی بطن نیز از جملهی درمانهای احتمالیست.
تستها و تشخیص
برای تشخیص نارسایی قلبی، پزشک با دقت سابقهی بیمار، نشانهها و وضعیت بدنی را بررسی خواهد کرد. همچنین وجود ریسک فاکتورهایی مثل فشار خون بالا، بیماری شریان کرونری و دیابت نیز بررسی میشود.
با استفاده از استتوسکوپ، پزشک به صدای ریهها برای بررسی وجود احتقان در آنها گوش خواهد داد. همچنین اگر صدای غیرمعمولی در قلب باشد، ثبت میشود. وریدهای گردن و شکم و پاها برای بررسی تجمع مایع نیز بررسی میشوند.
پس از بررسی فیزیکی شاید تستهای زیر پیشنهاد شود:
- آزمایشهای خون: نمونهی خونی برای بررسی عملکرد کلیه، کبد و تیروئید و نشانگرهای سایر بیماریهایی که بر قلب اثر میگذارند، تهیه خواهد شد.
- تست خون برای بررسی مادهی شیمیایی (N-terminal pro-B-type natriuretic peptide (NT-proBNP که میتواند به عنوان آزمایش کمکی به تشخیص شدت نارسایی کمک نماید. این پپتید از سلولهای میوکارد در پاسخ به فشار ترشح میشود.
- X-ray قفسهی سینه: این تست به مشاهدهی عوارض قلبی و ریوی کمک میکند. در نارسایی قلبی، شاید گشادی قلب و تجمع مایع در ریهها قابل مشاهده باشد. همچنین این تست برای سایر عوارضی که دلیل نشانههای شماست کارایی دارد.
- الکتروکاردیوگرام (ECG): این تست فعالیت الکتریکی قلب را با الکترودهای متصل به پوست ثبت میکند. جریانهای قلب به صورت امواج روی مانیتور ظاهر شده یا بر کاغذ چاپ میشوند. مشکلات ریتم قلب و آسیب ناشی از حملهی قلبی که شاید دلیل اساسی نارسایی باشند نیز معلوم میشود.
- اکوکاردیوگرام: این تست مهم برای تمایز بین نارسایی قلبی سیتولیک و دیاستولیک که در آن قلب سفت شده و نمیتواند کامل پر شود، کارایی دارد. با استفاده از امواج صوتی تصاویر ویدئویی تهیه شده و اندازه و شکل و همچنین چگونگی پمپاژ آن بررسی میشود. مشکلات دریچه قلب، شواهد حملات قبلی، دیگر موارد غیرمعمول و برخی از دلایل نامتعارف نارسایی قلبی را میتوان با این تست فهمید. در طول انجام این تست کسر تخلیه محاسبه میشود. این کسر را میتوان از طریق تستهای پزشکی هستهای، کاتتریزاسیون و MRI قلبی نیز بدست آورد. همانطور که گفته شد این کمیت برای تعیین کیفیت عملکرد قلب و طبقهبندی نارسایی قلبی مهم است.
- تست استرس: این تست نشان میدهد که قلب و عروق خونی چگونه به اعمال زور پاسخ میدهند. این کار شاید هنگام راه رفتن روی تردمیل و دوچرخه ثابت انجام شود ویا دارو به صورت وریدی برای شبیهسازی همین فعالیتها تزریق گردد. برخی اوقات تست استرس را میتوان با گذاشتن ماسک و اندازهگیری توانایی قلب و ریهها برای گرفتن اکسیژن و بیرون دادن کربندیاکسید انجام داد. این تست نشان خواهد که فردی بیماری شریان کرونری دارد یا نه. همچنین پاسخ بدن به کاهش توانایی پمپاژ قلب برای تعیین درمانهای طولانیمدت ارزیابی میشود. سیتی اسکن و MRI نیز برای تشخیص علت نارسایی قلبی کاربرد دارند.
- آنژیوگرام کرونری: در این تست، لولهای نازک و انعطافپذیر (کاتتر) درون رگ خونی کشالهی ران یا بازو قرار داده میشود و از آئورت به درون شریانهای کرونری هدایت میگردد. مادهی رنگی درون کاتتر تزریق میشود تا رگها در تصاویر پرتوX واضح شوند. این تست عروق خون تنگی که شاید علت نارسایی باشند را مشخص میکند. همچنین تست ونتریکولوگرام برای تعیین قدرت حفرهی اصلی قلب (بطن چپ) و سلامت دریچهها پیشنهاد میشود.
- بیوپسی میوکاردی: در این تست، طناب کوچک و انعطافپذیر بیوپسی از گردن یا کشالهی ران درون یک ورید وارد میشود تا تکههای کوچکی از عضلهی قلب را بردارد. از این تست برای تشخیص برخی از بیماریهای عضلهی قلب که موجب نارسایی شدهاند استفاده میشود.
طبقهبندی نارسایی قلبی
نتایج این تستها به پزشکان کمک میکند تا علت علائم و نشانهها را تعیین کرده و برنامهی مناسبی برای درمان تدارک ببینند. برای تعیین مناسبترین درمان شاید پزشکان از دو سیستم برای طبقهبندی نارسایی قلبی استفاده نمایند:
طبقهبندی انجمن قلب نیویورک: این مقیاس نشانه محور نارسایی قلبی را در ۴ دستهبندی طبقهبندی میکند. در نارسایی قلبی کلاس ۱، هیچ نشانهای مشاهده نمیشود. در نارسایی قلبی کلاس ۲، در انجام فعالیتهای روزانه مشکلی پیش نمیآید ولی اگر فشار وارده به بدن زیاد باشد، خستگی و نفس نفس زدن اجتنابناپذیر خواهد بود. در کلاس ۳، در تکمیل فعالیتهای روزمره دشواری وجود دارد و کلاس ۴ که شدیدترین است، فرد حتی هنگام استراحت هم نفس کم میآورد.
دستورالعملهای کالج کاردیولوژی آمریکا/انجمن قلب آمریکا: این سیستم طبقهبندی مرحله محور از حروف A تا D استفاده کرده است. این سیستم شامل یک دستهبندی برای افرادی است که در خطر نارسایی قلبی هستند. برای مثال، کسی که چندین ریسک فاکتور را دارد ولی نشانهای از نارسایی قلبی در او نیست در مرحلهی A میباشد. کسی که بیماری قلبی دارد ولی علائم و نشانههای نارسایی در او دیده نمیشود در مرحلهی B است. فردی که بیماری قلبی دارد و نارسایی را هم یا قبلاً تجربه کرده یا هم اکنون آن را تجربه میکند در مرحلهی C میباشد. شخصی که نارسایی قلبی پیشرفته داشته و نیازمند درمان تخصصی است در مرحلهی D قرار میگیرد.
داروها و درمان
نارسایی قلبی بیماری مزمنی است و به درازای عمر نیاز به مراقبت دارد. با این حال برخی اوقات با درمان میتوان علائم و نشانهها را بهبود بخشید و حتی قلب را قدرتمندتر هم کرد. درمان شاید زندگی را طولانیتر کرده و شانس مرگ ناگهانی را کاهش دهد.
پزشکان در برخی از کیسها میتوانند نارسایی قلبی را با درمان دلیل اساسی برطرف کنند. برای مثال، ترمیم یک دریچه یا کنترل ریتم تند شاید نارسایی قلبی را برگرداند. با این حال برای بیشتر افراد، درمان نارسایی قلبی با داروهای مناسب و دستگاههایی است که به ضربان صحیح آن کمک میکنند.
دارودرمانی
پزشکان معمولاً نارسایی قلبی را با ترکیبی از داروها درمان میکنند. بسته به این که نشانهها کدامند، یک یا چند تا از این داروها تجویز میشود:
- مهارکنندههای آنزیم مبدّل آنژیوتانسین (ACEIs): این داروها به بیماران نارسایی قلبی سیستولیک کمک میکنند تا زندگی طولانی و بهتری داشته باشند. این داروهای گشادکنندهی عروق و کاهندهی فشار خون، جریان خون را بهبود بخشیده و بار کاری را روی قلب کم میکند. انالاپریل (وازوتک)، لیزینوپریل (زستریل) و کاپتوپریل (کاپوتن) از این داروها هستند.
- مسدودکنندههای گیرندهی آنژیوتانسین۲: این داروها وجه اشتراکی زیادی با داروهای مورد قبلی دارند و شاید برای کسانی که نمیتوانند آنها را تحمل کنند پیشنهاد شود. لوزارتان (کوزار) و والسارتان (دیووان) از جملهی این داروها هستند.
- بتابلاکرها: این دسته از داروها نه تنها ضربان قلب را کند کرده و فشار خون را کاهش میدهند، بلکه اگر نارسایی قلبی از نوع سیستولیک باشد، برخی از آسیبها را محدود کرده یا برمیگردانند. کارودیلول (Coreg)، متوپرولول (Lopressor) و بیسوپرولول (Zebeta) از این دسته میباشند. این داروها خطر برخی از ریتمهای خطرناک را کاهش داده و شانس مرگ غیرمنتظره را کم مینمایند. بتابلاکرها شاید علائم و نشانههای نارسایی قلبی را کاهش داده و عملکرد قلب را بهبود بخشند.
- دیورتیکها: قرصهای آب تناوب ادرار را زیاد کرده و از تجمع مایع در بدن جلوگیری میکنند. دیورتیکهایی نظیر فورسماید (لازیکس)، مایع درون ریه را هم کم میکنند تا تنفس آسانتر شود. بخاطر از دست دادن پتاسیم و منیزیم با مصرف این داروها، مکمل و مواد معدنی هم شاید به همراه این داروها تجویز شود. همچنین امکان دارد میزان این مواد معدنی نیز سنجیده شود.
- آنتاگونیستهای آلدوسترون: اسپیرونولاکتون (آلداکتون) و اپلرنون (اینسپرا) از این دسته دیورتیکهای حفظکنندهی پتاسیمی هستند که علاوه بر خواص دیگر، به نارسایی قلبی سیستولیک هم کمک میکنند. برخلاف برخی از دیورتیکهای دیگر، این دو دارو سطوح پتاسیم خون را میتوانند تا حدود خطرناکی بالا ببرند.
- اینوتروپها: این داروهای داخل وریدی برای بیماران بستری به منظور بهبود عملکرد پمپاژ خون با افزایش قدرت انقباض تجویز میشوند.
- دیگوکسین (لانوکسین): این دارو که جزو دیجیتالینهاست، قدرت ماهیچهای قلب را افزایش میدهد و همچنین ضربان قلب را نیز کم میکند. این دارو نشانههای نارسایی قلبی را کم میکند و در مواردی که ریتم قلب به هم خورده، مانند فیبریلاسیون دهلیزی بیشتر تجویز میشود.
شاید نیاز بیمار به ترکیبی از این داروها باشد. داروهای دیگر نظیر، نیتراتها برای درد قفسهی سینه، استاتین برای کاهش کلسترول یا رقیقکنندههای خون برای جلوگیری از لختهها نیز شاید تجویز گردد.
کسی که وضعش نشانههای نارسایی قلبی را بروز میدهد باید در بیمارستان بستری شود. علاوه بر داروها نامبرده شاید ماسک اکسیژن و یا لولههایی از گردن نیز برای راحت کردن تنفس به کار گذاشته شوند. همچنین شاید نیاز باشد به صورت طولانیمدت از اکسیژن استفاده گردد.
جراحی و دستگاههای پزشکی
در برخی از موارد، پزشکان جراحی را برای حل مشکلات اساسی نارسایی قلبی پیشنهاد میکنند. برخی از این درمانها که در بعضی افراد مورد مطالعه قرار گرفته عبارتند از:
- جراحی بایپس کرونری: اگر دلیل نارسایی قلبی انسداد شدید شریانها باشد، این جراحی پیشنهاد میشود. در این روش عروق خونی از پاها، بازو یا قفسهی سینه برداشته میشوند تا برای دور زدن محل گرفتگی در رگ قلبی استفاده شوند.
- ترمیم یا جایگزینی دریچهی قلبی: اگر علت نارسایی قلبی دریچهی معیوب باشد، ترمیم یا جایگزینی دریچه پیشنهاد میشود. جراح میتواند برای جلوگیری از بازگشت خون دریچه را تعمیر نماید (valvuloplasty). همچنین اگر لتهای دریچه به هم متصل نشوند یا بافت اضافی بین آنها باشد میتوان آن را برطرف نمود. برخی اوقات نیز ترمیم دریچه با تنگ کردن یا انداختن حلقه به دور آن (annuloplasty) انجام میشود.
اگر ترمیم امکانپذیر نبود، جایگزینی انجام میشود. در جراحی جایگزینی دریچه، دریچهی آسیبدیده با یک دریچهی مصنوعی جایگزین میشود. برخی از این عملها برای جایگزینی یا ترمیم هماکنون بدون جراحی باز قلب و با استفاده از جراحی غیرتهاجمی مینیمال یا تکنیکهای کاتتراسیون قلبی انجام میپذیرد.
- دفیبریلاتورهای قلبی کاشتنی (ICDs): این دستگاه شبیه ضربانساز (یا همان باتری) قلب است. زیر پوست قفسهی سینه با سیمهایی از عروق به سمت قلب ایمپلنت میشود. ICD ریتم قلب را مانیتور میکند. اگر ضربان قلب روی ریتم خطرناکی بیافتد یا از کار باز بایستد، این دستگاه سعی میکند قلب را راه انداخته یا با شوک آن را به ریتم نرمال برگرداند. ICD توانایی آن را دارد که مانند ضربانساز عمل کرده و سرعت تپش قلب را در صورت اُفت، افزایش دهد.
- درمان با همگامسازی دوبارهی قلب یا biventricular pacing: این ضربانساز جریانهای الکتریکی زمانبندی شده به هر دو بطن قلب میفرستد تا بتوانند با روشی هماهنگ و مؤثرتر کار پمپاژ را انجام دهند. بسیاری از افراد با نارسایی قلبی مشکلاتی با سیستم الکتریکی قلب دارند که عضلهی قلب ضعیفشان را وا میدارد تا به حالت ناهماهنگی منقبض شود. این انقباض ناکافی عضلهی قلب شاید نارسایی را بدتر کند. اغلب biventricular pacing با یک ICD همراه میشود.
- پمپهای قلب: این دستگاههای مکانیکی، مثل دستگاه کمکی بطن (VADs)، در شکم یا قفسهی سینه کاشته و به قلب ضعیف وصل میشود تا به پمپ خون کمک نماید. کاربرد بیشتر این دستگاه برای نارسایی بطن چپ است ولی برای نارسایی بطن راست و هر دو بطن نیز استفاده میشود.
پزشکان برای اولین بار از این پمپها برای نجات جان بیمارانی استفاده کردند که در نوبت پیوند قلب بودند و هماکنون نیز پیشنهادی جایگزین برای پیوند قلب محسوب میگردند. پمپهای ایمپلنت قلب همچنان به صورت جدی میتوانند زندگی بیماران نارسایی قلبی را بهبود بخشیده و آنهایی که برای پیوند قلب مناسب نیستند ویا در نوبت آن میباشند را از مرگ نجات دهند.
- پیوند قلب: برخی از نارساییها به حدی است که داروها و سایر درمانها جواب نمیدهد. چنین بیمارانی به پیوند قلب نیاز دارند. عمل پیوند قلب به انتظاری نسبتاً طولانی برای پیدا شدن یک پیوند دهندهی مناسب نیاز دارد.
مراقبت پایان زندگی و نارسایی قلبی
حتی با وجود این همه دارو و درمان امکان دارد هیچ کدام از آنها جواب ندهند و با بدتر شدن بیماری پیوند هم دیگر گزینه خوبی نباشد. در این صورت بیمار به مراقبتهای در منزل نیازمند است. این دورهی درمانی برای افرادی با مرحلهی نهایی بیماریست.
سبک زندگی و درمانهای خانگی
- عدم استعمال دخانیات
- ماندن در وزن مناسب
- بررسی روزانهی پاها از لحاظ تورم
- رژیم غذایی سالم پر از میوه و سبزیجات، غلات سبوسدار، لبنیات کمچرب و پروتئین lean
- محدود کردن نمک در غذا؛ مخصوصاً عدم استفاده از نمکدان سر سفره، چون به اندازهی کافی نمک در غذا وجود دارد.
- واکسیناسیون: اگر کسی نارسایی قلبی دارد نباشد احتمالاً به واکسنها آنفولانزا و پنومونیا احتیاج دارد.
- محدود کردن چربی و کلسترول: چربیهای اشباع، ترانس و کلسترول باید محدود شوند.
- مصرف الکل به دلیل تداخل با داروها، ضعیف کردن قلب و به هم زدن ریتم آن باید قطع شود. اگر نارسایی قلبی جدی باشد مصرف سایر مایعات نیز باید محدود گردد.
- فعالیت بدنی
- کاهش استرس
- خواب راحت
پیشگیری
کلید کاهش خطر نارسایی قلبی کم کردن ریسک فاکتورهاست. بسیاری از این عوامل را میتوان با تغییر در سبک زندگی و به کمک داروها حذف یا کنترل نمود؛ فشار خون بالا و بیماری شریان کرونری از این جمله اند:
- عدم استعمال دخانیات
- کنترل برخی از عوارض، مثل فشار خون بالا و دیابت
- داشتن فعالیت بدنی
- مصرف غذای سالم
- ماندن در وزن سالم
- کاهش و مدیریت استرس

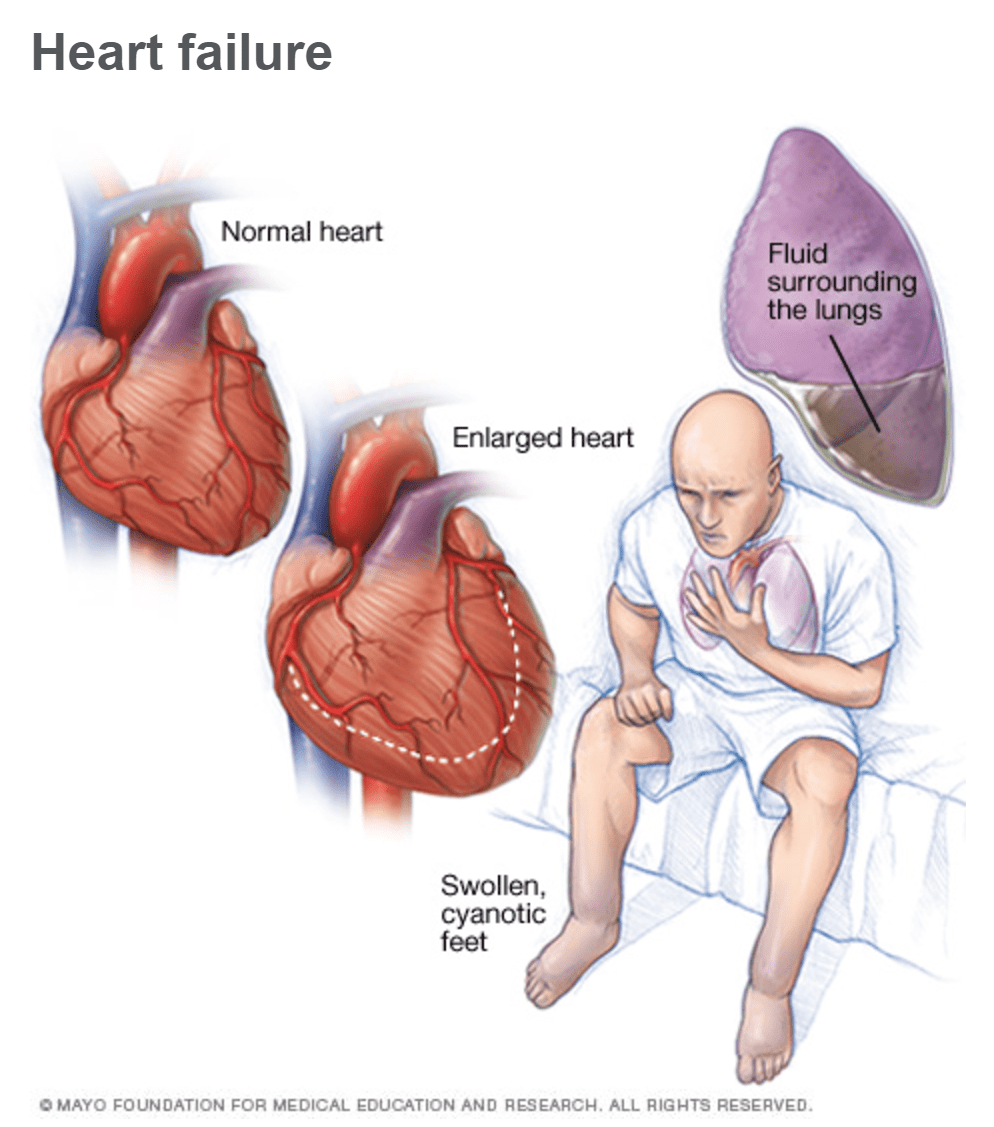
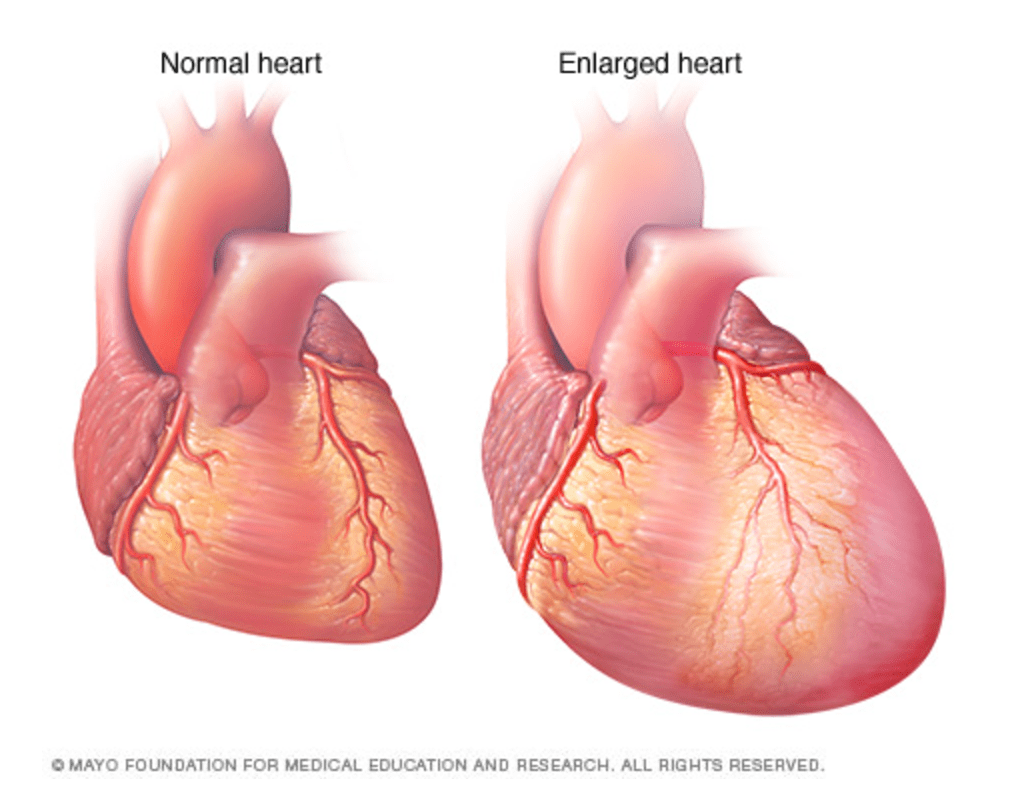 عوامل خطرزا
عوامل خطرزا