بیماری مزمن انسدادی ریه (COPD) نوعی بیماری التهابی ریه میباشد که موجب انسداد مسیرهای هوایی این اندام میگردد. نشانههای آن شامل دشواری در تنفس، سرفه، موکوس (خلط) و خسخس است. دلیل این بیماری قرار گرفتن طولانیمدت در معرض گازهای تحریککننده یا مادهای ویژه، بیشتر بر اثر سیگار کشیدن میباشد. این بیماران در خطر بالای بیماری قلبی، سرطان ریه و طیفی از عوارض مختلف قرار دارند.
آمفیزم و برونشیت مزمن دو عارضهی شایعی هستند که به ایجاد این بیماری منجر میشوند. برونشیت مزمن التهاب لایهی داخلی لولههای برونشیال است که هوا را بین بیرون و کیسههای آلوئولی منتقل میکنند. مشخصهی برونشیت مزمن سرفه و تولید خلط روزانه میباشد.
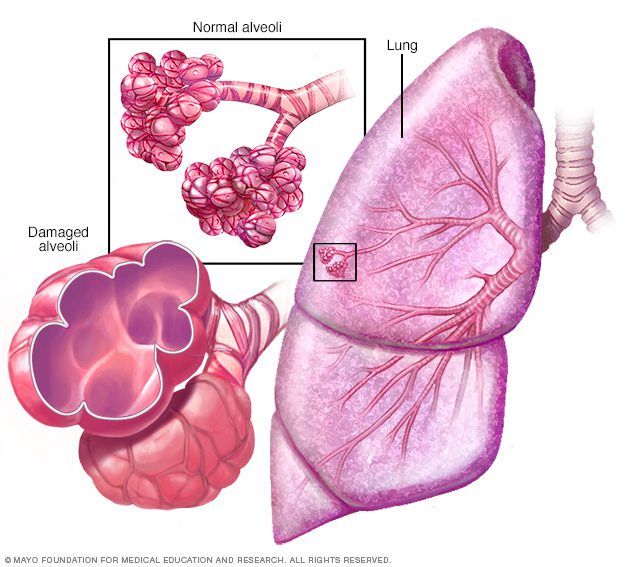
آمفیزم عارضهای است که در آن کیسههای هوایی در انتهای مسیرهای هوایی ریهها در نتیجهی قرار گرفتن در معرض آسیب دود سیگار و دیگر گازهای محرّک و مواد ویژه تخریب میشوند. COPD قابل درمان است. با مدیریت مناسب این بیماری، بیشتر بیماران میتوانند به کنترل نشانهها، کیفیت زندگی خوب و کاهش خطر سایر عوارض مرتبط دست یابند.
نشانهها
نشانهها تا ایجاد آسیبی جدی خود را نشان نخواهند داد و معمولاً با گذشت زمان بدتر میشوند؛ بهویژه اگر استعمال دخانیات ادامه یابد. برای برونشیت مزمن، نشانهی اصلی سرفهی روزانه و تولید خلط حداقل ۳ ماه در سال برای ۲ سال پیاپی میباشد.
علائم و نشانههای دیگر بیماری مزمن انسدادی ریه عبارتند از:
- کوتاهی در تنفس، بهویژه هنگام فعالیت بدنی
- خسخس کردن
- تنگی قفسهی سینه
- اولین کاری که صبح باید انجام داد پاک کردن گلو به دلیل تجمع خلط میباشد.
- سرفهای مزمن شاید خلطی به وجود بیاورد که بیرنگ، سفید، زرد یا سبزرنگ باشد.
- کبودی لبها و ناخنها (سیانوز)
- عفونتهای متناوب تنفسی
- کمبود انرژی
- کاهش وزن ناخواسته (در مراحل آخر)
- تورم قوزک، ساق یا خود پا
بیماران COPD احتمالاً اپیزودهایی را تجربه میکنند که تشدید بیماری نام دارد؛ در طول این دورهها نشانهها بدتر از معمول شده و حداقل چندین روز باقی میمانند.
دلایل
دلیل اصلی COPD در کشورهای توسعهیافته استعمال تنباکو است. در جهان در حال توسعه، COPD اغلب زمانی خود را نشان میدهد که افراد در معرض دود ناشی از سوزاندن سوختها برای پختوپز و گرمایش در خانههایی با تهویهی ضعیف قرار میگیرند.
فقط ۲۰ تا ۳۰ درصد سیگاریهای کهنهکار از لحاظ بالینی با COPD تشخیص داده میشوند ولی بسیاری از آنها قطعاً کاهش عملکرد ریه را تجربه خواهند کرد، برخی هم به عوارض با شیوع کمتر دچار میشوند و شاید تا ارزیابی دقیقی انجام نشده فکر کنند که بیماری مزمن انسدادی ریه دارند.
چگونه ریهها تحت تأثیر قرار میگیرند؟
هوا از نای (تراکهآ) که میتوانید آن را در گلوی خود احساس کنید به دو مجرای بزرگ دیگر به نام نایژه (برونکی) میرسد. درون ریه این لولهها بارها تا ۲۰ بار تقسیم شده و مجراهای ریزتری به نام نایژکها (برونشیول) را میسازند که هر کدام در نهایت به یک کیسهی هوایی (آلوئولی) ختم میشود؛ درست مانند یک درخت.
این کیسههای هوایی دیوارههای بسیار نازکی دارند که پر از عروق خونی (مویرگها) است. اکسیژنی که تنفس میکنید سرانجام وارد همین مویرگها خواهد شد. در همین زمان، کربندیاکسید، محصول جانبی متابولیسم بدن، دفع میشود.
ریهها متکی به الاستیسیتهی خاصی در نایژکها و کیسههای هوایی هستند که هوا را از آنها بیرون میبرد، بدون این که ما انرژی زیادی برای تنفس صرف کنیم. COPD باعث میشود این خاصیت از دست رفته و کیسهها متسع شوند و قسمتی از هوایی که تنفس کردهاید در ریه باقی خواهد ماند.
دلایل انسداد مجاری هوایی
- آمفیزم: این بیماری ریوی موجب تخریب دیوارههای نازک و فیبرهای الاستیک کیسههای هوایی میشود. هنگام بازدم این مجاری کوچک روی هم میخوابند و خروج هوا را از ریهها مشکل میکنند.
برونشیت مزمن: در این عارضه، نایژکها باریک و ملتهب شده و ریهها خلط بیشتری تولید میکنند که میتواند همین مجاری باریک را ببندد. به منظور باز کردن مجاری فرد بیمار سرفههای طولانی مزمن خواهد داشت.

در بین قسمت عمدهی موارد بیماری، آسیب ریوی که به COPD انجامیده بر اثر استعمال طولانیمدت سیگار بوده است. با این حال عوامل دیگری نیز وجود دارند که در این میان نقش بازی میکنند؛ مثل استعداد ژنتیکی نسبت به بیماریها؛ چون فقط ۲۰ تا ۳۰ درصد سیگاریها به این بیماری مبتلا میشوند.
دیگر مواد محرکی که میتواند به COPD منجر شود شامل دود سیگار دستدوم، پیپ کشیدن، آلودگی هوا و قرار گرفتن در معرض غبار و دود و بخار در فضای کار
نقص آلفا-۱-آنتیتریپسین
تقریباً در ۱% جمعیت بیماران COPD، این بیماری از نوعی ناهنجاری ژنتیکی ناشی میشود که باعث میشود سطوح پروتئین آلفا-۱-آنتیتریپسین در بدن پائین باشد. آلفا-۱-آنتیتریپسین در کبد ساخته شده و برای محافظت از ریهها وارد جریان خون میشود. این پروتئین از کبد نیز مانند ریه محافظت مینماید و نقص آن موجب آسیب به ریه و کبد نه تنها در بزرگسالان، بلکه در نوزادان و کودکان خواهد شد.
برای بزرگسالان مبتلا به COPD مرتبط با نقص آلفا-۱-آنتیتریپسین، گزینههای درمانی همان مواردیست که برای بقیه هم استفاده میشود. علاوه بر آن، برخی از این بیماران را با جایگزینی پروتئین مورد نظر میتوان درمان کرد که شاید از آسیبهای بعدی جلوگیری نماید.
عوامل خطر
- قرار گرفتن در معرض دود تنباکو: معنادارترین ریسک فاکتور برای COPD سیگار کشیدن طولانیمدت است. هر چه سالهای بیشتری از این رفتار بگذرد و پاکتهای بیشتری خالی شود، خطر هم بالاتر میرود. کسانی که پیپ، سیگار برگ و ماریجوانا (علف یا گل) مصرف میکنند نیز شاید در خطر باشند، درست مانند کسانی که در معرض مقدار زیادی دود دستدوم سیگار اند.
- بیماران آسمی که سیگار میکشند: ترکیب سیگار و آسم، نوعی بیماری مزمن التهابی مجاری هوایی، خطر COPD بالاتر هم میبرد.
- قرار گرفتن در معرض غبار و مواد شیمیایی مربوط به شغل: قرار گرفتن مزمن در معرض دودهای شیمیایی، بخارها و غبار در محلهای کار میتواند ریه التهاب و تحریک بافت ریه منجر شود.
- قرار گرفتن در معرض دود ناشی از سوزاندن سوخت: در جهان در حال توسعه، افرادی که در معرض دود ناشی از سوزاندن سوختها برای پختوپز و گرمایش در خانههایی با تهویهی ضعیف میباشند در خطر بالایی برای COPD هستند.
- سن: COPD تدریجاً در طول سالها شکل میگیرد؛ بنابراین بیشتر بیماران حداقل در ۴۰ سالگی نشانهها را بروز میدهند.
- ژنتیک: ناهنجاری ژنتیکی غیرشایعی به نام نقص آلفا-۱-آنتیتریپسین دلیل برخی از موارد COPD است. عوامل ژنتیکی دیگری نیز وجود دارند که احتمالاً برخی از سیگاریها را در خطر بالاتری قرار میدهند.
عوارض
- عفونتهای تنفسی: بیماران COPD بیشتر احتمال دارد سرما بخورند و دچار آنفولانزا یا ذاتالریه شوند. هر عفونتی که در ریهها ایجاد شود تنفس را دشوارتر کرده و آسیب به بافت ریه را تشدید خواهد نمود. واکسن سالانهی آنفولانزا و واکسن منظم در برابر نومونیای پنوموکوکال میتواند از برخی عفونتها پیشگیری کند.
- مشکلات قلبی: به دلایلی که کاملاً معلوم نیست، COPD خطر بیماری قلبی را افزایش میدهد؛ از جمله حملهی قلبی. ترک سیگار شاید این خطر را کاهش دهد.
- سرطان ریه: بیماران COPD در خطر بالای برای داشتن مرگآورترین سرطان، یعنی سرطان ریه هستند. ترک سیگار شاید این خطر را کاهش دهد.
- فشار خون بالا در شریانهای ریوی: COPD شاید فشار خون را در شریانهای ریوی که خون را از قلب به ریهها میآورند بالا ببرد (هایپرتانسیون ریوی).
- افسردگی: دشواری در تنفس میتواند شما را از انجام فعالیتهایی که لذت میبرید بازدارد و درگیر بودن با چنین بیماریهایی جدی به افسردگی میانجامد. اگر احساس غمگینی و تنهایی میکنید یا فکر میکنید دچار افسردگی هستید با پرشک خود صحبت نمائید.
تشخیص
COPD به راحتی اشتباه تشخیص داده میشود. شاید به سیگاریهای سابق گفته شود که COPD دارند، در حالی که مشکل آنها مورد غیرشایع دیگری است. همچنین بیشتر بیماران COPD تا بیماری پیشرفت نکرده تشخیص داده نمیشوند همین مسأله تأثیر مداخلات بعدی را کمتر میکند.
برای تشخیص این عارضه، پزشک علائم و نشانههای شما را بازبینی کرده، سابقهی پزشکیتان را بررسی خواهد نمود و علیالخصوص دربارهی استعمال دخانیات با شما صحبت خواهد کرد. سپس چند تست تجویز خواهد شد:
-
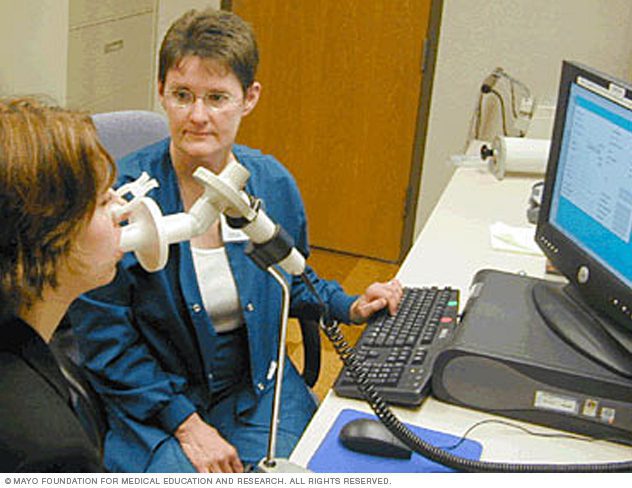
تستهای عملکرد ریوی: این تستها مقدار هوایی را که در دم و بازدم مبادله میشود و انتقال اکسیژن کافی به خون را اندازه میگیرند. اسپیرومتری معمولترین تست عملکرد ریوی است. در طول انجام این تست از شما خواسته میشود تا به درون لولهی دستگاه اسپیرومتر بدمید. این دستگاه میزان هوایی را که ریهی شما نگه میدارد و سرعت دمیدن هوا به بیرون را اندازه میگیرد. اسپیرومتری حتی میتواند COPD را قبل از بروز علائم و نشانههایش تشخیص دهد. همچنین میتوان از این تست برای ردیابی پیشرفت بیماری و پایش کارکرد درمان استفاده نمود. اغلب از اسپیرومتری برای سنجش اثرات داروهای گشادکنندهی نایژکها (برونکودیلاتور) استفاده میشود. تستهای دیگر شامل اندازهگیری حجمهای ریوی، ظرفیت انتشاری و پالس اکسیمتر است.
- X-ray قفسهی سینه: این تست میتواند آمفیزم، یکی از اصلیترین دلایل COPD را نشان دهد. همچنین دیگر مشکلات ریوی و البته نارسایی قلبی قابل تشخیص است.
- سیتی اسکن: CT اسکن ریه برای تشخیص آمفیزم و تعیین فوائد جراحی برای درمان COPD کارکرد دارد. سیتی اسکن همچنین برای غربالگری سرطان ریه استفاده میشود.
- بررسی گاز خون شریانی: این تست خون عملکرد ریهها را در انتقال اکسیژن و کربندیاکسید اندازهگیری میکند.
- تستهای آزمایشگاهی: این تستهای برای تشخیص COPD استفاده نمیشوند اما برای تعیین دلیل نشانهها و دیگر عوارض شاید به کار برده شوند؛ برای مثال، تشخیص نقص آلفا-۱-آنتیتریپسین که در برخی موارد COPD دیده میشود یکی از آنهاست. این تست معمولاً با وجود سابقهی خانوادگی و بروز بیماری قبل از ۴۵ سالگی انجام میشود.
درمان
تشخیص COPD به معنای پایان دنیا نیست! برخی افراد اشکال خفیفی از بیماری را دارند که علاوه بر ترک سیگار و دخانیات کمی هم درمان لازم میشود. حتی برای مراحل پیشرفتهتر بیماری، درمانهای مؤثری وجود دارد که میتوانند نشانهها را کنترل کرده و خطر عوارض و تشدید بیماری را تقلیل دهند.
قطع استعمال دخانیات
ضروریترین گام به منظور درمان COPD قطع استعمال هر گونه دخانیات است. این تنها راه برای جلوگیری از بدتر شدن بیماریست که اگراقدام نشود روز به روز تنفس را مشکلتر خواهد کرد. با این حال ترک سیگار کار راحتی نیست؛ بخصوص اگر در این کار قبلاً ناموفق بوده باشید.
با پزشک خود دربارهی محصولات جایگزین نیکوتین و داروهایی که میتوانند کمک کنند صحبت نمائید. شرکت در گروههای حمایتی در صورت وجود و امکان و اجتناب از دود دستدوم هم ایدهی خوبی است.
دارودرمانی
چندین دسته از داروهای برای درمان نشانهها و عوارض COPD استفاده میشوند. برخی از آنها شاید مرتباً مصرف شوند و برخی فقط وقتی نیاز باشد.
برونکودیلاتورها
این داروها معمولاً استنشاقی اند و عضلات اطراف مجاری هوایی را شل میکنند. این کار میتواند سرفه کردن و کوتاهی تنفس را تسکین داده و تنفس را آسانتر نماید. بسته به شدت بیماری، شاید به برونکودیلاتور سریعالعمل قبل از فعالیت و نوع کنداثر برای مصرف مداوم نیاز داشته باشید.
برونکودیلاتورهای سریعالاثر شامل آلبوترول (ProAir HFA, Ventolin HFA)، لوالبوترول (Xopenex HFA) و ایپراتروپیوم (Atrovent) میشود. برونکودیلاتورهای کنداثر شامل تیوتروپیوم (Spiriva)، سالمترول (Serevent)، فورموترول (Foradil, Perforomist)، آرفورموترول (Brovana)، اینداکاترول (Arcapta) و آسلیدینیوم (Tudorza) است.
استروئیدهای استنشاقی
کورتیکواستروئیدهای استنشاقی توانایی کاهش التهاب و کمک به جلوگیری از تشدید بیماری را دارند. عوارض جانبی شاید شامل کبودی، خشونت و عفونت در دهان باشد. این داروها برای بیمارانی که دورههای تشدید دارند مفید اند. فلوتیکازون (Flovent HFA, Flonase) و بودزونید (Pulmicort Flexhaler, Uceris) نمونههایی از استروئیدهای استنشاقی هستند.
استنشاقیهای ترکیبی
برخی داروها از ترکیب برونکودیلاتورها و استروئیدهای استنشاقی استفاده میکنند. سالمترول و فلوتیکازون (Advair) و فورموترول و بودزونید (Symbicort) نمونههایی از این داروهای ترکیبی هستند.
استروئیدهای خوراکی
برای بیمارانی که دورههای تشدید حاد متوسط تا شدید دارند، دورههایی کوتاه (برای مثال، ۵ روز) استفاده از کورتیکواستروئید خوراکی از بدتر شدن COPD جلوگیری میکند. اگرچه، استفادهی طولانیمدت از این داروها میتواند به عوارض جانبی جدی، مثل افزایش وزن، دیابت، پوکی استخوان، آبمروارید و افزایش خطر عفونت بیانجامد.
مهارکنندههای فسفودیاستراز ۴
داروی جدیدی که برای COPD شدید و نشانههای برونشیت مزمن تأیید شده است روفلومیلاست (Daliresp)، نوعی مهارکنندهی فسفودیاستراز ۴ میباشد. این دارو التهاب مجاری هوایی را کاهش داده و آن را شل میکند. عوارض جانبی شایع عبارتند از اسهال و کاهش وزن.
تئوفیلین
این داروی بسیار ارزان شاید به بهبود تنفس و جلوگیری از تشدید بیماری کمک کند. عوارض جانبی تئوفیلین شامل حالت تهوع، سردرد، ضربان قلب تند و لرزش میباشد. عوارض جانبی مربوط به دُز مصرفی اند و دُزهای کم پیشنهاد میشوند.
آنتیبیوتیکها
عفونتهای تنفسی، مثل برونشیت حاد، نومونیا و آنفولانزا میتوانند نشانههای COPD را تشدید نمایند. آنتیبیوتیکها به درمان تشدیدهای حاد بیماری کمک میکنند ولی عموماً برای پیشگیری توصیه نمیشوند. اگرچه، اخیراً مطالعهای نشان داد که آنتیبیوتیک آزیترومایسین از تشدید COPD جلوگیری میکند اما هنوز مشخص نیست این اثر مربوط به خصوصیات آنتیبیوتیکی آن است یا ویژگیهای ضدالتهابیاش.
ریهدرمانی
پزشکان معمولاً از این روشهای درمانی برای بیمارانی با COPD متوسط تا شدید استفاده میکنند.
- اکسیژندرمانی: اگر اکسیژن کافی در خون نباشد، شاید نیازمند مصرف مکملی آن باشید. چندین دستگاه برای این کار وجود دارد که شامل واحدهای کموزن و قابل حملی میباشند و هنگام کارهای روزمره و رفتوآمد در شهر استفاده میشوند. برخی از بیماران COPD فقط زمانی به اکسیژن نیاز پیدا میکنند که در حال فعالیت یا خواب باشند. برخی دیگر هم به صورت دائمی اکسیژن مصرف میکنند. این درمان میتواند کیفیت زندگی بیمار را بهبود بخشد و تنها روش درمانی ثابت شده برای افزایش طول عمر است.
- برنامه توانبخشی ریه: این برنامهها عموماً آموزش، تمرین ورزش کردن، توصیههای تغذیهای و مشاورهای را با هم ترکیب میکنند. این کار توسط جمعی از متخصصان انجام میگیرد. توانبخشی ریه شاید طول مدت بستری شدن را کاهش و توانایی انجام فعالیتهای روزانه را افزایش دهد.
مدیریت تشدیدها
حتی اگر پروسههای درمانی در جریان باشد، ممکن است برای روزها یا هفتهها نشانههای بیماری تشدید گردد. این موقعیت را تشدید حاد مینامند و اگر درمان مناسب و فوری صورت نگیرد شاید به نارسایی ریوی بیانجامد.
تشدید بیماری شاید بر اثر عفونت تنفسی، آلودگی هوا یا دیگر محرکهای التهابی صورت گیرد. دلیل هر چه که باشد، درمان فوری هنگام مشاهدهی افزایش پایداری سرفهها، تغییر در موکوس و تنفس ضروری است.
در زمان تشدید بیماری، داروهای اضافی مثل آنتیبیوتیکها، استروئیدها یا هر دو و اکسیژندرمانی در بیمارستان ممکن است نیاز باشد. با بهبود نشانهها پزشک احتمالاً با شما دربارهی پیشگیری از مواردی در آینده، مثل ترک سیگار، استفاده از استروئیدهای استنشاقی، برونکودیلاتورها یا دیگر داروها، واکسن سالانهی آنفولانزا و اجتناب حداکثری از آلودگی هوا صحبت خواهد کرد.
جراحی
جراحی برای آن دسته از بیماران آمفیزمی شدید که دارو به تنهایی برایشان اثرگذار نیست مناسب میباشد. گزینههای جراحی عبارتند از:
- جراحی کاهش حجم ریه: در این جراحی گوههای کوچکی از بافت آسیبدیدهی ریه از قسمت فوقانی آن برداشته میشود که به افزایش فضا در حفرهی قفسهی سینه و آزادی عمل بیشتر برای قسمت باقیماندهی سالم آن میانجامد. در برخی موارد این عمل به افزایش کیفیت زندگی و بقای بیمار منتج میشود.
- پیوند ریه: این عمل شاید گزینهای برای برخی باشد که معیارهای خاصی دارند. پیوند توانایی تنفس و فعالیت را افزایش میدهد. اگرچه، این عمل عمدهای است که خطراتی جدی به همراه دارد؛ مثل پس زدن ارگان و فرد باید تا آخر عمر از داروهای سرکوبکنندهی سیستم ایمنی استفاده نماید.
- بولکتومی (Bullectomy): فضاهای هوایی بزرگ (bullae) زمانی که کیسههای هوایی تخریب میشوند در ریه شکل میگیرد. این فضاها با افزایش حجم موجب مشکلاتی میشود. پزشکان این فضا را برای تسهیل جریان هوا برمیدارند.
سبک زندگی و درمانهای خانگی
- تکنیکهای کنترل تنفس
- کنترل سرفهها، نوشیدن مقدار زیادی آب و استفاده از مرطوبکننده برای تمیز کردن راههای هوایی
- ورزش منظم
- مصرف غذاهای سالم
- اجتناب از دخانیات، آلودگی هوا و دود دستدوم
- ملاقات مرتب پزشک حتی وقتی همه چیز خوب پیش میرود.
- اطمینان از زدن واکسن سالانهی آنفولانزا و مشورت با پزشک دربارهی واکسن نومونیا
پیشگیری
برخلاف برخی بیماریها، COPD دلیلی مشخص و راهی واضح برای پیشگیری دارد. عمدهی بیماران مربوط به افراد سیگاری است و بهترین راه برای پیشگیری هم عدم استعمال یا ترک دخانیات میباشد.
اگر سیگاری کهنهکاری هستید، عمل به این جملهها به راحتی خواندن آنها نیست؛ بهویژه اگر قصد دارید آن را ترک کنید. هر چند بار که شکست خوردهاید مهم نیست، به ترک سیگار ادامه دهید! داشتن برنامهای برای ترک حیاتی است و همین عامل مهمترین فاکتور برای جلوگیری از آسیب بیشتر ریه میباشد.
قرار گرفتن در معرض دود و غبار مربوط به محل کار نیز عامل خطری برای COPD میباشد. اگر چنین شغلی دارید با کارفرمای خود برای محافظت از سلامتیتان صحبت کنید؛ مثلاً برای استفاده از تجهیزات محافظ تنفس.