دهههای ابتدایی قرن بیستم شاهد یک انقلاب بزرگ در درک ماهیت و درمان بیماریهای روانی بود. تا آن زمان، افراد مبتلا به جنون (روان پریشی) معمولاً در تیمارستانهای روانی محبوس بودند و فقط مراقبتهای بازداشتی* محدودی را دریافت میکردند و گاهی از حمایتهای اجتماعی نیز بهره مند میشدند. اگرچه اصلاح طلبان خوش نیت حوزه پزشكی مانند فیلیپ پینل (Phillipe Pinel) شرایط خوفناک تیمارستانهای روانی را در نیمه اول قرن نوزدهم اندکی بهبود بخشیدند، اما هیچ گونه درمان به خصوصی برای بیماران انجام نمیشد. اولین انقلاب، بر اساس نظریههای روانی* مطرح شده توسط زیگموند فروید (Sigmund Freud)، بنیان گذار روان کاوی، تحت عنوان روان درمانگری علمی پا به عرصه وجود گذاشت. ارزش این نظریهها عمدتاً در اختلالات روحی خفیف، به ویژه اختلال اعصاب (neurosis)، قابل مشاهده بود. اما از اوایل دهه ۱۹۳۰ این روشها با رویکردهای فیزیکی با استفاده از داروها، درمان الکتروشوک و جراحی تکمیل شد.
این عقیده که ضربههای وارد شده به سر، تشنج و تب بالا برای بهبود شرایط روانی موثر است در علم پزشکی بحث جدیدی نیست. بقراط اولین نفری است که بیان کرد تشنجهایی که به وسیله بیماری مالاریا در افراد روان پریش القا میشود، توانایی درمان این افراد را دارد. در قرون وسطی تعدادی از پزشکان همین پدیده را پس از بروز تبهای شدید مانند اپیدیمیهای وبا در تیمارستانها مشاهده کردند. در کنار همه اینها پزشکان در طول قرنها بر این باور بودند که به وسیله الکتریسیته میتوان بیماریهای روانی و نورولوژیکی را درمان کرد.
در بین سالهای ۱۹۱۷ و ۱۹۳۵ در اروپا چهار روش برای تولید شوکهای فیزیولوژیکی کشف شد، مورد آزمایش قرار گرفت و بر روی بیماران روانی اجرا شد:
- تبهای القا شده توسط مالاریا، برای درمان فلج عضلانی نوروسیفلیس، در وین توسط یولیوس واگنر یاورگ (Julius Wagner-Jauregg)، ۱۹۱۷
- تشنج و کمای القا شده توسط انسولین (شوک انسولینی)، برای درمان اسکیزوفرنی، در برلین توسط منفرد ساکل (Manfred J. Sakel)، ۱۹۲۷
- تشنجهای القا شده به وسیله مترازول (Metrazol)، برای درمان اسکیزوفرنی و روان پریشی عاطفی (affective psychoses)، در بوداپست توسط لادیزلاس مدونا Ladislaus J. von Meduna) ،۱۹۳۴)
- درمان با الکتروشوک، در رم توسط اوگو چرلتی (Ugo Cerletti) و لوچو بینی Lucio Bini)، ۱۹۳۷)
در این مقاله به بررسی دقیقتر درمان با الکتروشوک خواهیم پرداخت.
اوگو چرلتی و لوچو بینی
اوگو چرلتی عصب شناس ایتالیایی در سال ۱۸۷۷ در کونلیانوایتالیا متولد شد.
او در رم و تورین به تحصیل پزشکی مشغول بود و سپس در مغز حوزه عصب شناسی و روان پزشکی تخصص خود را دریافت کرد. در اوایل مطالعات علمی خود، چرلتی به طور عمده بر روی مسائل معمول بافت شناسی و هیستوپاتولوژی تمرکز داشت. او به عنوان دانشجو، در مراکز تحقیقاتی تحت نظر چندین تن از افراد با نفوذ آن دوره در رشته پزشکی فعالیت میکرد. او با برجسته ترین متخصصان مغز و اعصاب زمان خود، در ابتدا در پاریس، فرانسه، با Pier Marie و Dupré، سپس در مونیخ، آلمان، با Emil Kraepelin (پدر روان پزشکی علمی مدرن) و Alois Alzheimer؛ و در هایدلبرگ با Franz Nissl، به مطالعه و پژوهش پرداخته است.
پس از اتمام تحصیلاتش، رئیس موسسه نوروبیولوژی، در موسسه روان شناسی میلان شد. او از سال ۱۹۱۹ تا ۱۹۲۴ مدیر موسسه نوروبیولوژی بیمارستان روان پزشکی میلان بود. در نهایت، در سال ۱۹۳۵ او به عنوان رئیس گروه بیماریهای روانی و عصبی در دانشگاه رم La Sapienza شد و در آن جا درمان با الکتروشوک را برای درمان انواع مختلف اختلالات روانی توسعه داد. او در سال ۱۹۶۳ در رم وفات یافت.
لوچو بینی (۱۹۰۸-۱۹۶۴) پروفسور دانشگاه رم La Sapienza با همکاری استاد خود در اختراع دستگاه الکتروشوک نقش مهمی ایفا کرد.*
الکتروشوک
درمان با ضربهٔ الکتریکی تشنجآور (Electroconvulsive therapy یا ECT) یا درمان با الکتروشوک (electroshock therapy) روش درمانی است که معمولاً در بیمارانی که از اختلالات روانی شدیدی مانند افسردگی عمده شدید یا اختلال دوقطبی رنج میبرند و به دیگر درمانها پاسخ نمیدهند استفاده میشود.
در حین انجام این پروسه یک تیم پزشکی حرفهای متشکل از یک روان پزشک، یک متخصص بیهوشی و یک پرستار یا دستیار پزشک بر بالین بیمار حاضر میباشد.
دستگاه ECT توسط سازمان نظارت بر مواد خوراکی و داوریی آمریکا (FDA) از سال ۱۹۷۶ در دسته سوم قرار گرفته است. اثربخشی ECT در درمان بیماریهای شدید روانی توسط انجمن روان پزشکی آمریکا American) Psychiatric Association)، انجمن پزشکی آمریکا (American Medical Association)، موسسه ملی بهداشت روان (National Institute of Mental Health) و سازمان های مشابه در کانادا، بریتانیا و بسیاری از کشورهای دیگر به رسمیت شناخته شده است.
این روش درمانی در ایالات متحده در دهه ۱۹۴۰ و ۵۰، عمدتاً برای افراد مبتلا به بیماریهای شدید روانی انجام میشد. در طی چند دهه گذشته، تلاش محققان در جهت شناسایی اثربخشی الکتروشوک، چگونگی و چرایی کار کرد آن، خطرات و عوارض جانبی آن و تعیین بهترین روش درمانی ممکن بوده است. امروز ۱۰۰۰۰۰ نفر در سال، که بیشتر واحدهای روان پزشکی عمومی و بیمارستانهای روان پزشک را شامل میشوند، از الکتروشوک استفاده میکنند.
استفاده از الکتروشوک در گذشته رایجتر از امروز بود. این کار در آن زمان بدون بیهوشی و اغلب بدون رضایت انجام میشد و درمانهای داده شده به بیمار نیز بیشتر از حال حاضر بود. به گونهای که تصور بسیاری از افراد از الکتروشوک یک روش تنبیهی بود نه درمانی. بعضی هنوز نیز بر این باورند که استفاده از الکتروشوک هنوز هم به روش وحشیانهای است که در فیلمها به نمایش درمیآید. در حالی که بسیاری از تصورات رایج کاملاً نادرست هستند.
نحوه کارکرد دستگاه
الکتروشوک به طور کلی در ابتدای روز پیش از صبحانه انجام میشود. قبل از درمان، به بیمار بیهوشی عمومی و آرام بخش عضلات داده میشود. به دلیل استفاده از آرام بخش بیمار از ماسک اکسیژن استفاده کرده و متخصص بیهوشی تنفس فرد را زیر نظر خواهد داشت. سپس الکترودها را به پوست سر بیمار متصل کرده و یک جریان الکتریکی که موجب تشنج مختصر میشود، اعمال میشود. چند دقیقه بعد، بیمار بیدار شده و هیچ خاطرهای از وقایع دوره درمانیش نخواهد داشت. اغلب توصیه میشود که بیمار پس از درمان با ECT رژیم دارویی خود را حفظ کند تا احتمال عود بیماری کاهش یابد.
برای به حداکثر رساندن اثرات و فواید درمان با الکتروشوک، ضروری است که پیش از آغاز درمان، بیماری فرد به درستی تشخیص داده شود و خطرات و عوارض جانبی این روش در مقابل با سایر روشها ارزیابی شود. اگر چه الکتروشوک برای بسیاری از افراد با بیماریهای شدید روانی موثر واقع میشود اما درمان قطعی نیست. برای پیشگیری از بارگشت دوباره بیماری بسیاری از افراد باید درمانهای نگه دارنده از جمله روان درمانی یا دارودرمانی را همراه با الکتروشوک ادامه دهند.
الکتروشوک عمدتاً در شرایط زیر مورد استفاده قرار میگیرد:
- افسردگی شدید و تهدید کننده حیات
- بیمار به دارو درمانی یا مشاوره پاسخ ندهد.
- پیش از این مورد استفاده قرار داده و موثر واقع شده و حال درخواست انجام دوباره آن را دارد.
- افسردگی پس از زایمان شدید
الکتروشوک ممکن است گاهی در موارد زیر استفاده شود:
- بیمار یک دوره شیدایی (یا جنون) یا روان پریشی شدید را به مدت طولانی تجربه میکند.
- حالت کاتاتونیک (catatonic)؛ بیمار به مدت طولانی در یک حالت باقی میماند؛ یا حرکت ثابتی را به دلایلی نامشخص تکرار میکند؛ یا بدون وجود هیچ علت دارویی شدیداً بی قرار است.
الکتروشوک همچنین در شرایط خاصی که نیاز یه تاثیر فوری درمان داریم استفاده میشود؛ به عنوان مثال فرد از افسردگی شدید رنج میبرد به گونهای که قادر به خوردن و آشامیدن نیست و در معرض خطر آسیب کلیوی قرار دارد.
هیچ کس از نحوه عملکرد پروسه الکتروشوک اطلاع دقیقی ندارد اما به نظر میرسد که الگوی جریان خون مغز و نحوه استفاده از انرژی در قسمتهایی از مغز که به نظر میرسد در افسردگی دخیل هستند، تغییر میگند. همچنین ممکن است در بیوشیمیایی مغز تغییراتی ایجاد شود؛ هر چند نحوه ارتباط این موارد با علائم به درستی مشخص نیست.
رضایت آگاهانه یکی دیگر از بخشهای مهمی روند است. بیمار باید قبل از ECT رضایت آگاهانه کتبی نوشته باشد. در شرایطی که یک فرد به حدی بیمار است که قدرت تصمیم گیری برای خود را ندارد، فرایند رضایت توسط قانون ایالتی به عنوان مثال، به یک سرپرست منصوب شده توسط دادگاه سپرده میشود.
بیماران و خانوادههای آنها قبل از تصمیم گیری برای انجام یا عدم انجام الکتروشوک، باید همه گزینههای درمانی را با روان پزشک خود مورد بحث قرار دهند. آنها قبل از ارائه رضایت کتبی باید اطلاعات کافی را دریافت کنند تا بتوانند به طور کامل با روش درمان و مزایای بالقوه، خطرات و عوارض بالقوه هر روش درمانی را به درستی آشنا شوند.
خطرات و مزایای الکتروشوک
مانند هر روش پزشکی ECT نیز خطرات مخصوص به خود را دارد. درمان ECT با کاهش حافظه کوتاه مدت و دشواری در یادگیری همراه است. برخی از افراد در به خاطر آوردن رویدادهایی که در هفتههای قبل از درمان یا پیشتر اتفاق افتاده بود دچار مشکل میشوند. در بیشتر موارد، مشکلات حافظه ظرف چند ماه بهبود مییابد. برخی از بیماران ممکن است مشکلات طولانی مدتتری همچون شکاف دائمی در حافظه را تجربه کنند.
خطرات بیهوشی عمومی در درمان با الکتروشوک همانند سایر پروسهها از جمله عملهای جراحی میباشد. بیشترین عارضه جانبی ECT در روز درمان حالت تهوع، سردرد، خستگی، گیجی، درد عضلانی و از دست دادن حافظه به مقدار کم میباشد که این عوارض به مدت چند دقیقه تا چند ساعت ممکن است ادامه داشته باشند.
با توجه به کارکردهای ECT میتوان به سه روش مختلف استفاده شود*: محل قرار دادن الکترودها، تناوب درمانی و شکل موج الکتریکی محرک. این سه فرم مختلف کارکرد میتوانند هم از نظر عوارض جانبی و هم نشانههای بهبود تفاوتهای بسیاری را باعث شوند.
الکتروشوک دو طرفه (Bilateral) و یک طرفه (Unilateral)
در مدل دو طرفه یک الکترود بر روی هر گیجگاه قرار میگیرد تا کل مغز تحریک شود.
در مدل یک طرفه هر دو الکترود در یک گیجگاه قرار میگیرند، به طوری که فقط یک طرف مغز تحریک میشود.
هر دو مدل باعث تشنج و حملهی کل مغز میشوند. ECT دو طرفه ممکن است مؤثرتر باشد، اما گاهی این تصور وجود دارد که مدل یک طرفه مشکلات کمتری در حافظه ایجاد میکند. با این حال، در این مدل شما به دوز بیشتری الکنتریسیته برای ایجاد تشنج نیاز خواهید داشت، و این ترتیب ممکن است احتمال از دست رفتن حافظه در با این روش افزایش یابد.
تاریخچه
همانند بسیاری از درمانها در روان پزشکی و به طور کلی در پزشکی، الکتروشوک نیز طی ک سلسله وقایع *و کاملاً اتفاقی کشف شد. نگهبانان در آسایشگاههای روانی متوجه شدند که علائم بیماران روان پریش که به صرع نیز مبتلا بودند، پس از تشنج کردن بهبود مییابد. روان پزشک پرتغالی لادیزلاس مدونا (Ladislas Meduna) کار خود را با آزمودن روشهای مختلف برای القای تشنج شروع کرد و در سال ۱۹۳۴ متوجه شد که مترازول (Metrazol)، که یک داروهای محرک است، اگر در دوزهای بالای کافیای داده شود، میتواند تشنج زا باشد. یه صورت شگفت آوری، مدونا خاطر نشان کرد که علائم روان پریشی بیمارانش پس از تشنج ناشی از مترازول کاهش پیدا کرده است. این درمان جدید به سرعت با نام تشنج درمانی (convulsive therapy) شناخته شد.
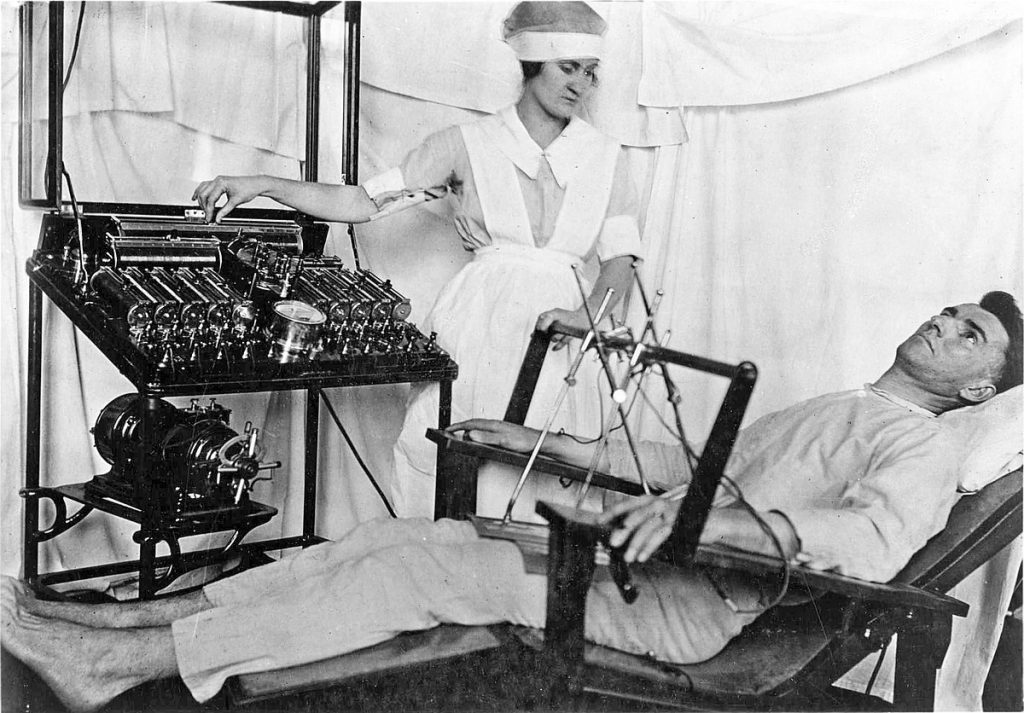
تشنج درمانیهای ابتدایی بر اساس این فرضیه که ارتباط معکوسی* بین اسکیزوفرنی و صرع وجود دارد بنا شده بودند. این فرضیه مبتنی بر شواهد اپیدمیولوژی و نوروپاتولوژی بود: بر اساس شواهد اول ابتلا به یک بیماری فرد را در مقابل ابتلا به سایر بیماریها مصون میکند. از سوی دیگر فیبرهای عصبی در اسکیزوفرنی نسبت به صرع نازکتر است. القای تشنجهای مصنوعی در افراد اسکیزوفرنی ممکن است موجب هایپرتروفی اعصاب و تسکین یافتن مشکل روانی فرد بیمار شود. (مدونا ۱۹۳۴)*
در سال ۱۹۳۷، نخستین کنفرانس بینالمللی داروشناسی تشنج درمانی در سوئیس توسط ماکس مولر Max) Müller)، روان پزشک سوئیسی برگزار شد. تا آن زمان جامعه پزشکی متوجه تعدادی از مشکلات مرتبط با این درمان شده بود، به ویژه، این واقعیت که مترازول باعث ایجاد تشنجهای تهاجمی خشونت آمیز که عموماً شکستگیهای مهرهای را در پی دارد، میشود. علاوه بر این، دارو قبل از شروع تشنج، یک احساس ترس و بدبختی* را فرد ایجاد میکند. به همین علت، روان پزشکان به دنبال روشهای جایگزین برای القای تشنج بودند.
اوگو چرلتی، رئیس بخش روان پزشکی دانشگاه رم، تشنج درمانی دارویی مدونا را برای درمان بیماران اسکیزوفرنیک خود مورد استفاده قرار داد. تحقیقات آزمایشگاهی چرلتی شامل بررسی تغییرات هیستوپاتولوژیک در شاخ آمون مغز سگها پس از القای تشنجهای الکتریکی بود. او معتقد بود که الکتریسیته میتواند به عنوان محرک تشنج، جایگزین مترازول برای روان درمانی شود. ایده استفاده از الکتروشوک در انسان برای نخستین بار هنگام مشاهده سلاخی خوک هایی که بوسیله الکتروشوک از قبل بیهوش شده بودند به ذهن او رسید. با این حال چرلتی مخالف این ایده بود و انجام پروسه الکتروشوک را بر روی انسانها خیالی، وحشیگری و خطرناک میدانست.
چرلتی طی تحقیقاتی که در کشتارگاههای محلی انجام داد به این نکته پی برد که خوکها در واقع یک کما صرعی ناشی از الکتریسیته را تجربه میکنند که در طی این زمان گردن آنها بریده میشود. چرلتی متوجه شد که خوکها در واقعا میتوانند ولتاژ قابل توجهی را بدون مرگ تحمل کنند.
لوچو بینی، که آموزش رسمی روان پزشکی نیز نداشته است، به همراه چرلتی در مورد جنبههای فنی تشنجهای الکتریکی کار میکرد. بینی خاطرنشان کرد که در سگهای آزمایشگاهی چرلتی، پس از تشنج القایی الکتریسیته، مرگ و میر بالایی وجود دارد. او بیان کرد که این پدیده ممکن است به علت نحوه جای گذاری الکترودها باشد. در روش Viale* الکترودها در دهان و رکتوم سگ قرار میگیرند. این حالت به جریان الکتریکی اجازه میدهد تا از قلب سگ عبور کند و گاهی اوقات باعث آریتمیهای کشنده شود. بنیی پس از آن آزمایشات را با قرار دادن الکترودها در دو سوی گیجگاه آغاز کرد.*
پس از بررسیهای قابل توجه و آزمایشهای حیوانی، چرلتی و بینی برای انجام ECT بر روی انسانها آماده بودند. در آوریل ۱۹۳۸ اولین درمان الکتروشوک توسط چرلتی و تعدادی از اعضای کارکنان آزمایشگاهش انجام شد. چرلتی اولین بیمار خود را فردی اسکیروفرنیک و ۴۰ ساله توصیف کرد. بیمارخود را به گونهای کاملاً عجیب با استفاده از کلمات ابداعی عجیب و غریب معرفی میکرد. از زمان ورود بیمار از میلان توسط قطار بدون بلیط، هیچ اطلاعاتی در مورد هویت او در دسترس نبود. *
دکتر چرلتی با همکاری بینی الکترودهایی را که در محلول نمکی به خوبی خیسانده شده بودند به وسیله یک باند پلاستیکی بر روی گیج گاه بیمار محکم کردند. برای احتیاط در قدم اول آنها از ولتاژ پایین ۷۰ ولت به مدت زمان ۰.۲ ثانیه استفاده کردند. پس از بستن مدار، بیمار یک پرش ناگهانی روی تختش انجام داد و یک سفت شدگی یا ناراحتی در تمام عضلاتش به وجود آمد. سپس بلافاصله بدون از دست دادن هوشیاری دوباره بر روی تخت افتاد. بیمار در آن لحظه با بالاترین صدای ممکن خود شروع به آواز خواندن کرد و سپس ساکت شد. با توجه به تجربه حاصل از آزمایش با سگها روشن بود که ولتاژ القایی پایین بوده است.
در این لحظه، در میان ناظران اختلاف نظر بوجود آمد که آیا باید یک محرک را در ولتاژ بالاتر تکرار کرد یا نه. در میان این بحثها، بیمار به زبان دیگر غیر قابل فهمی درخواست کرد که “نه دوباره تکرار نکنید! آن مرا خواهد کشت” چرلتی برخلاف نظر اکثریت تصمیم گرفت که محرک الکتریکی را تکرار کند.
چرلتی الکترودها را بر سر جای خود گذاشته و دستگاه را بر روی ولتاژ ۱۰۰ ولت که در ۰.۵ ثانیه تخلیه شود، تنظیم کرد. بلافاصله، یک انقباض خفیف تمامی عضلات را در برگرفت و پس از مکث کوتاهی یک تشنج عادی و معمول را تجربه کرد. *پس از گذشت یک مدت کوتاه که تمامی نفسها در سینه حبس شده بود، بیمار خود برخواست و با حالت گیجی به اطراف نگاه کرده و درباره آن چه اتفاق افتاده سوال پرسید. چرلتی از او میپرسد که چه اتفاقی برای او رخ داده و بیمار این بار بسیار مفهوم پاسخ میدهد که نمیداند، شاید خوابیده باشد. این بیمار در طول ۲ ماه ۱۳ بار درمان با الکتروشوک را تکرار کرد و پس از بهبودی مرخص شد. متاسفانه این فرد تنها به مدت ۲ سال پیگیری شد؛ اما تا آن زمان دیگر علائمی نداشت.
اولین ارائه عمومی ECT توسط چرلتی در آکادمی پزشکی رم در ماه مه ۱۹۳۸ انجام شد. الکتروشوک به تدریج به عنوان درمان اسکیزوفرنی در سراسر اروپا پذیرفته شد و تا سال ۱۹۴۳ از آتلانتیک عبور کرده و در آمریکا نیز مورد استفاده قرار گرفت. اگر چه ECT در ابتدای تنها برای درمان اسکیزوفرنی مورد استفاده قرار میگرفت، اما محققان اثربخشی این روش درمانی را برای کل اختلالات روان پزشکی مورد بررسی قرار دادند. در طی چند سال، الکتروشوک درمان نسبتاً رایج برای اختلالات عاطفی، به ویژه افسردگی با جنبههای روان پریشی و شیدایی شدید بود. طبق تخمینهای انجام شده، حدوداً ۱۵ سال پس از اولین آزمایش الکتروشوک، در مقالهای در مورد اختلالات عاطفی، این گونه بیان شد که یک سوم از ۶۰۰۰۰ بیمار بستری در انگلیس و ولز از این روش درمانی استفاده میکنند.
برای بهبود شرایط و برطرف شدن مشکلات موجود، پیشرفتهای زیادی در تکنیک ECT انجام شده است. از جمله این پیشرفتهای انجام شده میتوان به این موارد اشاره کرد: استفاده از آرام بخشهای عضلانی مانند سوکسینیل کولین (succinylcholine)، بی هوشی بیماران با داروهای کوتاه مدت، از پیش اکسیژن رسانی مغز، استفاده از EEG برای نظارت بهتر تشنج واستفاده از دستگاهها و شکل بهتر امواج. علیرغم این پیشرفتها، به دلیل استفاده از داروهای آرام بخش موثرتر و جنبشهای قوی ضد ECT محبوبیت الکتروشوک در دهههای ۱۹۶۰ و ۱۹۷۰ به شدت کاهش یافت. با این حال، ECT بار دیگر در سالهای اخیر به دلیل اثربخشی آن، شواهد لازم را دریافت کرد.
آیا الکتروشوک میتواند یک روش درمانی باشد؟
بیمار و پزشک باید قبل از تصمیم گیری در مورد درمان در مورد تمام گزینههای در دسترس با یکدیگرصحبت کنند. اگر ECT توصیه شود، بیمار باید یک معاینه پزشکی کامل شامل شرح حال گذشته، معاینه فیزیکی، عصبی، ECG و تستهای آزمایشگاهی را انجام دهد. داروها باید به صورت دقیق نوشته شده و دقیقاً پیگیری شوند، همچنین باید وضعیت قلبی و فشار خون بالا نیز مورد توجه قرار گیرد. بیمار و خانواده باید از طریق فیلمها، مطالب نوشته شده، بحث و هر وسیلهی دیگر در دسترس پیش از امضای کتبی رضایت نامه آموزش داده و آگاه شوند.
این روش باید توسط متخصصین آموزش دیده حرفهای سلامت که سابقه انجام ECT را داشتهاند و همچنین یک متخصص بیهوشی انجام شود. تشنج ناشی از محرک الکتریکی از فردی به فرد دیگر متفاوت است و باید توسط تیم مدیریت کاملاً تحت نظارت باشد.
ماهیتECT، تاریخچه سوءاستفاده از آن، گزارشهای پزشکی و رسانهای نامطلوب، و شهادت از بیماران سابق، همه، به بحثها در مورد استفاده از این تکنیک کمک میکند. تحقیقات بیشتر باید انجام شوند و تکنیکها باید برای به حداکثر رساندن اثربخشی و به حداقل رساندن خطرات و عوارض ناشی از الکتروشوک بهبود یابند.
سایر درمانهای تحریکی مغز
تحریک مغناطیسی مغز از طریق جمجمه (Transcranial Magnetic Stimulation یا TMS) برای درمان افسردگیای که به درمانهای دیگر پاسخ نداده است، استفاده میشود. این روش شامل استفاده از میدانهای مغناطیسی سریع متناوب برای تحریک مناطق خاص مغزی است. بر خلاف الکتروشوک،TMS باعث تشنج نمیشود و بیمار طی فرآیندی غیر تهاجمی هوشیار باقی میماند.TMS معمولاً عوارض جانبی خفیفی شامل سردرد، کشش عضلانی و درد در محل تحریک را دارد. این روش معمولاً چهار یا پنج بار در هفته به مدت چهار تا شش هفته تجویز میشود.
تحریک عصبی واگ (Vagus Nerve Stimulation یا VNS) به عنوان یک درمان برای اختلالات تشنج ایجاد شده است، اما همچنین میتواند برای درمان افسردگی که به درمانهای دیگر پاسخ نمیدهد نیز استفاده است. در این روش یک ژنراتور پالس الکتریکی زیر پوست در قفسه سینه بیمار کاشته میشود که تحریک الکتریکی متناوبی را برای عصب واگوس گردن فراهم میکند.
