مفاصل یکی از حساسترین و مهمترین بخشهای بدن هستند. آسیب دیدگی مفاصل یکی از شایع ترین آسیب دیدگیهای آناتومیک است. طبق تخمین ها حدود چهل درصد مراجعه کنندگان به متخصصین ارتوپد مشکلات مفصلی دارند. حال به بررسی تک تک اجزای مفصل از نظر ساختاری و عملکردی میپردازیم. همچنین به توضیح برخی آسیب ها و نحوه درمان آنها اشاره ای میکنیم.
ساختمان کلی مفاصل:
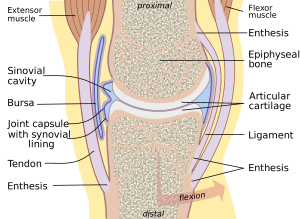
مفاصل محل اتصال دو استخوان بهم میباشد که میتوانند متحرک یا ثابت باشند. سر استخوانها در مفاصل غضروفی است که باعث میشود استخوانها به راحتی روی هم سر بخورند. همچنین باعث مقاومت در برابر فشار و ضربه میشود. البته مقاومت اصلی توسط رباطها٬ کپسول و مایع بینمفصلی انجام میشود. تاندونها خارجیترین قسمت هر مفصل هستند. تاندونها عضلهی پوشاننده استخوان را به استخوان بعدی متصل میکنند. رباطها زیر تاندونها هستند و استخوانها را بهم متصل میکنند. همچنین رباطهایی بین استخوانها در بعضی مفاصل قرار دارند که باعث حرکت مفاصل در چند جهت خاص و همچنین باعث انسجام ساختار استخوانها در مفاصل میشوند.
کپسول دو لایه از جنس بافت پیوندی در نزدیکی محل اتصال استخوانها بهم قرار گرفته که مایع مفصلی را تولید میکند. مایع مفصلی٬ مایعی غلیظ و غیرنیوتونی است که بین اجزای مفصل قرار گرفته و سبب استحکام و انسجام مفصل، مقاومت در برابر فشارها و همچنین تسهیل حرکت استخوانها روی هم میشود. «مایع غیر نیوتونی مایعیست که ویسکوزیته یا گرانروی آن با نیروهای وارد شده تغییر میکند.»
طبقه بندی مفاصل: «طبقه بندی ابتدایی اما رایج»
ثابت: مانند مفصل جمجمه
لولایی: مانند مفصل زانو.
گوی و کاسه: مانند مفصل لگن.
اجزای سازنده مفاصل:
تاندون ها:
تاندون ها همانند رباط ها از جنس بافت پیوندی رشته ای عادی است. بافت پیوندی رشتهای به سبب داشتن مقدار بسیار زیادی رشته های کلاژن که بیشتر آنها کلاژن نوع یک هستند، دارای مقاومت بسیار زیادی میباشد. در این بافت مقدار کمی هم رشته الاستیک موجود است. تاندون ها به دلیل خاصیت فنری خود باعث میشوند در محل مفاصل، عضلات کمترین نیاز را به انقباضات طولی داشته باشند. همچنین تاندون ها میتوانند انرژی را ذخیره کرده و در هنگام نیاز آزاد کنند. رشته های کلاژن موجود در تاندونها در حالت معمول بیشترین طول را دارند. در این حالت تاندون دارای انرژی پتانسیل کشسانی زیادی است. در هنگام تغییر وضعیت مفصل و کاهش طول تاندونها، این انرژی آزاد شده و سبب سهولت در انجام حرکت مفصل میشود. در مجموع این دو ویژگی «فنری بودن و ذخیره انرژی» باعث موثرتر شدن عملکرد تاندونها در محل مفاصل شده است. به طوری که نیازی به انقباض عضلات مجاور مفصل نیست. اما این دو ویژگی ناشی از چیست؟
ساختار کلاژنها در تاندون به صورت دو رشته ناقطبی «در جهت مخالف یکدیگر» است. مقاومت رشتههای کلاژن به سبب حلقه های داخلی در مارپیچ های سهگانه است. این مارپیچها در ساختار دوم و سوم پروتئین های تشکیل دهنده کلاژن وجود دارد که ناشی از نبود آمینواسید پرولین و هیدروکسی پرولین در آن مناطق خاص میباشد. این خاصیت سبب مقاومت در برابر کشش میشود. یعنی به تاندون اجازه میدهد که مقداری کشیده شود ولی پاره نشود. همچنین به سبب وجود پروتئوگلیکان های بسیار آب دوست، تاندون ها در حین انقباضات خود فشرده نمیشود. ۷۰ درصد از ساختمان رباط ها را آب تشکیل میدهد.
آسیبهای تاندون ها به سه دسته کشیدگی و پارگی و التهاب تقسیم میشود. آسیب دیدگی تاندون های مچ و آرنج شایعتر از سایر قسمت هاست. درصورت پارگی تاندون، نیاز به جراحی میباشد. کشیدگی ها با ورزشهای خاص و فیزیوتراپی قابل درمان هستند. التهاب بافت پیوندی بیماری ای نادر میباشد که با دارو و تزریق آمپول به محل مفصل قابل درمان هست.
در صورت آسیب دیدگی تاندون٬ دردهای ممتد در قسمت مفصل آسیب دیده٬ درد در هنگام حرکت دادن مفصل و در صورت پارگی شدید، رهایی مفصل هم مشاهده میشود.
همچنین برای تقویت تاندون ها و رباط ها «که در قسمت بعد به آن اشاره میکنیم» تمرینات کششی زیر پیشنهاد میشود:
توجه کنید که پس از ورزش سنگین٬ یخ گذاشتن به مدت حدود ده دقیقه در محل مفاصل تحت فشار باعث جلوگیری از آسیب ها و دردهای احتمالی پس از ورزش میشود.
رباطها:
تفاوت رباطها و تاندونها در اجزای اتصالی آنهاست. اما از نظر ساختاری یکساناند. تاندون ها عضلات را به استخوانها وصل میکنند و خارجیترین قسمت مفصل هستند. درحالی که رباطها، استخوان را به استخوان وصل میکنند و زیر تاندون ها قرار دارند. رباط ها باعث میشوند مفاصل در چندین جهت حرکت کند. برای مثال رباط ها در مفصل لگن باعث میشوند مفصل در تمامی جهات جابجا شود. در مجموع نحوه حرکات مفصل به نوع اتصال مفصل و رباط ها بستگی دارد. رباط ها هم بین استخوان ها قرار دارند و هم در کناره مفصل و زیر تاندون ها و وظیفه آنها همان اتصال استخوانها و محکم نگهداشتن اجزای استخوانی مفصل کنار یکدیگر است. رباط ها در صورتی که تحت فشار قرار گیرند تغییر شکل میدهند و با برداشته شدن فشار به حالت اول باز میگردند. اما باید توجه داشت که درصورت کشیدگی، پارگی و تحت فشار ماندن بیش از اندازه٬ رباط ها دیگر قادر نیستند به حالت ابتدایی خود برگردند. به همین دلیل است که آسیب های مفصلی را باید جدی گرفت. به محض هرگونه جابجایی در مفصل «دررفتگی» سریعا باید نسبت به جا انداختن مفصل اقدام شود. سلولهای رباط مانند بسیاری دیگر از عضلات بعد تولد افزایش نمییابد. لایه زایای رباط ها در نزدیکی محل اتصال رباط به استخوان قرار دارد.
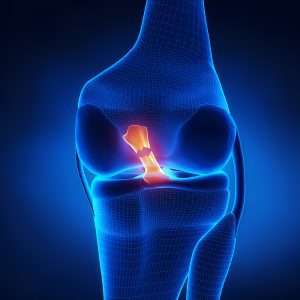
یکی از شایع ترین آسیب دیدگی های رباطی مربوط به رباط صلیبی است. رباط صلیبی در قسمت داخلی مفصل زانو قرار دارد و دو نوع است: رباط صلیبی جلویی یا ACL و رباط صلیبی عقبی یا PCL. البته دو رباط متقاطع طرفی هم در زانو وجود دارند. آسیب دیدگی این دو نوع رباط صلیبی ممکن است کشیدگی یا پارگی باشد. هر دو نوع آسیب رباط صلیبی با MRI قابل تشخیص میباشد. کشیدگی رباط صلیبی با فیزیوتراپی درمان میشود. اما پارگی وضع دیگری دارد. سه روش عمده برای درمان پارگی رباط ها وجود دارد:
الف) فیزیوتراپی:
در صورت پارگی خفیف با تمرین های بازتوانی و فیزیوتراپی و استراحت، بافت اسکار جای قسمت پاره شده را میگیرد. این شیوه درمانی نیاز به مراقبت بسیار زیاد تا سالها پس از پارگی دارد.
ب) جراحی:
در صورتی که پارگی شدید باشد جراحی صورت میگیرد. در جراحی دو قسمت رباط را بهم بخیه میزنند. قبل یا بعد از عمل نیاز به فیزیوتراپی و تمرین های بازتوانی میباشد.
پ) رباط مصنوعی:
این روش، روشی نو و تازه برای درمان پارگی رباط است و نیاز به جراحی دارد. در هنگام جراحی رباط مصنوعی را روی رباط سالم قرار میدهند. رباط مصنوعی از پلیمرهایی نظیر پلی آکریلو نیتریل، پلی سدیم استیرن سولفانات و پلی پروپیلن. محققان مجموعه LARS فرانسه درحال تحقیق برروی مدل ها و روش های جدید برای گسترش این تکنولوژی میباشد.
باید توجه داشت که پس از جراحی محل مفصل باید تا مدتی بی حرکت بماند.
بیشتر مشکلات رباط ها در بدن مانند رباط های زانو شناسایی و درمان میشوند. شایع ترین مشکل رباط ها همان کشیدگی بیش از حد است که با ورزش های مخصوص و فیزیوتراپی قابل درمان میباشد. همچنین آسیب رباط در زانو بیشتر از سایر نقاط رخ میدهد.
کپسول و مایع مفصلی:
کپسول از جنس بافت پیوندی بوده که درون مفصل قرار دارد و از دو قسمت تشکیل شده است. قسمت خارجی آن سفید رنگ بوده و ریشه هایی را به قسمت های مختلف مفصل میفرستد. به همین دلیل به آن غشای ریشه دار میگویند. غشای داخلی مفصل لایه ای شفاف است که به لایه خارجی آن چسبیده است. همچنین این غشا وظیفه تولید و فیلتراسیون مایع مفصلی را بر عهده دارد. مایع مفصلی مایعی شفاف با ویسکوزیته «مقاومت در برابر تغییر شکل» متغیر میباشد. به همین جهت مایع غیر نیوتونی نامیده میشود. مایع مفصلی دارای برخی پروتئین ها و مواد درون خون و نیز پروتئین ها و برخی پروتئوگلیکان های تولید شده توسط غشای داخلی کپسول میباشد. مایع مفصلی وظیفه حفاظت از مفصل را بر عهده دارد. همچنین مایع مفصلی باعث تسهیل در لغزش استخوان ها برروی هم و حفظ شکل مفصل میشود.
از بیماری های شایع کپسول ها میتوان به سندرم شانه یخ زده و سندرم پلیکا اشاره کرد. بیماری سندرم یخ زده شامل مرحله التهاب٬ که با درد شدید همراه همراه است٬ مرحله خشکی که شامل محدودیت حرکتی شانه و مرحله یخ زدگی که کمی از درد ها و محدودیت ها کم میشود. درمان آن با فیزیولوژی و ورزش های خاص است.
سندرم پلیکا هم ناشی از رشد پرده ای درون مفصل زانو است که با درد شدید و صدا در هنگام خم کردن زانو همراه است. برای درمان آن دارو های ضد التهاب و یخ درمانی توصیه میشود.
بیماری های عمومی مفاصل:
مفاصل بیماری های عمومی و شایعی دارند. از جمله آنها میتوان به موارد زیر اشاره کرد:
آرتروز:
یکی از بیماری های شایع مفاصل است که در سنین بالای ۵۵ عموما رخ میدهد. آرتروز انواع مختلفی دارد که هریک دلایل خاص خود را دارند. اما در شایع ترین حالت، آرتروز ناشی از ضربه و یا کهولت سن است. در این بیماری بافت غضروفی به همراه بافت استخوانی آن شروع به تحلیل و نابودی میکنند که این اتفاق با التهاب بافت های مجاور همراه است. علائم این بیماری درد شدید و کاهش انعطاف پذیری و همچنین تورم و التهاب مفاصل میباشد. تشخیص این بیماری با MRI و آزمایش از مایع مفصلی انجام میگیرد. درمان این بیماری با فیزیوتراپی٬ ماساژ و آب درمانی همراه با گرم نگهداشتن محل مفصل و همچنین جراحی و قراردادن مفصل مصنوعی بجای مفصل معیوب است. مفاصل مصنوعی امروزه بسیار کارآمد شدهاند اما در گذشته به دلیل انعطاف کم مشکلات بسیاری را برای بیمار ایجاد میکرد.
روماتیسم مفصلی:
این بیماری نوعی بیماری التهاب مفصلی است. شیوع این بیماری در زنان سه برابر مردان بوده و بیشتر از ۳۵ سالگی به بعد مشاهده میشود. از علائم این بیماری میتوان به درد صبحگاهی٬ درد در هنگام حرکت، تورم، تغییر شکل و ضعف مفاصل اشاره کرد. باید دقت داشت که روماتیسم در هردو مفصل قرینه رخ میدهد. گرچه ممکن است میزان درد و علائم مشابه هم نباشد. علت این بیماری هنوز ناشناخته است و گاهی گمانه زنی هایی میشود که به دلیل عام نبودن به هیچ یک نمیتوان استناد کرد. اما رابطه ای بین این بیماری و مصرف چای پیدا شده که نوشیدن هفتگی مقداری چای خطر ابتلا به روماتیسم را تا ۴۰ درصد افزایش میدهد. به دلیل نا شناخته بودن علت بیماری، درمان قطعی هم برای آن پیدا نشده است. هر دارویی برای تولید انبوه نیاز به حدود پانزده سال آزمایش بر روی بیماران را دارد. امروزه درمان ها بیشتر با داروهای ضدالتهاب غیر استروئیدی و دارو های ضد درد بعلاوه ماساژ ها و محافظت های ویژه صورت میگیرد. این بیماری به برخی دارو های ضد مالاریا هم جواب داده است.
نقرس:
نوعی بیماری التهابی حاد مفصلی است. از علائم آن میتوان به قرمزی پوست در محل مفصل، ورم، درد شبانه و وجود کریستال اسید اوریک در آزمایش اشاره کرد. دلایل این بیماری بیشتر بدلیل رژیم نامناسب و یا ژنتیک است. در این بیماری به دلیل ازدیاد اسید اوریک٬ این ماده به صورت کریستال هایی در مفصل رسوب میکنند و سبب درد و التهاب این ناحیه میشوند. شایع ترین مفصل در معرض نقرص٬ مفصل انگشت شصت پا میباشد. تشخیص آن با عکس برداری و آزمایشات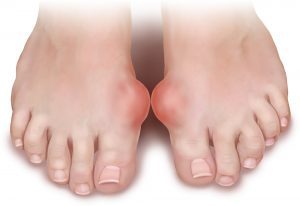
منابع: Webmd | Medicinenet | Study | healthline.