سرطان پروستات
علائم سرطان پروستات تنها در مراحل پیشرفته و نهایی بیماری بروز می کند و به همین دلیل اغلب مبتلایان به این نوع سرطان از بیماری خود بی اطلاع هستند.
این نوع سرطان سومین سرطان کشنده در کشور محسوب می شود. (آمار از: عبدالرسول مهرسای، دبیر انجمن اورولوژی ایران به نقل از ایرنا) اغلب مبتلایان، به عللی غیر از سرطان پروستات میمیرند. ۳۰ درصد مردان بالای ۵۰ سال و ۷۰ درصد مردان بالای ۷۰ سال مبتلا به سرطان پروستات مخفی هستند.
تشخیص سرطان پرستات
برای تشخیص سرطان پروستات، پزشکان از آزمایشی با هدف بررسی آنتیژن مخصوص پروستات استفاده میکنند. این آنتیژن به اصطلاح PSA یا Prostate-specific antigen نامیده میشود.
- یک هفته پیش از مراجعه به آزمایشگاه نباید معاینه پروستات و بیوپسی پروستات صورت گرفته باشد.
- یک هفته پیش از انجام آزمایش نباید معاینه مقعد انجام شده باشد.
- رادیو تراپی و مصرف داروهایی نظیر تستوسترون میتواند موجب افزایش مقادیر PSA گردد؛ لذا در این موارد آزمایشگاه یا پزشک معالج را مطلع کنید.
- چهل و هشت ساعت پیش از انجام آزمایش نباید انزال یا مقاربت صورت گیرد.
- چهل و هشت ساعت پیش از انجام آزمایش نباید دوچرخه سواری کرد.
| میزان طبیعی PSA بر اساس سن افراد | |
| نژاد سفید | بازه سنی |
| ۰ – ۲ | ۴۰ – ۴۹ |
| ۰ – ۳ | ۵۰ – ۵۹ |
| ۰ – ۴ | ۶۰ – ۶۹ |
| ۰ – ۵ | ۷۰ – ۷۹ |
مقدار این ماده در صورت عفونت، التهاب، بزرگ شدگی و یا سرطان پروستات افزایش مییابد. به علاوه، طبیعی بودن میزان PSA وجود سرطان پروستات را رد نمیکند.
برای تشخیص اولیه پزشکان ممکن است از تست مقعدی انگشتی (DRE) برای مردان بالای ۵۰ سال و همچنین افرادی با فاکتورهای خطر استفاده کنند.
سنجش PSA از چه سنی آغاز شود؟
امروزه توصیه نمیشود که بطور روتین تمامی مردان تحت غربالگری برای سرطان پروستات قرار گیرند. هر مردی شرایط خاص خودش را دارد و بر اساس آن در مورد غربالگری سرطان پروستات و چگونگی آن (مثلًا سالانه تکرار شود و یا هر ۵ سال) تصمیم گرفته میشود.
علت:
۱) در بسیاری از موارد که میزان PSA خون بالا است، بیمار سرطان پروستات (Prostate Cancer) ندارد ولی هم دچار استرس می شود و هم اینکه باید تحت نمونه برداریهای متعدد از پروستات قرار گیرد که این اعمال بالقوه پر عارضه است.
۲) در تعدادی از موارد میزان PSA خون پائین است ولی بیمار سرطان پروستات دارد.
۳) در بسیاری از موارد سرطان پروستات مشکلی برای مرد ایجاد نمیکند و اگر تشخیص داده نشود بیمار تا آخر عمر متوجه وجود سرطان پروستات نخواهد شد.
| بالای ۵۰ سال | شروع غربالگری |
| بالای ۶۵ سال | توقف غربالگری در صورتی که میزان PSA زیر ۱ نانوگرم در میلیلیتر باشد |
| بالای ۷۵ سال | توقف غربالگری (امید به زندگی زیر ۱۰ سال) |
عوارض تشخیص سرطانهای بدون اهمیت
۱) بیمار تحت عمل جراحی برداشتن کل پروستات قرار میگیرد که عملی سنگین، پرعارضه و پرهزینه است. تقریباً صد درصد مردان بعد از این عمل جراحی دچار ناتوانی جنسی میشوند.
۲) بیمار ممکن است تحت پرتودرمانی قرار گیرد که عوارض مخصوص به خود را دارد.
چه کسانی برای نمونهبرداری از پروستات ارجاع میشوند؟
بیوپسی از طریق مقعد و رکتوم تحت هدایت سونوگرافی انجام میگردد.
موارد انجام بیوپسی:
۱) میزان PSA بالای ۷ نانوگرم در میلیلیتر (برای موارد بین ۳ تا ۷ نیز توصیه میگردد.)
۲) قوام و لمس غیرطبیعی پروستات
اگر مردی میزان PSA خونش بیش از ۲۰ باشد به معنی داشتن سرطان پروستات پیشرفته میباشد.
معیار گلیسون چیست؟
نتایج نهایی دو تست DRE و PSA میتوانند در قالب عددی به نام معیار گلیسون گزارش شوند. هرچه میزان این عدد بالاتر باشد، احتمال انتشار یا متاستاز سلولهای سرطان پروستات به بافتهای اطراف بیشتر خواهد بود.
نشانههای سرطان پروستات چیست؟
۱) مشکل در دفع ادرار
۲) تکرر ادرار
۳) کاهش قدرت در دفع ادرار (کاهش جریان ادرار)
۴) ورم پاها
۵) درد در ناحیه لگن و مقعد
۶) درد هنگام انزال
این علائم ممکن است نشان دهندهی بیماریهای دیگری مانند هایپرپلازی خوش خیم پروستات، پروستاتیت، سرطان پروستات و عفونت دستگاه ادراری نیز باشند؛ بنابراين، ظهور علائم بالا الزاما به معنای ابتلا به سرطان پروستات نيست.
چه کسانی در معرض خطراند؟
سن: این نوع سرطان در میان مردان بالای ۶۵ سال بسیار شایع میباشد.
میانه سنی افراد در هنگام تشخیص ۶۷ سال و میانه سنی هنگام مرگ ۸۱ سال است.
سابقه خانوادگی: در صورت وجود اقوامی با سابقه سرطان پروستات توجه ویژهتری به موضوع سرطان پروستات داشته باشید. خطر ابتلا به سرطان پروستات در بیمارانی که این سرطان در بستگان درجه اول آنها تشخیص داده شده، ۲ برابر سایرین است.
روشهای درمانی کلاسیک سرطان پروستات
۱) پروستاتکتومی یا برداشت غده پروستات
لازم به ذکر است، رادیکال پروستاتکتومی خطر بی اختیاری ادرار و اختلال در نعوظ را در پی دارد.
۲) پرتو درمانی
۳) شیمی درمانی
۴) هورمون درمانی:
کاهش تولید تستسترون در بدن؛ زیرا این هورمون یکی از عوامل رشد غده پروستات میباشد. داروهایی که با مسدود کردن گیرنده تستوسترون در سلول ها مانع از رسیدن آن به سلول های سرطانی میشوند نیز در هورمون درمانی مؤثر خواهند بود.
خارج کردن بیضهها از بدن (اُرکیکتومی)
۵) براکی تراپی: در این روش دانههای رادیواکتیو در نزدیکی تومور قرار داده شده و موجب از بین بردن سلولهای سرطانی میگردند.
۶) فریز کردن بافت برای از بین بردن سلولهای سرطانی
۷) درمان فراصوت: در این روش با استفاده از امواج فراصوت و گرم کردن بافت پروستات، موجب از بین رفتن سلولهای سرطانی پروستات میشوند.
سرطان پوست

- کارسینومای سلول بازال (BCC)؛ همانطور که از اسم آن مشخص است مربوط به سلولهای لایهی بازال پوست است. این سرطان تقریباً مرگ و میر ندارد.
- کارسینومای سلول اسکواموس (SCC)؛ مرگ و میر دارد چون به عقدههای لنفی اطراف متاستاز دارد و پخش میشود.
- ملانوما؛ بدخیمترین نوعِ ممکن سرطان پوست است و مربوط به سلولهای ملانوسیت میباشد.
دکتر حمیده هریزچی، متخصص پوست، فوق تخصص سرطانهای پوست و عضو هیئت علمی پوست دانشگاه علوم پزشکی تبریز موارد زیر را در ابتلا به سرطانهای پوست برجسته میدانند:
- افراد تیره پوست شانس ابتلای کمتری دارند.
- افرادی كه خالهای بيشتری دارند، با ريسک بالاتری برای ابتلا به ملانوما مواجهاند و بايد تحت مراقبت بيشتری قرار گيرند.
- ژن فئوملانین که افراد دارای موی قرمز را مستعدتر میکند ولی بیشتر مربوط به منطقهی اسکاندیناوی است.
- مهارشدن سیستم ایمنی مثلاً در اثر مصرف داروهای پیوند عضو که استعداد برای ابتلا به SCC را افزایش میدهد.
- در تماس بودن با مواد شیمیایی مثل رزین، قطران زغال سنگ (استفاده از لباسهای ضخیم، دستکش و ماسک برای این افراد توصیه میشود).
- سوختگیهای درجهی دو و سه در آینده میتواند فرد را مستعد سرطان پوست کند. این افراد باید مرتباً توسط پزشک کنترل شوند.
- تحقیقات جدید نشان میدهند که استفاده از لپتاب روی زانو نیز میتواند خطرناک باشد. تغییرات رنگ در پوست میتواند نشانهای برای شروع SCC باشد.
- بیماریهای پوستی مزمن میتواند فرد را مستعد بدخیمی کنند؛ مخصوصاً SCC
- بیماریهای ژنتیکی مستعد: مشکل در ترمیم DNA در بیماری گزرودرما پیگمانتازوم شکست دائمی DNA بدون ترمیم؛ کک و مکهای متعدد از کودکی از ۳ سالگی بیشتر مشکوک به این بیماریاند.
ضدآفتاب
دکتر هریزچی استفاده از کرم ضدآفتاب را برای پیشگیری از این سرطان مفید دانسته و نکات زیر را در این بازه متذکر شدند:
قبلاً باور بر این بود که تنها اشعهی فرابنفش یا UVB برای سرطان پوست عامل خطر است ولی امروزه صحبتهایی دربارهی خطرات UVA نیز میشود. استفاده از کرم ضد آفتاب در اوج زمانی که این اشعه در محیط است ضروری به نظر میرسد؛ یعنی زمانی بین ۱۰ تا ۳ بعد از ظهر. هر دو ساعت یکبار نیز باید آن را تجدید نمود.
کرم ضدآفتاب برای کودکان، حداقل برای بالای دو سال نیز لازم است است. قبلاً گفته میشد که این کار میتواند جلوی ساخت ویتامین D را در بدن کودک بگیرد ولی امروزه معلوم شده که چند دقیقه در معرض نور خورشید بودن نیز ویتامین D بدن کودک را تأمین میکند.
ضد آفتابهای ایرانی و خارجی ترکیبات یکسانی دارند ولی کمپانیهای قدیمی بالطبع اثرات بهتری را برجای خواهند گذاشت.
از سرآغاز این سرطان در ۱۹۷۹، بنیاد سرطان پوست همیشه استفاده از کرم ضدآفتاب را با SPF برابر ۱۵ یا حتی بالاتر برای پوشش کامل در مقابل تابش آفتاب توصیه کرده است. (عدد SPF به این معناست که مثلاً در مورد ذکر شده ۱/۱۵ تابشهای مضر توان عبور از ضخامت کرم محافظتکننده را دارند).
به افراد عادی توصیه میشود که شمارههای ۲۰ تا ۳۰ را استفاده کنند. شمارههای بالاتر برای کسانی است که بیماریهای پوستی دارند.
الفبای سرطان پوست (ABCDE)
هر گونه تغییر رنگ و قوام پوست میتواند نشانهای از بیماری و بدخیمی در پوست باشد؛ با این حال الفبایی برای آن در نظر گرفته میشود؛
عدم تقارن (Asymmertry)
اگر خطی فرضی از وسط خال به وجود آمده در بدنتان بکشید و طرف راست و چپ آن یکسان باشد، اگر خبری از ملانوما هم باشد به احتمال زیاد خوشخیم است ولی در غیر این صورت احتمال این که عارضهی پوستی مربوط به ملانومای بدخیم باشد بیشتر است.
حاشیه (Border)
خالی خوشخیم سطح صافی دارد و حتی حاشیهدار میباشد، برخلاف ملانوما که سطح ناصافی دارد و شاید لبههای آن دالبریشکل باشند.
رنگ (Color)
بیشتر خالهای خوشخیم به یک رنگ اند؛ سایهای قهوهای رنگ. اگر رنگهای مختلفی پدید آید، نشانهای از خطر است. انواع رنگهای مختلفی مثل سیاه، قهوهای، قرمز، سفید و حتی آبی!
اندازه (Diameter)
خالهای بدخیم معمولاً اندازههای بزرگتری دارند (تقریباً قطری به اندازهی ۶ میلیمتر)، اگرچه در مراحل ابتدایی رشد میتوانند کوچک هم باشند.
به تازگی یک حرف دیگر به این الفبا اضافه شده است:
سیر تکامل (Evolving)
اضافه شدن توده یا زخم به ضایعات قبلی اعم از درد، خارش، ترشح و هرگونه تغییر در ضایعات قدیمی
سخن پایانی
بیشتر درمانها برای سرطان پوست شامل جراحی است. دربارهی تتوها هم بیشتر باید نگران دیگر ضایعات پوستی در این باره بود تا سرطان. همچنین برای مناطق خشکی مثل شمالغرب کشور صابونهایی با قلیای کم توصیه میشود؛ مثل صابونهای سنتی ویا صابون بچه. لازم به ذکر است که لامپهای کممصرف استاندارد نیز مشکلی به وجود نخواهند آورد.
سرطان پستان
آمار این بیماری در کشورهای پیشرفته بالاتر از کشورهای در حال رشد است. با توجه به اینکه شیوع این بیماری در زنان مسن بیشتر است و میانگین سن زنان در کشورهای پیشرفته بالاتر میباشد، این مطلب قابل توجیه است.
از هر ۴ زن ایرانی، ۱ نفر به سرطان سینه مبتلا میشود.
آشنایی با نشانهها
تشخیص بیماری توسط خود فرد، اولین قدم برای تشخیص این بیماری است.
سوالات
اولین نشانهی سرطان سینه چیست؟
تودهی سلولی در ناحیهی سینه یا زیربغل: این توده ها معمولا توسط شخص پیش از ماموگرافی تشخیص داده میشوند. توده های موجود در زیربغل نیز حاصل انتشار توده به غددلنفی این ناحیه هستند.
چه تودهای در این ناحیه، باید ایجاد نگرانی کند؟
ویژگی های این توده ها معمول شامل موارد زیر است:
۱) معمولا ثابت اند، یعنی با عبور از دورهی قاعدگی کوچکتر نمیشوند.
۲) ممکن است فرد حس کند توده به پوست یا دیوارهی قفسهی سینه چسبیده و جابهجا نمیشود.
۳) بافت توده با بافت مجاور تفاوت دارد و بسیار متراکمتر و سختتر است.
۴) توده ممکن است حساس باشد اما معمولا دردناک نیست. تودههای غیرسرطانی معمولا دردناک میباشند.
این بیماری سبب چه تغییراتی در ظاهر پستانها میشود؟
تغییرات پوست این ناحیه:
چاله چاله شدن یا فروافتادگی پوست این ناحیه میتواند از نشانههای ابتلا به این بیماری باشد. پوست این ناحیه ممکن است ضخیم شده و ظاهری شبیه پوست پرتقال ایجاد کند.
قرمزی، تورم و گرمی پوست نیز میتواند نشانه ای از سرطان التهابی سینه باشد. از دیگر نشانههای این نوع سرطان، خارش این ناحیه است که با استفاده از کرم، پماد یا سایر درمانها تسهیل نمیشود.
تغییرات نوک سینه:
ترشحات از نوک سینه: ممکن است دلایل متعددی داشته باشد اما در حالت خوشخیم سرطان دیده میشود. خصوصا اگر بدون اعمال فشار بر این ناحیه ترشحات خارج شوند یا خون همراه آنها دیده شود.
پوسته پوسته شدن یا زخم در نوک سینه: میتواند نشانهی نوع خاصی از سرطان سینه به نام پاژهی نوک سینه(Paget disease of the nipple: نوعی نادر از سرطان سینه که در آن سلول های سرطانی اطراف هاله ی نوک پستان جمع میشوند) باشد. فرورفتگی نوک پستان به سمت داخل: تغییرات شکل نوک پستان مانند از فرم افتادگی
پس از تشخیص دادن توده توسط فرد، چه زمان باید به پزشک مراجعه کرد؟
ضروری است درصورت مشاهده ی هرگونه نشانه و وجود نگرانی، در اسرع وقت با پزشک متخصص مشورت کنید.
آیا ابتلا به سرطان سینه با چرخهی قاعدگی نامنظم مرتبط است؟
تودههای سرطانی در این ناحیه، با عبور از مراحل مختلف چرخهی قاعدگی، تغییر اندازه یا سفتی نمیدهند.
آیا ارتباطی بین مصرف قرصهای کنترل بارداری و ابتلا به سرطان سینه وجود دارد؟
تحقیقات نشان میدهند مصرف قرصهای کنترل بارداری که دوزهای بالایی از استروژن را دارا میباشند، خصوصاً در زنانی با سن پایینتر، ریسک ابتلا به این بیماری را افزایش میدهد.
آیا ارتباطی بین استفاده از ایمپلنتهای زیبایی و ابتلا به سرطان وجود دارد؟
ارتباط، بین نوع نادری از سرطان در ناحیهی غدد لنفی، پوست و سیستم ایمنی میباشد؛ تا حدی که در کشور فرانسه، سازمان بهداشت به دنبال منع این نوع از جراحیهای زیبایی است.
فاکتورهای خطر
افزایش سن: با افزایش سن، خطر ابتلا به این بیماری بیشتر میشود. بیشاز ۸۰% از موارد این بیماری در زنان بالای ۵۰ سال گزارش شده است.(پس از ظهور یائسگی)
ژنتیک: احتمال بروز این بیماری در زنانی که خویشاوند نزدیکی از آنان مبتلا به سرطان سینه یا تخمدان بوده است، بیشتر است.
سابقهی سرطان سینه: زنانی که سابقا مبتلا به نوعی از سرطان سینه بودهاند، با احتمال بیشتری در معرض ابتلا به این بیماری هستند.
سابقهی داشتن هرگونه توده سلولی در سینه: خطر ابتلا به این نوع سرطان در زنانی که هرنوع تودهی سلولی مانند هاپرپلازی غیرطبیعی مجرایی یا کارسینوم لوبولار در این اندام خود بودهاند، بیشتر است.
بافت متراکم سینه: هرچقدر بافت سینه متراکمتر باشد، احتمال ابتلا بیشتر است.
قرار گرفتن درمعرض مقدار زیاد استروژن: زنانی که دورهی قاعدگی خودرا زودتر شروع میکنند یا دیرتر به زمان یائسگی میرسند، ریسک بالاتری در ابتلا دارند چراکه بدن آنها مدت بیشتری درمعرض استروژن است.
چاقی: زنانی که پیش از یائسگی به چاقی مبتلا هستند، احتمال ابتلای آنها بیشتر است چرا که سطح استروژن بالاتری دارند.
قد: زنانی که قد آنها از میانگین معمول بلندتر است، شانس ابتلا به سرطان بیشتری دارند. دلیل این موضوع هنوز کاملا واضح نیست.
مصرف الکل: مصرف مداوم الکل باعث افزایش خطر ابتلا میشود.
تشخیص کلینیکی
با روشهایی که پزشکان از آنان برای تشخیص این بیماری استفاده میکنند آشنا شوید:
۱) معاینهی فیزیکی توسط پزشک: هر دو سینه برای تشخیص هرپدیدهی غیرطبیعی مانند وجود توده و تغییرات ظاهری باید مورد معاینه قرار گیرند.
۲) ماموگرافی: برای مشاهده ی انواع توده بسیار رایج است. بهتر است در زنان مسن بالای ۴۰سال به طور روتین انجام شود چرا که تشخیص سرطان در مراحل ابتدایی مهمترین قسمت در معالجهی بیمار است. با توجه به شیوع بالای این بیماری، پزشکان توصیه میکنند که زنان در ۳۰ سالگی اولین ماموگرافی خود را انجام دهند و پس از آن، تحت نظارت پزشک قرار گیرند. با توجه به قیمتهای جدید سال ۹۵ با دفترچه بیمه تامین اجتماعی یا بیمه سلامت حدود ۸۵ هزار تومان و در صورت آزاد حدود ۱۲۰ هزار تومان میباشد.
۳) نمونهبرداری (بیوپسی): شامل برداشتن قسمتی از ناحیهی مشکوک پستان و مورد آزمایش قراردادن آن میشود.
۴) MRI: با تزریق مادهی ایجاد کنندهی کنتراست مانند باریم سولفات به بدن بیمار انجام میشود. این تست به پزشک این امکان را میدهد که میزان گسترش سرطان را تشخیص دهد. هزینهی انجام این روش معمولا بین ۱۵۰ تا ۲۰۰ هزار تومان میباشد.
روشهای درمانی
۱) جراحی:
لامپکتومی Lumpectomy
نوعی از عمل جراحی است که برای برداشتن تومور و مقداری ازبافت سالم اطراف آن انجام میشود. این عمل در صورت کوچک بودن تومور و امکان جداسازی آن بدون صدمه به بافت اطراف انجام میشود.
ماستکتومی Mastectomy
عمل جراحی برای برداشتن کامل بافت سینه شامل لبولها، مجاری، بافت چربی، نوک سینه، هاله و مقداری از پوست و عضله. درصورت پیشرفت زیاد بیماری، نیاز است گره های لنفی زیربغل و عضلات جدارسینه نیز برداشته شوند که به این حالت ماستکتومی رادیکال (Radical mastectomy) گفته میشود.
۲) پرتودرمانی (رادیوتراپی):
میزان کنترلشدهی اشعه که برتومور اعمال میشود، میتواند سلول های سرطانی را از بین ببرد. پرتودرمانی معمولا پس از جراحی، به همراه شیمیدرمانی برای پاکسازی کامل منطقه از سلولهای آلوده انجام میشود.
این نوع درمان، معمولا یک ماه پس از جراحی رخ میدهد، بسته به نوع بیماری، ممکن است هرهفته ۳ تا ۵ جلسه ی چند دقیقه ای نیاز باشد. دربرخی موارد نیز نیاز به انجام پرتودرمانی نیست.
۳) شیمیدرمانی:
مواد شیمیایی استفاده شده در این نوع درمان سیتوتوکسیک (Cytotoxic) نامیده میشوند و درصورتی استفاده میشوند که بیماری سایر نواحی بدن را درگیر کرده یا خطر بازگشت مجدد آن وجود داشته باشد.
دربرخی موارد، شیمیدرمانی پیش از جراحی انجام میشود چراکه برای برداشت راحتتر تومور، بهتراست اندازهی آن تاحد ممکن کوچک باشد. این راه درمان همچنین ممکن است باعث توقف تولید استروژن و درنتیجه توقف تکثیر سلولهای سرطانی شود.
۴) هورمون درمانی:
این درمان درصورتی قابل اجراست که سلولهای سرطانی از نوع حساس به هورمون باشند. این درمان معمولاً پس از جراحی انجام میشود. همچنین در حالتی که بدن بیمار پیش از جراحی نتواند در معرض پرتو یا مواد شیمیایی قرار گیرد، برای کاهش سایز تومور از هورمونها استفاده میشود.
این درمان معمولا تا ۵سال پس از جراحی ادامه مییابد.
پیشگیری
چگونه میتوان خطر ابتلا به سرطان سینهرا کاهش داد؟
۱) از استعمال هرگونه دخانیات و الکل خودداری کنید
۲) وزن خود را کنترل کرده و از رژیم غذایی سالم پیروی کنید
۳) فعالیت فیزیکی خود را افزایش دهید
۵) کودکان خود را از شیر مادر محروم نکنید؛ تحقیقات نشان میدهند که زنانی که نوزادان خود را با شیر سینه تغذیه میکنند، با احتمال کمتری به سرطان سینه مبتلا میشوند
سرطان تخمدان

جراحی و شیمیدرمانی از روشهای معمول درمان سرطان تخمدان هستند. بررسیهای آماری نشان میدهند که سرطان تخمدان، هفتمین سرطان شایع در بین زنان در جهان و عامل هشتم مرگ و میر زنان در ایران است. حدود نیمی از بیماران مبتلا به سرطان تخمدان، در سنین ۴۹-۵۰ سالگی، برای نخستین بار مورد تشخیص قرار میگیرند.
سرطان تخمدان چه نشانههایی دارد؟
مراحل ابتدایی سرطان تخمدان، به ندرت نشانهای ایجاد میکنند. مراحل پیشرفتهی آن نیز، نشانههایی غیراختصاصی و مشترک با برخی شرایط دیگر نظیر یبوست یا سندرم رودهی تحریکپذیر دارند که تشخیص این بیماری را با دشواری مواجه میکند. برخی نشانههایی که این بیماری ایجاد میکند عبارتاند از:
- تورم و نفخ شکم
- احساس سیری سریع در هنگام شروع به غذا خوردن
- از دست دادن وزن
- احساس ناراحتی در ناحیهی لگن
- تغییراتی در عادات دفع؛ نظیر ابتلا به یبوست
- احساس نیاز مکرر به دفع ادرار
چه زمان باید به پزشک مراجعه کرد؟
در صورتی که نشانههای بالا را مشاهده میکنید، با پزشک خود در میان بگذارید. داشتن سابقهی خانوادگی ابتلا به سرطان تخمدان یا پستان، ریسک ابتلا به این بیماری را افزایش میدهد و نیاز است توسط پزشک، مورد بررسی قرار گیرد.
چرا برخی افراد به این نوع سرطان مبتلا میشوند؟
علت ابتلا به سرطان تخمدان هنوز کاملا مشخص نیست. درحالت کلی، زمانی که یک جهش ژنی رخ میدهد، سبب تبدیل سلولهای طبیعی به سلولهای سرطانی میشود.
انواع سرطان تخمدان
نوع سلولی که سرطان در آنجا شروع به رشد میکند، مشخصکنندهی نوع سرطان خواهد بود. انواع این بیماری عبارتاند از:
-
- تومورهای اپیتلیال در لایهی سطحی خارج تخمدان رخ میدهند. در حدود ۹۰ % از انواع سرطان تخمدان را شامل میشوند.
-
- تومورهای استرومال در لایهی تولیدکنندهی هورمون رخ میدهد و نسبت به سایر انواع این بیماری، زودتر تشخیص داده میشود. در حدود ۷% از سرطانهای تخمدان را شامل میشود.
- تومور سلولهای جرم (Germ) در لایهی تولیدکنندهی تخمک بروز پیدا میکند و شیوع آن در زنان جوانتر، رایجتر است.
چه عواملی ریسک ابتلا به سرطان تخمدان را افزایش میدهند؟
- سن: سرطان تخمدان در هر سنی میتواند رخ دهد اما شیوع آن در سنین ۵۰ تا ۶۰ سالگی بیشینه است.
- جهش ژنتیکی ارثی: درصد کمی از انواع سرطان تخمدان، میتوانند با به ارث بردن ژن معیوب ایجاد شوند. ژن مرتبط با این بیماری با نام BRCA1 و BRCA2 شناخته میشوند. هرچند عمدهی شهرت این ژنها به علت نقش آنان در سرطان پستان است، اما تحقیقات نشان میدهند زنان حامل این ژنها با ریسک بالاتری برای ابتلا به سرطان تخمدان نیز، مواجه هستند.
- هورمون درمانی: جابهجایی استروژن در دوزهای بالا و زمانی طولانی، یکی دیگر از عوامل ایجاد این بیماری است.
- زمان شروع و پایان چرخهی قاعدگی: بررسیها نشان میدهند شروع چرخهی قاعدگی قبل از سن ۱۲ سالگی و پایان آن پس از سن ۵۲ سالگی، با سرطان تخمدان مرتبط است.
- تجربه نکردن حاملگی
- درمانهای باروری
- استعمال دخانیات
- ابتلا به سندرم تخمدان پلیکیستیک
از چه روشهایی برای تشخیص سرطان تخمدان استفاده میشود؟
بررسی فیزیکی ناحیهی واژن یا کولپوسکوپی از نخستین اقدامات پزشک است و شامل بررسی دقیق ناحیهی تناسلی است.
در این بررسی، پزشک دو انگشت خود را درون واژن فرو برده و همزمان دست خود را روی شکم فرد قرار میدهد تا رحم و تخمدانها را حس کند. در برخی موارد، دستگاهی با نام اسپکولوم (speculum) درون واژن فروبرده شده و به پزشک امکان مشاهدهی زندهی ارگانهای درون حفرهی لگن را میدهد.
پزشک ممکن است از تستهای زیر نیز استفاده کند:
- CT اسکن یا تصویربرداری التراساوند: به تشخیص توده، موقعیت و ابعاد آن کمک میکند
- آزمایش خون: برای پی بردن به وجود پروتئینی با نام CA 125 انجام شده که در سلولهای سرطانی تخمدان تولید میشود.
- جراحی: شامل خارجکردن نمونهای از بافت تخمدان و مایع درون حفرهی شکم است؛ باید توجه داشت که استفاده از روشهایی که کمتر تهاجمی هستند، ارجحیت دارد.
مراحل مختلف سرطان تخمدان
استیج سرطان، گستردگی آن را نشان میدهد و هر مرحله، شیوهی درمانی خاص خود را میطلبد.
استیجهای سرطان تخمدان عبارتاند از:
- استیج I: سرطان در این مرحله، یک یا هردو تخمدان را تحت تأثیر قرار میدهد.
- استیج II: سرطان به سایر بافتهای موجود در حفرهی لگن گسترش یافته است.
- استیج III: شامل گسترش سرطان به حفرهی شکمی میشود.
- استیج IV: سرطان، به غیر از حفرهی شکم و لگن، سایر نواحی بدن را نیز درگیر میکند.
سرطان تخمدان چگونه درمان میشود؟
درمان سرطان تخمدان بهطور معمول با ترکیبی از جراحی و شیمیدرمانی است.
جراحی: بهطور معمول شامل خارجکردن هردو تخمدان، لولههای فالوپ، رحم و غدد لنفی اطراف ناحیه و مقادیری از بافت چربی موجود در صفاق است.درصورتی که سرطان در مراحل اولیه تشخیص داده شود، ممکن است مقادیر زیادی از بافتهای ذکر شده، دستنخورده باقی بمانند؛ برای مثال، در استیج اول، ممکن است تنها خارج کردن یک تخمدان و لولهی فالوپ کفایت کند.
شیمیدرمانی: پس از جراحی، برای از بین بردن هرگونه سلول سرطانی باقی مانده، شیمی درمانی انجام میشود. داروهای شیمیدرمانی یا مستقیماً درون ورید یا به حفرهی شکمی تزریق میشوند. در مراحل پیشرفتهی سرطان تخمدان، شیمیدرمانی میتواند نخستین گزینهی بیمار باشد.
چه اقداماتی برای پیشگیری از این بیماری میتوان انجام داد؟
روش جلوگیری قطعی برای این بیماری وجود ندارد؛ اما رعایت برخی موارد میتواند مفید واقع شود از جمله:
- تجربهکردن بارداری
- تجربهکردن شیر دادن به نوزاد
- استفادهی روزانه از دوزهای آسپرین توصیه شده توسط پزشک
سرطان دهانه رحم
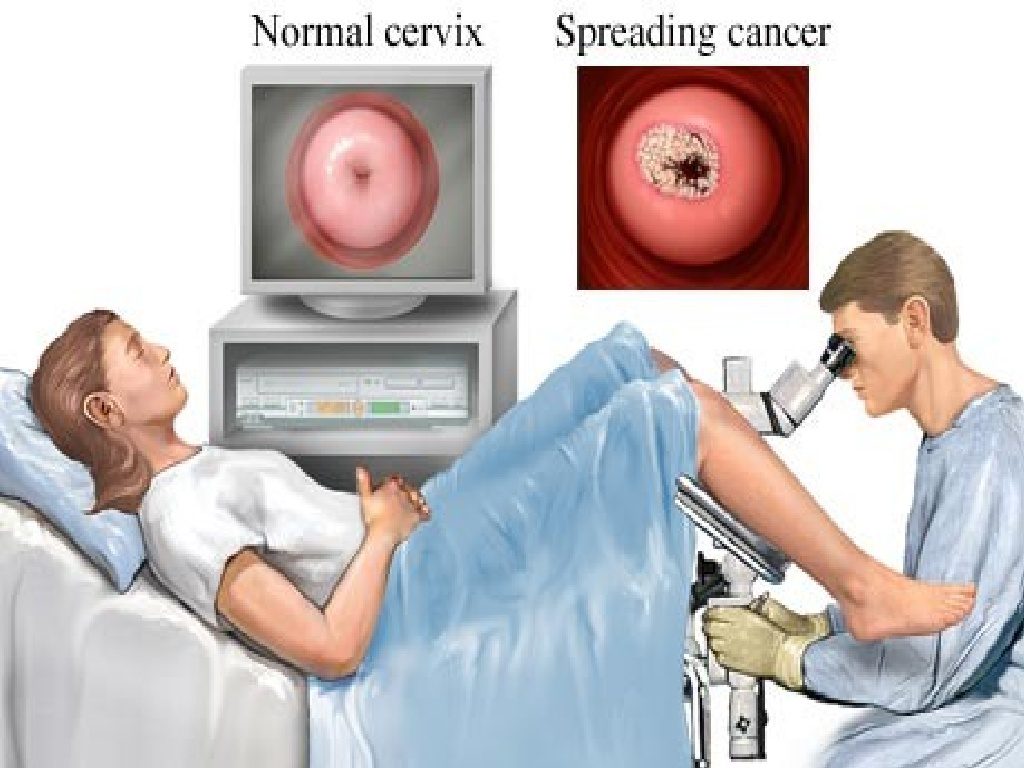
رایجترین عامل ابتلا به این نوع سرطان، ابتلا به عفونت HPV است که نوعی بیماری مقاربتی است. در زمان مواجهه با این ویروس، سیستم ایمنی بدن معمولا مانع آسیب رسانی فوری میشود؛ با اینحال، این ویروس سالهای متمادی میتواند زنده بماند و بعد از مدتها، سبب سرطانی شدن تعدادی از سلولهای این ناحیه شود. ۸۵ تا ۹۰ درصد افراد تا سن ۸۰ سالگی حتی با انجام یک مقاربت جنسی ممکن است در معرض ابتلا به این ویروس قرار گیرند. با انجام دادن مرتب تستهای غربالگری و دریافت واکسن HPV تاحدود زیادی میتوان از ابتلا به این سرطان جلوگیری کرد.
نشانههای سرطان سرویکس چیست؟
در مراحل اولیه، این بیماری نشانهی خاصی ایجاد نمیکند. نشانههایی که در مراحل پیشرفته ظاهر میشوند عبارتاند از:
- خونریزی واژن پس از مقاربت جنسی، پس از یائسگی یا بین سیکلهای قاعدگی
- خروج مایع رقیق، بعضاً خونآلود که در برخی موارد، بوی غلیظ و نامطبوعی دارد
- درد ناحیهی لگن در هنگام مقاربت
آیا سرطان سرویکس انواع متفاوتی دارد؟
- کارسینوم سلولهای سنگفرشی: در سلولهای پوشانندهی لایهی خارجی سرویکس ایجاد میشود . اغلب سرطانهاس سرویکس از این نوع میباشند.
- آدنوکارسینوما: در سلولهای ستونی شکل پوشانندهی کانال واژن رخ میدهد.
در برخی موارد، هر دو نوع سلول یادشده، سرطانی میشوند.
چه عواملی خطر ابتلا به سرطان سرویکس را افزایش میدهند؟
- داشتن شریکهای جنسی متعدد
- شروع فعالیت جنسی در سنین پایین
- ابتلا به سایر بیماری و عفونتهای مقاربتی نظیر کلامیدیا، سیفیلیس و ایدز
- تضعیف سیستم ایمنی
- استعمال دخانیات
پزشکان از چه روشهایی برای تشخیص سرطان سرویکس استفاده میکنند؟
در صورت مشکوک بودن فرد به سرطان سرویکس، پزشک ابتدا به معاینهی فیزیکی سرویکس میپردازد (این پروسه، کولپوسکوپی Colposcopy نام دارد) که با استفاده از دستگاهی با نام کولپوسکوپ (Colposcope) انجام میشود.
در صورت نیاز، مقداری از بافت این ناحیه برای آزمایشهای بیشتر مورد بیوپسی قرار میگیرد. گاهی بیوپسی به وسیلهی دستگاهی با نام کورِت انجام میشود.
پاپ اسمیر (pap smear) چیست؟
پاپ اسمیر که تست پاپ هم نامیده میشود، پروسهای برای معاینهی فرد مشکوک به سرطان سرویکس است که شامل جمعآوری سلولهایی از سرویکس است. این تست، امکان تشخیص زودهنگام بیماری را که گامی اساسی در درمان آن محسوب میشود، فراهم میکند.
این معاینه معمولا در مطب پزشک انجام شده و فرد باید لباسهای خود را از ناحیهی کمر به پایین، کاملا در آورد. سپس با استفاده از دستگاهی به نام اسپکولوم، پزشک دیوارههای واژن را نگه میدارد تا بررسی آن آسانتر شود. سپس نمونههایی از بافت داخلی برداشته میشود.
استیجهای مختلف سرطان سرویکال:
- استیج I: سرطانی شدن تنها سرویکس
- استیج II: نفوذ سرطان به قسمتهای بالایی واژن
- استیج III: نفوذ سرطان به قسمتهای انتهایی واژن و دیوارههای لگن
- استیج IV: گسترش سرطان به ارگانهای نزدیک و دور شامل مثانه، رکتوم، ریهها، کبد یا استخوان
چه راههایی برای درمان سرطان سرویکس وجود دارد؟
- شیمیدرمانی
- پرتودرمانی
- جراحی: سرطان در مراحل اولیه با جراحی قابل درمان است. جراحی مورد استفاده در این مورد، هیسترکتومی نام دارد که برای خارج سازی رحم استفاده میشود.
انواع آن نیز عبارتاند از:
- هیسترکتومی ساده: شامل خارج سازی رحم و سرویکس که در مراحل ابتدایی سرطان انجام میشود
- هیسترکتومی رادیکال: شامل خارجسازی کامل رحم، واژن و گرههای لنفی ناحیهی سرویکس
سرطان سرویکس تا چه حد قابل درمان است؟
هرچه بیماری زودتر شناسایی شود، درمان موفقتر خواهد بود. بیماری درمراحل بسیار ابتدائی که سرطان میکروتهاجمی نامیده میشود، ۹۹ درصد قابل درمان است. درحالتی که سرطان پیشرفت داشته اما همچنان محدود به سرویکس باشد، به صورت کلی ۸۰ تا ۹۰ درصد درمان موفق خواهد بود. با پیشرفت گسترده بیماری حتی در شرایطی که متاستاز صورت نگرفته، درصد درمان کاهش مییابد؛ اما در چنین شرایطی باز هم بالای ۵۰ درصد موارد بیماری قابل درمان خواهد بود.
سرطان رحم

رایجترین نوع سرطان رحم، سرطان اندومتریال (Endometrial) است که لایهی سلولی درون رحم را شکل میدهد. سایر انواع سرطان نیز میتوانند رحم را تحت تأثیر قرار دهند؛ از حمله سارکومای رحم؛ اما شیوع آنها بهاندازهی سرطان اندومتر، رواج ندارد. به علت بروز نشانههای آشکار از قبیل خونریزی غیرطبیعی واژن، که موجب رجوع زودهنگام فرد به پزشک میشود، این بیماری در مراحل اولیه تشخیص داده میشود. خارج کردن این اندام بهوسیلهی جراحی، رایجترین نوع درمان آن است.
سرطان رحم چه نشانههایی دارد؟
- خونریزی واژن پس از یائسگی
- خونریزی واژن بین سیکلهای قاعدگی
- خروج مایع رقیق و در برخی موارد، خونآلود از رحم
- درد در ناحیهی لگن
- احساس درد غیرطبیعی در هنگام آمیزش جنسی
چرا برخی افراد به سرطان رحم مبتلا میشوند؟
علل دقیق ابتلا به سرطان اندومتریال نامشخص است؛ با این حال میدانیم که جهش ژنتیکی در سلولهای اندومتریوم، عامل ایجاد این بیماری است و سبب رشد بیرویهی سلولها، تجمع آنان و ایجاد تومور میشود.
فاکتورهای ریسک این بیماری کدامند؟
عواملی که سبب افزایش احتمال ابتلا به سرطان اندومتریال میشوند عبارتاند از:
- تغییرات هورمونی: تخمدانها وظیفهی ساختن دو هورمون اصلی زنانه را برعهده دارند؛ استروژن و پروژسترون. تغییرات سطح این هورمونها سبب تغییر در لایهی اندومتریوم رحم میشود.
هر بیماری با شرایطی که سبب افزایش سطح استروژن شود اما تأثیری بر میزان پروژسترون نداشته باشد، بدن را با ریسک بالاتر ابتلا به سرطان اندومتر مواجه میکند. این شرایط در زنان مبتلا به سندرم تخمدان پلیکیستیک، دیابت و چاقی بروز پیدا میکند. استفاده از داروهای استروژنی برای تسهیل علائم یائسگی، از سایر عوامل زمینهساز بیماری است. - زمان شروع و پایان سیکل قاعدگی: شروع سیکل قاعدگی در سنین پیش از ۱۲سالگی و اتمام آن پس از سن ۵۲ سالگی، ریسک ابتلا به سرطان اندومتریال را افزایش میدهند.
- عدم تجربهی حاملگی
- افزایش سن: این نوع از سرطان معمولا در سنین پس از یائسگی رواج دارد.
- چاقی
- تجربهی هورمون درمانی برای درمان بیماریهایی نظیر سرطان سینه: استفاده از داروهایی نظیر تاموکسیفن که برای درمان سرطان سینه تجویز میشوند، ریسک ابتلا به سرطان اندومتریال را افزایش میدهند.
از چه روشهایی برای تشخیص سرطان رحم استفاده میشود؟
- معاینهی لگن colposcopy: بررسی فیزیکی ناحیهی لگن از نخستین اقدامات پزشک است و شامل بررسی دقیق ناحیهی تناسلی است.
در این بررسی، پزشک دو انگشت خود را درون واژن فرو برده و همزمان دست خود را روی شکم فرد قرار میدهد تا رحم و تخمدانها را حس کند. در برخی موارد، دستگاهی با نام اسپکولوم درون واژن فروبرده شده و به پزشک امکان مشاهدهی زندهی ارگانهای درون حفرهی لگن را میدهد. - بیوپسی رحم: شامل برداشتن مقداری از بافت رحم و مورد آزمایش قرار دادن آن است که معمولا بدون نیاز به جراحی یا بیهوشی انجام میشود.
- استفاده از یک اسکوپ برای معاینهی اندومتریوم: برای معاینهی رحم، پزشک از وسیلهای با نام هیسترسکوپ استفاده میکند که یک لولهی باریک، انعطاف پذیر و دارای چراغ است. لنزی که دردستگاه موجود است، امکان معاینهی رحم را فراهم میکند.
استیجهای مختلف سرطان رحم
پس از تشخیص وجود بیماری، گام بعد، تعیین گستردگی یا استیج آن است. تستهایی که برای تشخیص استیج قرار میگیرند عبارتاند از سیتی اسکن، اسکن پت و آزمایشهای خون.
- استیج I: گسترش سرطان محدود به رحم است.
- استیج II: سرطان علاوه بر رحم، سبب درگیری سرویکس نیز میشود.
- استیج III: سرطان از ناحیهی رحم گسترش مییابد اما هنوز مثانه و رکتوم را درگیر نکرده است. عقدهی لنفاوی ناحیهی لگن ممکن است درگیر شده باشند.
- استیج IV: گسترش سرطان به رکتوم، مثانه و نواحی دورتر در بدن است.
از چه روشهایی برای درمان سرطان رحم استفاده میشود؟
- جراحی: خارجکردن رحم برای بسیاری از موارد سرطان اندومتریم، پاسخگو میباشد. این عمل جراحی، هیسترکتومی نام دارد.
- پرتودرمانی: استفاده از پرتوهای قوی نظیر X-ray
- هورمون تراپی: شامل مصرف کردن داروهایی که سبب تأثیر بر سطح هورمون بدن میشوند؛ برای مثال داروهایی که سبب افزایش سطح پروژسترون یا کاهش سطح استروژن در بدن میشوند.
- شیمیدرمانی
چگونه میتوان از سرطان رحم پیشگیری کرد؟
برخی فاکتورهایی که ریسک ابتلا به سرطان رحم را افزایش میدهند، نظیر سابقهی خانوادگی و ابتلا به سرطان کولون، تحت کنترل فرد نمیباشند اما در ادامه، راههای برای کاهش خطر ابتلا به این بیماری معرفی خواهند شد:
- وزن طبیعی خود را حفظ کنید؛ یکی از عوامل ایجاد سرطان رحم، اضافه وزن است.
- کودکان خود را از شیر مادر محروم نکنید؛ پروسهی شیر دادن به حفظ تعادل هورمونی بدن کمک میکند.
- به طور منظم ورزش کنید.
- رژیم غذایی سالمی در پیش بگیرید.
سرطان مری
مری به بخشی از دستگاه گوارش گفته میشود که غذا را به معده انتقال میدهد. سرطان در هر جای این لوله میتواند خود را نشان دهد ولی بیشتر در قسمت انتهایی آن به وجود میآید و در مردان بیشتر است.
مهمترین نشانههای سرطان مری چیست؟
- مشکل در بلعیدن غذا
- کاهش وزن بدون تلاش برای آن
- درد سینه، فشار یا سوزش در این ناحیه
- سوزش معده
- سرفه یا خشن شدن صدا
کسانی که هم اکنون برگشت اسید معده به مری را که باعث سوزش سر دل میشود، تجربه میکنند باید بیشتر مراقب بوده و آن را با پزشک خود در میان بگذارند.
چه عواملی شانس ابتلا به سرطان مری را افزایش میدهند؟
- مصرف الکل
- مشکل برگشت اسید معده و صفرا به مری
- نوشیدن مایعات داغ
- مشکل باز شدن دریچهی
- تحتانی مری (آشالازی)
- و مثل همیشه چاقی، استعمال دخانیات و استفاده نکردن از میوه و سبزیجات
سرطان مری چگونه تشخیص داده میشود؟
اندوسکوپی راهی برای تشخیص این سرطان است که طی آن پس از بیهوش یا بیحس کردن فرد لولهی مخصوصی را برای بررسی بافت اندام مورد نظر به داخل آن هدایت میکنند. همچنین ممکن است از بافت محل مورد نظر برای کارهای آزمایشگاهی نمونهبرداری انجام شود.
چه روشهای درمانی برای سرطان مری وجود دارد؟
- جراحی: بسته به این که سرطان در چه مرحلهای است یا از کدام سلولهای منشأ گرفته جراحی برای برداشت بخش سرطانی انجام میشود. جراحیها شامل برداشت قسمت سرطانی، قسمتی از مری ویا قسمتی از مری و معده است.
- شیمیدرمانی و رادیوتراپی
سرطان معده

مهمترین نشانههای سرطان معده چیست؟
- خستگی
- احساسنفخ کردن پس از هر بار خوردن غذا
- احساس سیری و پر شدن معده بعد از مصرف مقدار کمی غذا
- احساس سوزش در ناحیهی معده که شدید و دائمی باشد.
- سوءهاضمهی شدید وبیامان
- حالت تهوع دائمی و غیرقابل انتظار
- درد معده
- استفراغهای دیرپا
- کاهش وزن
چه عواملی شانس ابتلا به سرطان معده را افزایش میدهند؟
- رژیم غذایی بر پایهی مواد غذایی نگهداری شده با دود و نمک
- عدم وجود میوهها و سبزیجات در رژیم غذایی
- غذای آلوده با قارچهای aflatoxin
- سابقهی خانوادگی در داشتن این بیماری
- عفونت باهلیکوباکترپیلوری
- التهاب طولانیمدت معدهای
- آنمی خطرناک
- استعمال دخانیات
- پلیپهای معده
سرطان معده چگونه تشخیص داده میشود؟
اندوسکوپی راهی برای تشخیص این سرطان است که طی آن پس از بیهوش یا بیحس کردن فرد لولهی مخصوصی را برای بررسی بافت اندام مورد نظر به داخل آن هدایت میکنند. همچنین ممکن است از بافت محل مورد نظر برای کارهای آزمایشگاهی نمونهبرداری انجام شود.
چه روشهای درمانی برای سرطان معده وجود دارد؟
- جراحی
- شیمیدرمانی
- رادیوتراپی
- داروهای هدفدار
سرطان پانکراس
مهمترین نشانههای سرطان پانکراس چیست؟
- درد شکمی
- زرد شدن پوست و سفیدی چشم
- کاهش اشتها
- کاهش وزن
- افسردگی
چه عواملی شانس ابتلا به سرطان پانکراس را افزایش میدهند؟
- اضافه وزن
- التهاب مزمن
- دیابت
- سابقهی خانوادگی در داشتن این بیماری
- استعمال دخانیات
سرطان پانکراس چگونه تشخیص داده میشود؟
- عکسبرداری
- اندوسکوپی
- نمونهبرداری
- تست خون
چه روشهای درمانی برای سرطان پانکراس وجود دارد؟
در مراحل اولیه سعی در برداشت بافت آلوده است. با پیشرفت بیماری تلاش میشود تا از گسترش بیشتر آن جلوگیری شده و نشانهها کمتر شود. رادیوتراپی و شیمیدرمانی نیز در مراحل بعد قرار دارند.
سرطان کبد
کبد اندامی در قسمت بالایی و سمت راست شکم است که کارهای مختلفی انجام میدهد. بیشتر از این که سرطان از خود کبد آغاز شود، از اندامهای دیگر به طرف آن گسترش مییابد.
مهمترین نشانههای سرطان کبد چیست؟
- کاهش وزن
- کاهش اشتها
- درد
- شکم در ناحیهی فوقانی
- حالت تهوع و استفراغ
- ضعف عمومی و خستگی
چه عواملی شانس ابتلا به سرطان کبد را افزایش میدهند؟
- التهاب مزمن کبد (هپاتیتهای B و C)
- سیروز کبدی
- دیابت
- مصرف الکل
سرطان کبد چگونه تشخیص داده میشود؟
- تصویربرداری
- نمونهبرداری
- تست خون
چه روشهای درمانی برای سرطان کبد وجود دارد؟
همانند دیگر سرطانها جراحی برای برداشت تومور و بافتهای اطراف آن همیشه یکی از گزینههاست. در مراحل ابتدائی نیز میتوان به فکر پیوند کبد بود. داروها و روشهای زیاد دیگری نیز علاوه بر راههای مذکور وجود دارد.
سرطان کولورکتال
کولون به روده بزرگ و رکتوم به بخشهای انتهایی آن اطلاق میشود. سرطانهای این نواحی را معمولاً به همراه یکدیگر سرطانهای کولورکتال مینامند. بیشترین موارد از این سرطانها از پلیپهای غیرسرطانی شروع میشوند؛ به همین علت تستهای غربالگری برای تشخیص و برداشت این پلیپها قبل از تبدیل آنها به سرطان باید انجام گیرد.
مهمترین نشانههای سرطان کولورکتال چیست؟
- تغییرات گوارشی مثل اسهال و یبوست که بیش از ۴ هفته طول بکشند
- خونریزیهای رکتال
- ناراحتیهای شکمی دائمی
- کاهش وزن بدون علت
- ضعف و خستگی
چه عواملی شانس ابتلا به سرطان کولورکتال را افزایش میدهند؟
- سن بالا؛ بیشترین آمار سرطان کولورکتال مربوط به افراد بالای ۵۰ سال است.
- سابقهی بیماری در خانواده
- عارضههای التهابی روده
- رژیم غذایی پرچرب و کم فیبر، کمتحرکی و چاقی
- دیابت
- استعمال الکل و دخانیات
سرطان کولورکتال چگونه تشخیص داده میشود؟
- کولونوسکوپی
- تست خون؛ نمیتوان با آزمایش خون به این سرطان پی برد ولی برای بررسی سلامتی کلی و عملکرد کلیه و کبد مفید است.
چه روشهای درمانی برای سرطان کولورکتال وجود دارد؟
بسته به پیشرفت بیماری جراحیهای غیرتهاجمی و تهاجمی میتواند برای برداشت بافت سرطانی انجام گیرد. همچنین شیمیدرمانی، رادیوتراپی و مصرف داروهای هدفدار از دیگر روشهای در دسترس است.
سرطان خون
“سرطان خون” عنوانی کلی است و به مجموعۀ سرطانهایی اطلاق میشود که عمدتاً از مغز استخوان منشا گرفته و تولید و عملکرد سلولهای خونی را تحت تاثیر قرار میدهند. در بیشتر موارد سرطان خون، رشد کنترلنشدۀ سلول خونیِ غیرطبیعی، روند عادی تکامل سلول را مختل میکند. این سلولهای غیرطبیعی – یا همان سلولهای سرطانی – باعث اختلال در عملکردهای مختلف خون، از جمله مقابله با عوامل عفونی و قطع خونریزی شدید، میشوند.
چرا پیشگیری از سرطان خون مهم است؟
احتمال مرگ در اثر ابتلا به این سرطان، چیزی درحدود ۴۰درصد است. از طرفی، درمان این سرطان هزینهبر است، درحالی که میتوان با رعایت برخی نکات و اصلاح سبک زندگی، احتمال ابتلا تحت اثر شرایط محیطی را به صفر نزدیک کرد.
سرطان خون شامل چه مواردی است؟
سرطان خون را میتوان در سه دستۀ کلی بررسی کرد:
- لوسمی (Leukemia): در خون و مغز استخوان مشاهده میشود و نتیجۀ تقسیم سریع گلبولهای سفید غیرطبیعی خون است. تعداد بالای این گلبولهای سفید غیرطبیعی، موجب تضعیف بدن در برابر عوامل عفونی میشود. همچنین توان مغز استخوان در تولید گلبولهای قرمز و پلاکتهای خونی را کاهش میدهد.
- لنفوم (Lymphoma): سیستم لنفاوی را تحت تاثیر قرار میدهد. با گذر زمان، تقسیم و تجمع لنفوسیتها (نوعی گلبول سفید) در گرههای لنفاوی و سایر بافتها، موجب ضعیف شدن سیستم ایمنی میشود. این طبقه، خود به دو دستۀ هاجکین و غیر هاجکین تقسیم میشود.
- میِلوم (Myeloma): پلاسماسلها را تحت تاثیر قرار میدهد. ابتلا به میلوم موجب کاهش تعداد گلبولهای سفید و اختلال در کارآیی مغز استخوان شده و متعاقباً باعث کم خونی و کاهش توان دفاعی بدن میشود.
هریک از انواع سرطان خون چه علائم، روشهای تشخیص و درمان و ریسکفاکتورهایی دارند؟
لوسمی
علائم:
- تب و لرز
- ضعف و خستگی مداوم
- عفونتهای مکرر و شدید
- کاهش وزن ناگهانی
- تورم غدد لنفاوی، کبد یا طحال
- خونریزی آسان و خوندماغ شدن بیدلیل
- لکههای پوستی قرمز
- تعریق شبانه
روشهای تشخیصی:
- بررسی علائم فیزیکی (مثل ورم گرههای لنفاوی)
- آزمایش خون
- تست مغز استخوان
روشهای درمانی:
- شیمیدرمانی
- دارودرمانی هدفمند
- پرتودرمانی
- پیوند سلولهای بنیادی
عوامل خطر:
- سابقۀ درمان سرطان پیشین
- ناهنجاریهای ژنتیکی
- قرار گرفتن در معرض برخی مواد شیمیایی (مانند بنزن)
- سیگار کشیدن
- سابقۀ خانوادگی
لنفوم
علائم:
- تورم بدون درد گرههای لنفاوی
- خستگی مداوم
- تب و لرز
- تعریق شبانه
- کاهش وزن ناگهانی
- کاهش اشتها
- خارش
- حساسیت به الکل یا افزایش درد در گرههای لنفاوی پس از مصرف الکل
- درد سینه
روشهای تشخیصی:
- بررسی علائم فیزیکی (مثل ورم گرههای لنفاوی)
- آزمایش خون
- تصویربرداری پزشکی
- جراحی و برداشتن تودۀ متورم
- تست مغز استخوان
روشهای درمانی:
- شیمیدرمانی
- پرتودرمانی
- پیوند سلولهای بنیادی
- مصرف داروهای تقویتکنندۀ دستگاه ایمنی
عوامل خطر:
- افزایش سن
- سابقۀ خانوادگی
- جنسیت (در آقایان شایعتر است)
- عفونت
- ضعف سیستم ایمنی (شرایطی مانند ابتلا به ویروس HIV یا پیوند عضو)
میلوم
علائم:
- درد استخوان
- حالت تهوع
- یبوست
- از دست دادن اشتها
- گیجی
- خستگی
- عفونتهای مکرر
- کاهش وزن
- ضعف یا بیحسی در پاها
- تشنگی بیش از حد
روشهای تشخیصی:
- آزمایش خون
- آزمایش ادرار
- تست مغز استخوان
- تصویربرداری پزشکی
روشهای درمانی:
- شیمیدرمانی
- دارودرمانی هدفمند
- پرتودرمانی
- پیوند سلولهای بنیادی
- داروهای کورتیکواستروئید
عوامل خطر:
- افزایش سن
- جنسیت (در آقایان شایعتر است)
- نژاد (در سیاهپوستها، ریسک ابتلا دو برابر است)
سرطان ریه
چرا پیشگیری از ابتلا به سرطان ریه مهم است؟
سرطان ریه اصلیترین عامل مرگ ناشی از سرطان در ایالات متحدۀ آمریکاست؛ تا حدی که آمار منتشر شده توسط انجمن سرطان آمریکا در سال ۲۰۱۵ نشان میدهد که در هر۳۰ ثانیه یک نفر بر اثر سرطان ریه جان خود را از دست میدهد. سرطان ریه حدود ۱۴درصد از تمام موارد ابتلا به سرطان را به خود اختصاص میدهد و بهطور کلی شانس زنده ماندن، با توجه به مرحله و درجهای که بیماری تشخیص داده میشود، کمتر از ۳۰درصد است.
سیگار کشیدن و استعمال دخانیات تا چه اندازه بر ابتلا به سرطان ریه تاثر گذارند؟
سیگار بزرگترین عامل “مرگ در اثر بیماریِ” قابل کنترل است. همچنین، سیگار کشیدن اصلیترین عامل ابتلا به سرطان ریه، هم برای کسانی که سیگار میکشند و هم برای کسانی که در معرض دود سیگار قرار میگیرند (دود دستِ دوم)، میباشد. هنگامی که دود سیگار را در هنگام دم به ریۀ خود وارد میکنید، مواد کارسینوژن (سرطانزا) بافت ریه را موردِ تغییرِ آنی قرار میدهند. در ابتدا، بدن قادر به اصلاح این تغییرات است اما با ادامهیافتن این روند، آسیبهای سلولی منجر به تغییر ساختار و عملکرد غیرطبیعی سلولهای پوشاننده میشوند. محققان جامعۀ سرطان آمریکا با بررسی میزان مرگ بیماران سرطانی (تمام انواع سرطان، نه فقط سرطان ریه) در جامعۀ آمریکاییهای بالای ۳۵ سال، به این نتیجه رسیدند که سیگار در ۲۹ درصد مرگها دخالت مستقیم دارد!
با این حساب، آیا استفاده از سیگارهای الکترونیک از خطر ابتلا به سرطان ریه و سایر انواع سرطانها میکاهد؟
دادههای کمی در زمینۀ تاثیر مستقیم سیگارهای الکترونیکی بر سلامت در دسترس است، اما تحقیقات حاکی از آسیبزایی سیگارهای الکترونیکی به بافت ریه، درنتیجۀ اثر رادیکالهای آزاد موجود در بخار آنهاست. همچنین، سطح ماکروفاژهای ریه افرادی که سیگار الکترونیکی میکشند، بیشتر از حد نرمال است. (ماکروفاژ نوعی گلبول سفید تغییریافته است که وظیفۀ اصلی حذف سلولهای آسیبدیده و مرده را برعهده دارد.)
مهمترین علائم ابتلا به سرطان ریه چه مواردی هستند؟
شاید اولین نشانه، سرفه باشد؛ سرفههای خونی یا سرفههایی که علیرغم گذشت مدت زمان زیاد، بهبودی خاصی در آنها دیده نمیشود. در کنار سایر علائم شایع در سرطانها، کوتاهی نفس و درد در قفسۀ سینه را نیز میتوان از علائم شایع در سرطان ریه دانست. همچنین، خشکی و خشونت صدا و صدای خِسخِس در هنگام نفس کشیدن هم از مهمترین علائم این سرطان هستند.
برای پیشگیری از ابتلا به سرطان ریه، از چه عواملی باید دوری کرد؟
ریسک فاکتورهای اصلی سرطان ریه را میتوان در سه دستۀ عمده بررسی کرد:
- سیگار و دخانیات: اگر تا بهحال سیگار نکشیدهاید، هرگز سمتش نروید! ترک سیگار، در هر سن و در هر مرحلهای، تاثیر بهسزایی در کاهش خطر ابتلا به سرطان ریه دارد. همچنین شخصی که در معرض دود دستدوم قرار میگیرد، با وجود اینکه شخصاً سیگاری نیست، اما کاملاً در معرض آسیبهای ناشی از سیگار قرار دارد. آگاهی نوجوانان از مضرات سیگار میتواند در غلبۀ آنها بر فشار همسالان بسیار موثر باشد.
- گاز رادون: در طبیعت از شکستهشدن اورانیوم در سیالات، سنگ و آب ایجاد میشود و درنهایت درمعرض تنفس قرار میگیرد. سطح خطرناک رادون میتواند حتی در خانهها دیدهشود. تستهای سنجش میزان رادون محیط بهراحتی قابل دسترسی و تهیه هستند.
- مواد کارسینوم (موادی که سرطانزا شناخته میشوند): از جمله آزبست (پنبۀ نسوز)، آرسنیک، کروم و نیکل. لازم به ذکر است که اثر منفی این ترکیبات در افراد سیگاری بیشتر است.
چه روشهای تشخیصی و درمانی برای سرطان ریه وجود دارند؟
بررسی تصویر رادیوگرافی، بررسی خلط حاصل از سرفههای فرد و نمونهبرداری بافتی (بیوپسی) از مهمترین روشهای تشخیص قطعی این سرطان، و جراحی، شیمیدرمانی، پرتودرمانی و دارودرمانی هدفمند از مهمترین روشهای درمانی این سرطان هستند.
سرطان تیروئید
تیروئید، غدهای کوچک و و اقع در جلوی گردن است که مسئولیت ساخت هورمونهای تیروئیدی را برعهده دارد. هورمونهای تیروئیدی به بدن برای استفاده از انرژی کمک میکنند و شماری از فعالیتها تحت کنترل آنهاست؛ نفس کشیدن، این که بدن با چه سرعتی کالری بسوزاند و یا حتی این که قلب با چه سرعتی کار بکند از جمله این فعالیتها هستند. همچنین به بدن برای گرم ماندن کمک میکنند و کارکرد مؤثر مغز، ماهیچههای قلب و سایر اندامها در گرو تنظیم مناسب این هورمونهاست.
آیا ابتلا به سرطان تیروئید جای نگرانی دارد؟
توجه به این نکته مهم است که بیشتر موارد سرطان تیروئید به راحتی با جراحی قابل درمان است. علاوه بر این، سرطان تیروئید به ندرت موجب درد یا ناتوانی میشود و درمانهای موثر و قابل تحمل برای بیشتر موارد سرطان تیروئیدی در دسترس است. نتایج بررسیها نشان میدهند که در این نوع سرطان، درصد بقا چیزی در حدود ۹۸ درصد است.
سرطان تیروئید چه علائمی دارد؟
سرطان تیروئید عمدتاً فاقد نشانۀ خاص در مراحل اولیه است، اما با پیشرفت آن، میتوان شاهد بروز علائم زیر بود:
- تودۀ قابل لمس در موقعیت گردنی
- تغییرات خاص صدا، از جمله افزایش خشونت صدا
- مشکلات بَلعی
- درد در گردن و گلو
- تورم غدد لنفاوی در گردن
چه عواملی بر خطر ابتلا به سرطان تیروئید میافزایند؟
- جنسیت: این سرطان در خانمها شایعتر است.
- قرارگیری در معرض پرتو
- برخی سندرمهای ژنتیکی ارثی و سابقۀ خانوادگی
چه روشهای برای تشخیص قطعی این نوع سرطان وجود دارد؟
پس از تشخیص اولیۀ، پزشک بنابه ضرورت، بیمار را به یک یا چند مورد از روشهای تشخیصی زیر ارجاع میدهد:
- معاینۀ بدنی: در بررسی تغییرات ظاهری غذۀ تیروئید کاربرد دارد.
- آزمایش خون: در بررسی عملکرد طبیعی غدۀ تیروئید بهکار میرورد.
- نمونهبرداری از غدۀ تیروئید: نمونه از حیث وجود سلولهای سرطانی در آزمایشگاه بررسی میشود.
- تستهای تصویربرداری: عمدتاً شامل CT اسکن، توموگرافی گسیل پوزیترون (PET) و سونوگرافی است.
- آزمایش ژنتیک: سابقۀ خانوادگی، میتواند پزشک را به استفاده از این روش در بررسی برخی تغییرات ژنی سوق دهد.
چه درمانهایی برای سرطان تیروئید در دسترس هستند؟
به طور کلی، درمان سرطان تیروئید شامل جراحی، هورموندرمانی تیروئیدی (استفاده از داروی لووتیروکسین پس از جراحی و برداشتن تیروئید)، استفاده از ید رادیواکتیو، پرتودرمانی، شیمیدرمانی و دارودرمانی هدفمند با (داروهایی نظیر کابوزانتینیب) است.
سرطان حنجره
چه عواملی در ابتلا به سرطان حنجره موثرند؟
بدون شک، سیگار و دخانیات را میتوان مهمترین عامل در ابتلا به سرطان حنجره دانست. مصرف مشروبات الکلی از دیگر عواملی است که خطر ابتلا به سرطان حنجره را افزایش میدهد. همچنین برگشت اسید معده به مری و دهان و التهاب مزمن طنابهای صوتی و حنجره نیز احتمال ابتلا به این سرطان را افزایش میدهند.
سرطان حنجره چه علائم و نشانههایی دارد؟
سرفه یا گلودرد بدون بهبودی، درد در بلع، درد گوش، وجود توده در گردن، خشن شدن صدا یا هر گونه تغییر در صدا به مدت طولانی و تنفس بدبو را میتوان از بارزترین علائم سرطان حنجره دانست.
چه روشهایی در تشخیص و درمان سرطان حنجره کاربرد دارند؟
معاینۀ بالینی، نمونهبرداری، تصویربرداری پزشکی به روشهای CT اسکن، MRI و PET، تست استخوان و تصویربرداری با پرتو X و با کمک مادۀ کنتراست باریم، از مهمترین روشهای تشخیصی این نوع سرطان هستند. در مجموع سه نوع روش کلی نیز در درمان سرطان حنجره کاربرد دارند؛ پرتودرمانی، جراحی و شیمیدرمانی.
خوانندهها بیشتر در خطر ابتلا هستند؟
به تصور برخی، خوانندهها به دلیل فشار بیشتری که بر تارهای صوتی خود وارد میکنند، در معرض ابتلا به سرطان حنجره هستند. درست است که وارد کردن فشار بیشتر بر تارهای صوتی، خطر ابتلا به بیماریها خوشخیم حنجره، نظیر پولیپهای تارهای صوتی، را بیشتر میکند، اما الزاماً باعث ابتلا به سرطان نمیشود.
اسید معده تا چه اندازه در ابتلا به سرطان حنجره موثر است؟
عوامل تغذیهای، نقش چندانی در ابتلا یا عدم ابتلا به سرطان حنجره ندارد، اما رفلاکس اسید معده میتواند باعث التهاب در مناطق پُشت گلو و حنجره شده، و درنهایت منجر به پیدایش عوارض خوشخیم در حنجره شود.
آیا ابتلا به سرطان حنجره، باعث تغییر در صدای بیمار میشود؟
خشن شدن صدا میتواند بهعنوان یکی از نشانههای ابتلا به سرطان حنجره درنظر گرفته شود. پس از درمان نیز اغلب بیماران شاهد تغییر در کیفیت صدای خود هستند، اما صدای خود را از دست نمیدهند.