تالاسمی اختلال خونی ارثی است که با مقدار کم هموگلوبین و گلبول قرمز تمییز داده میشود.
هموگلوبین مادهای درون گلبولهای قرمز است که به آنها اجازهی حمل اکسیژن را میدهد. هموگلوبین کم و تعداد کم گلبول قرمز موجب آنمی شده و برای فرد احساس خستگی و سستی پیش میآورد. تالاسمی خفیف ممکن است نیاز به درمان نداشته باشد. اما نوع شدید و وخیم این اختلال نیاز به تزریق منظم خون دارد. افراد مبتلا میتوانند با انجام فعالیتهایی نظیر ورزش منظم و داشتن رژیم غذایی سالم با خستگی ناشی از بیماری مقابله کنند.
علایم و علل تالاسمی
علایم بالینی تالاسمی شامل موارد زیر است:
- خستگی
- ضعف
- رنگپریدگی و یا پوست متمایل به زردی
- بدشکلی (دفورمیته) استخوانهای چهره
- رشد آهسته
- ورم در ناحیهی شکم
- تکدر ادرار
تالاسمی انواع مختلفی دارد، نظیر آلفا تالاسمی، تالاسمی بینابینی، و تالاسمی کولِی. نشانهها و علایمی که بیمار تجربه میکند بستگی به نوع تالاسمی ابتلایی دارد. برخی از نوزادان هنگام تولد علائم و نشانههای تالاسمی را نشان میدهند اما برخی دیگر ممکن است این نشانهها را در طول دو سال اول زندگیشان ظاهر کنند. برخی از افرادی که فقط یک ژن آسیبدیدهی هموگلوبین دارند، هیچ نشانهای از تالاسمی را تجربه نمیکنند.
علل ابتلا به تالاسمی
تالاسمی به سبب جهشهای DNA سلولهای سازنده هموگلوبین ایجاد میشود. این جهشها از والدین به فرزندان منتقل میشود.
تالاسمی باعث اختلال در تولید هموگلوبین و گلبولهای قرمز طبیعی میشود که این خود سبب بروز کمخونی میگردد. بهدلیل آنمی خون بیمار گلبولهای قرمز کافی برای انتقال اکسیژن به بافتها نخواهد داشت و این باعث احساس خستگی میشود.
انواع تالاسمی
نوع تالاسمی به تعداد جهشهای ژنی به ارث رسیده و قسمت آسیبدیدهی هموگلوبین در اثر جهش بستگی دارد. هرچه یک ژن جهشیافتهتر باشد، تالاسمی شدیدتر خواهد بود. مولکولهای هموگلوبین از زنجیرههای آلفا و بتا تشکیل شده است که میتوانند تحت تاثیر جهش قرار گیرند.
آلفا تالاسمی: در ایجاد زنجیرهی آلفا هموگلوبین ۴ ژن نقش دارد که از هر یک از والدین خود دو ژن دریافت میکنید.
بسته به تعداد ژن آسیب دیده:
- ۱ ژن جهشیافته: بیمار هیچگونه نشانه و علامتی نخواهد داشت. اما نقش ناقل این بیماری را داشته و میتواند به فرزندان خود منتقل کند.
- ۲ ژن جهشیافته: بیمار علایم خفیف تالاسمی را خواهد داشت. همچین حالتی «صفت تالاسمی آلفا» نامیده میشود.
- ۳ ژن جهشیافته: علایم بیمار ممکن است ملایم تا وخیم باشد.
- ۴ ژن جهشیافته: این نوع تالاسمی نادر است. جنین مبتلا، کمخونی شدید داشته و معمولاً مرده به دنیا خواهد آمد. نوزادانی که با این شرایط به دنیا میآیند اغلب عمر کوتاهی دارند و یا مادامالعمر نیازمند تزریق خون خواهند بود. در موارد کمی، کودکی که با این شرایط به دنیا میآید ممکن است با تزریق خون و پیوند سلول بنیادی (که پیوند مغز استخوان نیز نامیده میشود) درمان شود.
تالاسمی مینور
دو ژن در ساختن زنجیرهی بتای هموگلوبین نقش دارد که فرد از هر والد خود یک نسخه دریافت میکند.
بسته به تعداد ژن جهش یافته:
- ۱ ژن جهشیافته: احتمالا فرد علایم خفیفی داشته باشد. این شرایط تالاسمی مینور یا بتا تالاسمی نامیده میشود.
- ۲ ژن جهشیافته: علایم و نشانههای بالینی این بیماران ملایم تا شدید خواهد بود. این شرایط تالاسمی ماژور یا تالاسمی کولِی نامیده میشود. نوزادانی که با دو ژن متاثر به دنیا میآیند ، معمولا هنگام تولد سالم هستند اما در طول دو سال اول زندگیشان علایم بیماری را ظاهر میسازند. فرم ملایمتر این نوع که تالاسمی بینابینی نامیده میشود نیز، با دو ژن جهشیافته اتفاق میافتد.
ریسک فاکتورها
عواملی که خطر ابتلا به تالاسمی را افزایش میدهند عبارتند از:
- سابقه خانوادگی تالاسمی: تالاسمی از طریق والدین به فرزندان منتقل میشود. اگر فردی سابقهی خانوادگی تالاسمی داشته باشد، ریسک افزایش یافتهای از ابتلا دارد.
- نژاد مشخص: تالاسمی در افراد آفریقایی-آمریکایی و نژاد مدیترانهای و جنوب شرقی آسیا بیشتر رخ میدهد.
عوارض
عوارض احتمالی تالاسمی شامل موارد زیر است:
گرانباری آهن: افراد مبتلا به تالاسمی ممکن است مقادیر بالایی از آهن داشته باشند؛ چه به خاطر بیماری و یا چه به دلیل تزریق مداوم خون. مقدار بالای آهن بدن به قلب، کبد و سیستم اندوکراینی آسیب میرساند. سیستم اندوکراین شامل غدههای سازندهی هورمون است که عملکرد بدن را تنظیم میکند.
عفونت: مبتلایان به تالاسمی ریسک بالایی برای ابتلا به عفونتها دارند، این در موارد اسپلنکتومی بیشتر صادق است.
در مواردی که تالاسمی شدید باشد عوارض زیر میتواند اتفاق بیافتد:
بدشکلی استخوان: تالاسمی باعث گسترش مغز استخوان میشود که این خود باعث عریضتر شدن استخوانها میگردد. این اتفاق موجب ساختارهای غیرطبیعی استخوانی به ویژه در استخوانهای چهره و جمجمه خواهد شد. گسترش مغز استخوان، استخوانها را نازک و شکننده میکند، و شانس شکستگی استخوان را افزایش میدهد.
بزرگ شدن طحال (اسپلنومگالی) : طحال به بدن برای مقابله با عفونتها و فیلتر کردن مواد ناخواسته نظیر سلولهای خونی مرده یا آسیب دیده کمک میکند. تالاسمی اغلب با نابودی شمار زیادی از گلبولهای قرمز همراه است. این اتفاق باعث بزرگ شدن طحال و افزایش و شدیدتر شدن فعالیت آن نسبت به حالت نرمال میگردد. اسپلنومگالی موجب بدتر شدن آنمی شده و میتواند عمر گلبولهای قرمز تزریق شده را کم کند. اگر اندازه طحال بسیار بزرگ شود، ممکن است با جراحی از بدن خارج شود.
میزان رشد آهسته: آنمی باعث کاهش رشد کودکان میشود و تالاسمی موجب تعویق در بلوغ میگردد.
مشکلات قلبی: مشکلات قلبی از جمله نارسایی احتقانی قلبی و ریتم غیرطبیعی قلبی (آریتمی) ممکن است با تالاسمی شدید ارتباط داشته باشند.
تشخیص تالاسمی
بیشتر کودکانی که تالاسمی ملایم تا شدید دارند نشانهها و علایم بالینی را در طول دو سال اول زندگیشان اشکار میکنند. اگر پزشک به وجود تالاسمی شک کند با یک تست خون میتواند آن را تایید کند.
تست خون در کودکان مبتلا به تالاسمی موارد زیر را مشخص خواهد کرد:
- سطح پایین گلبولهای قرمز
- اندازهی کوچک گلبولهای قرمز نسبت به سطحی که انتظار میرفت.
- گلبولهای قرمز کمرنگ
- گلبولهای قرمزی که در سایز و شکل متفاوتند.
- گلبولهای قرمز با توزیع هموگلبینی ناهموار که به سلولها در زیر میکروسکوپ ظاهری شبیه صفحهی هدف خواهد داد.
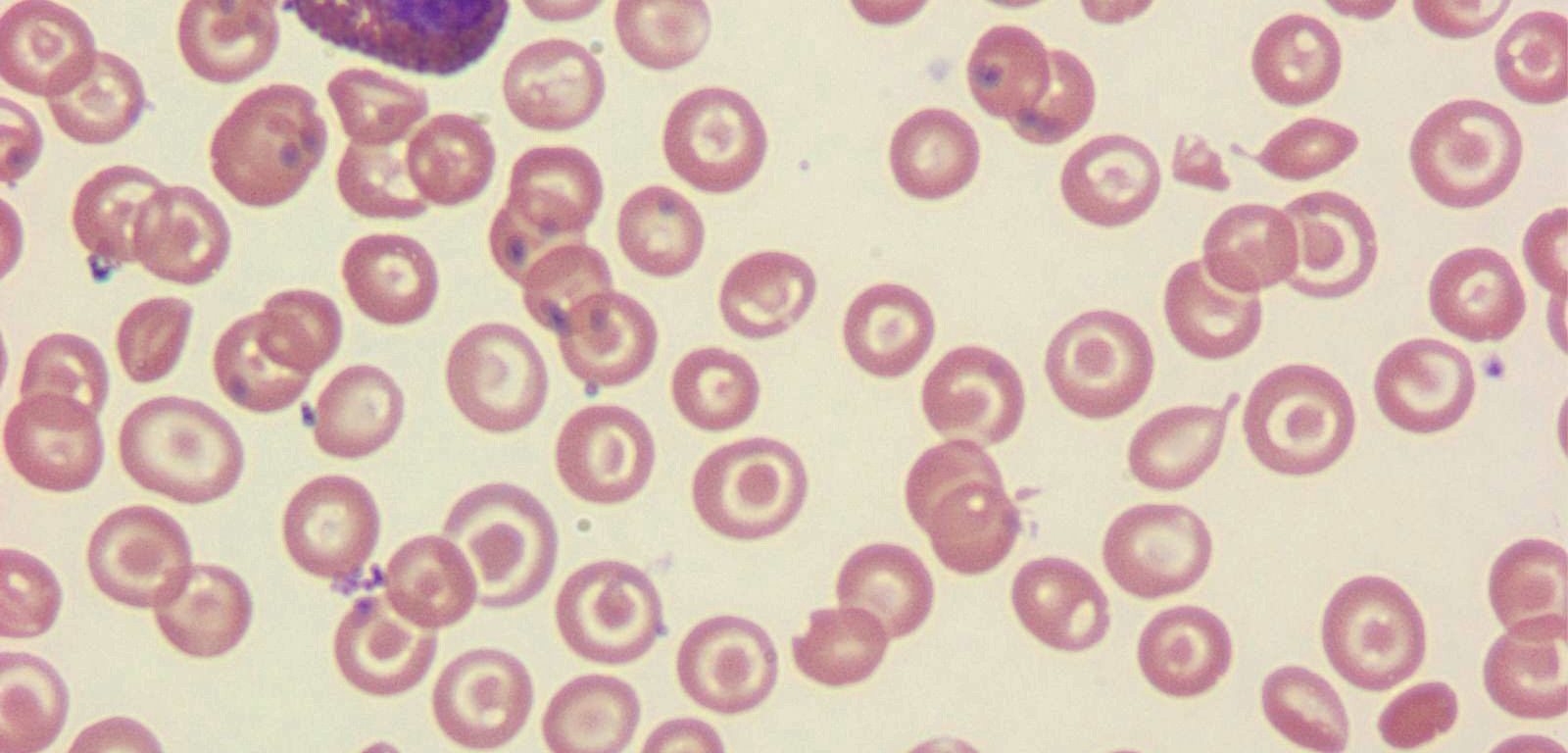
همچنین تست خون برای موارد زیر استفاده میشود:
- اندازهگیری مقدار آهن در خون
- ارزیابی هموگلوبین
- انجام آنالیز DNA برای تشخیص تالاسمی و یا تعیین ناقل بودن فرد (داشتن ژن جهشیافته)
مقالهی مزتبط: آنمی (کمخونی)
آزمایشات قبل از تولد
قبل از تولد نوزاد، آزمایشاتی برای تعیین ابتلا به تالاسمی و شدت آن قابل انجام است.
آزمایشاتی که برای تشخیص تالاسمی در جنین به کار میرود شامل موارد زیر است:
- نمونهگیری از پرزهای جنینی: این آزمایش معمولا حدودای هفتهی ۱۱ بارداری انجام میشود و مستلزم برداشت نمونهای کوچک از جفت برای ارزیابی است.
- آمینوسنتز: این آزمایش معمولا در هفتهی ۱۶ام بارداری انجام میشود که در این روش نمونهای از مایع احاطه کنندهی جنین برداشت میشود.
یکی از تکنولوژیهای کمک باروری که تشخیص ژنتیکی قبل از لانهگزینی را با لقاح مصنوعی ترکیب میکند به والدینی که به تالاسمی مبتلا هستند و یا آن والدینی که حامل ژن معوب تالاسمی هستند کمک میکند فرزند سالمی به دنیا بیاورند. این روش با اصلاح تخمک بالغ و لقاح آن با اسپرم در آزمایشگاه انجام میگیرد. رویانهای تشکیل شده از نظر داشتن ژن معیوب بررسی شده و فقط رویانهای بدون عیوب ژنتیکی در رحم کاشته میشوند.
درمان تالاسمی
درمان تالاسمی بستگی به نوع آن و شدت آن دارد.
درمان تالاسمی خفیف
علایم تالاسمی مینور کم و خفیف هستند اما در صورت وجود هر گونه نشانهای نیاز به درمان وجود دارد. در این بیماران گاها ممکن است تزریق خون نیاز شود؛ مخصوصا بعد از جراحی، بچهدار شدن و یا برای کمک به مدیریت عوارض تالاسمی.
مبتلایان تالاسمی بتای شدید به تزریق خون نیازمند خواهند بود و چون این درمان میتواند موجب گرانباریآهن شود، بیماران به درمانی برای حذف آهن اضافی نیز نیاز خواهند داشت. دارویی خوراکی که «دفراسیروکس» نامیده میشود؛ میتواند به حذف آهن اضافی کمک کند.
درمان تالاسمی ملایم تا شدید
درمان تالاسمی ملایم تا شدید شامل موارد زیر است:
- تزریق مکرر خون: انواع بسیار شدید تالاسمی اغلب نیازمند تزریق مکرر خون احتمالا هر چند هفته میباشد. با گذشت زمان، تزریق خون باعث تجمع آهن در بدن میشود که میتواند به قلب، کبد و دیگر ارگانها آسیب برساند. برای جلوگیری از گرانباری آهن، بیمار نیازمند داروهایی برای شلاته کردن آهن خواهد بود.
- پیوند سلول بنیادی: پیوند سلول بنیادی که همچنین پیوند مغز استخوان نامیده میشود میتواند یک گزینهی انتخابی در برخی موارد ابتلا، علیالخصوص در کودکان با تالاسمی شدید باشد. این درمان، نیاز به تزریق مادامالعمر خون و مصرف دارو برای کنترل گرانباریآهن را رفع میکند. در این روش، بیمار از یک اهدا کنندهی همساز، معمولا خواهر با برادر، سلولهای بنیایدی دریافت میکند.
مقالهی مرتبط: درمان تالاسمی با ژندرمانی
خود مراقبتی
فرد مبتلا به تالاسمی میتواند با دنبال کردن و پیگیری برنامهی درمانی و نیز سالمسازی عادات زندگانی، تالاسمی را کنترل و مدیریت کند:
- از آهن اضافی پرهیز شود: بیمار به جز به توصیهی پزشک، نباید ویتامین یا مکمل غذایی حاوی آهن مصرف کند.
- داشتن رژیم غذایی سالم: داشتن رژیم معتدلِ محتوی مقادیر بالای مواد مغذی به بیمار احساس بهتری بخشیده و انرژی او را افزایش خواهد داد. همچنین احتمالا پزشک فولیک اسید تجویز کند تا بدن بیمار گلبولهای قرمز جدیدی بسازد. همچنین برای حفظ سلامتی استخوانها رژیم غذایی باید مقدار کافی کلسیم و ویتامنی D داشته باشد.
- فرد مبتلا باید از عفونتها دوری کند: با شستن مداوم دستها و دوری از افراد بیمار میشود در مقابل عفونتها محافظت شد. ااگر بیمار عمل برداشتن طحال انجام داده باشد، این موضوع بیشتر اهمیت خواهد داشت. همچنین سالیانه نیازمند به واکسن آنفلوانزا و نیز واکسن مننژیت، ذاتالریه و هپاتیت B برای پیشگیری از عفونتها میباشد.
