دربارهی احتمالات به منظور حل مشکل معکوس قلب
راهحل منحصر به فردی برای مشکل معکوس وجود ندارد. از لحاظ عملکرد بالینی این امر ممکن است بتوان با نوار قلب برخی از بیماریها را به طور دقیق تشخیص داده و برخی دیگر را با احتمال قابل قبولی ارزیابی کرد. این تفاوت از تئوری تا عمل چگونه قابل توجیه است؟
راهحل معکوس اگر اندازهگیریها را نتوان درون منبع انجام داد و اگر اطلاعات اضافی دربارهی منشأ این منبع در دسترس نباشد، بدست نمیآید. با این حال دانش زیادی دربارهی رفتار الکتروفیزیولوژیک قلب وجود دارد. این اطلاعات درجات آزادی منبع را محدود کرده و درجهی عدم قطعیت را در رسیدن به تشخیص کاهش میدهد. در ادامه چند مثال از این قیدهای کمکی آورده شده است:
- اندازه، محل قرارگیری و جهتگیری قلب به صورت کامل شناخته شده و تغییرپذیری آنها محدود است.
- عملکرد الکتریکی هر سلول واحد عضلانی را میتوان به دو صورت معرفی کرد؛ رِپلاریزاسیون و دِپلاریزاسیون
- هر سلول عضلانی شکل خاصی از فعال شدن را داراست؛ دِپلاریزاسیون پس از حدود ۲-۰.۴ ثانیه از وقوع رِپلاریزاسیون انجام میشود.
- دهلیزها و بطنها میتوانند به صورت موقتی مناطق فعال شدن جداگانهای شکل دهند.
- سرعت انتشار فعالسازی در در نقاط مختلف قلب معلوم است.
- سیستم هدایتی اثر غالبی روی آغاز فعالسازی دارد.
- رابطهی بین بار روی عضله و هایپرتروفی و رشد آن مشخص است.
- دلایل بار اضافی روی عضله معدود است.
- اثر الکتروفیزیولوژیک ایسکمی روی عضلهی قلب شناخته شده میباشد.
- محل ایسکمی یا آنفارکته شدن از آناتومی شریانهای کرونری تبعیت میکند.
- موارد غیرمعمول قلبی مادرزادی معدود و مشخص است.
اینها محدودیتهای آناتومیک و فیزیولوژیکی هستند که درجهی آزادی راهحل معکوس را محدود میکنند و فراهم کردن راهحل را امکانپذیر میسازند. با این حال در بسیاری از موارد تشخیص کاردیولوژیکی باید با دقت بیشتری انجام شود. این تشخیص یا باید تکرار گردد ویا باید آن را با متدهای دیگری مثل گوش دادن به صدای قلب، رادیولوژی، آنژیوگرافی، تصویربرداری رادیوکاردیوگرافی، شیمی بالینی، التراسوند و از این قبیل همراه ساخت.
اصول بیوالکتریکی در تشخیص ECG
این بحث دربارهی تشخیص ECG بر پایهی سه قانون زیر میباشد:
اول: جهت فعالسازی انتشار با بردار برآیند آن مشخص میشود. این سیگنال را میتوان از طریق بردار اشتقاق یا لید و بر اساس معادلهی زیر تشخیص داده و تخمین زد.
زمانی که فعالیت الکتریکی قلب به عنوان یک بردار در نظر گرفته شود، معمولاً آسانتر آن است که ابتدا مسیر (خط سیر) نوک بردار (وکتورکاردیوگرام) بررسی شود. سپس این سیگنالها در نوار قلب ۱۲ لیدی شاید به عنوان پروجکشن بردار الکتریکی قلب روی بردار لید مربوطه به صورت تابعی از زمان (در قدر مطلق بردار لید ضرب میشود) ملاحظه شوند.
دوم: حساسیت لید شاید بر اساس نظریهی میدان لید توزیع شده در نظر گرفته شود. در این مورد جهت فعالسازی انتشار مطابق با معادلهی زیر در سیگنال ECG شرکت میکند.
در این فرمول منابع دوقطبی به یک برآیند دوقطبی کاهش نمییابند ولی از نظر فضایی توزیع یافته در نظر گرفته میشوند. علاوه بر این ناهمگونیهای کنداکتور حجمی نیز حساب میشود.
سوم: نظریهی solid angle کمکی شایان به فهم شکلگیری سیگنال ECG مینماید، بهویژه در تشخیص آنفارکتوس میوکارد
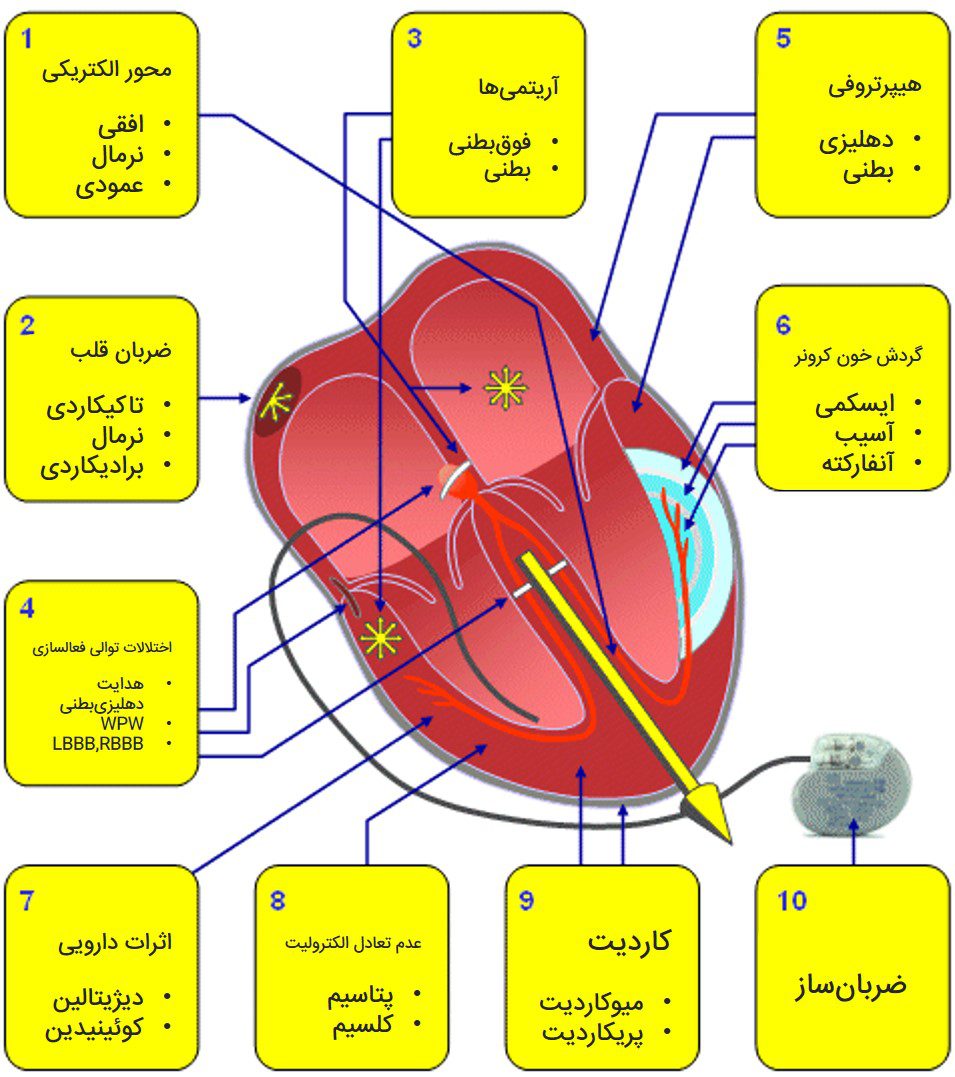
 کاربردهای تشخیصی ECG
کاربردهای تشخیصی ECG
- محور الکتریکی قلب
- پایش ضربان قلب
- آریتمیها
- آریتمیهای فوق بطنی
- آریتمیهای بطنی
- ناهنجاریها در توالی فعالسازی
- نواقص (بلوکهای) هدایت دهلیزیبطنی
- بلوک شاخهای
- سندرم ولف-پارکینسون-وایت
- افزایش ضخامت یا اندازهی دهلیزها یا بطنها
- هایپرتروفی دهلیزی
- هایپرتروفی بطنی
- ایسکمی و آنفارکتوس میوکاردی
- ایسکمی
- آنفارکتوس
- اثرات داروها
- دیژیتالین
- کوانیدین
- عدم تعادل الکترولیتها
- پتاسیم
- کلسیم
- کاردیت
- پریکاردیت
- میوکاردیت
- کنترل ضربانساز
به جز موارد ۷ تا ۹ که نمیتوان اثرات آنها را با متدهای گفته شده توجیه کرد بقیهی کاربردهای ECG مورد بحث قرار خواهند گرفت.

تعیین محور الکتریکی قلب
مفهوم محور الکتریکی قلب معمولاً جهت میانگین فعالسازی الکتریکی را در بطنها (یا برخی اوقات در دهلیزها) یادآوری میکند. معمولاً به جای محور از اصطلاح بردار میانگین استفاده میشود. جهت محور الکتریکی قلب همچنین جهت آنی بردار الکتریکی قلب را نشان میدهد. این متغییر در وکتورکاردیوگرافی به عنوان تابعی از زمان نشان داده میشود.
رنج نرمال محور الکتریکی قلب بین +۳۰° و -۱۱۰° در صفحهی جلویی و بین +۳۰° و -۳۰° در صفحهی عرضی میباشد.
جهت محور الکتریکی شاید با یافتن اشتقاق در صفحهی فرونتال از ECG دوازده لیدی از جایی که کمپلکس QRS بیشترین انحراف مثبت را داراست، تقریب زده شود. جهت محور الکتریکی در جهت بردار این لید خواهد بود. نتایج را میتوان با مشاهدهی کمپلکس QRS دوفازی متقارن در این لید که نسبت به محور الکتریکی نرمال است، بررسی کرد.
انحراف محور الکتریکی به راست نشاندهندهی فعالیت الکتریکی در بطن راست به دلیل افزایش تودهی بطن راست است. این مورد معمولاً نتیجهی بیماری مزمن انسدادی ریوی، آمبولی ریوی، برخی انواع بیماری مادرزادی قلبی یا دیگر عوارضی است که موجب هیپرتانسیون ریوی شدید و بیماری قلبی ریوی میشود.
انحراف محور الکتریکی به چپ نشاندهندهی افزایش فعالیت الکتریکی در بطن چپ به دلیل افزایش تودهی بطن چپ میباشد. این مورد هم معمولاً نتیجهی پرفشاری خون، تنگی آئورت، بیماری ایسکمیک قلبی یا برخی نواقص هدایتی داخلی بطنی است.
مفهوم بالینی انحراف محور الکتریکی قلب با جزئیات بیشتر در ارتباط با هیپرتروفی بطنی بحث خواهد شد.
تشخیص ریتم قلبی
تمایز امواج QRS، P و T
بخاطر تفاوتهای آناتویک دهلیز و بطن، ترتیب فعالسازی آنها، تولید دپلاریزاسیون و رپلاریزاسیون به وضوح انحرافات قابل تشخیصی تولید میکنند. این مورد شاید حتی اگر وقایع به طور صحیحی به دنبال هم نباشند نیز قابل تشخیص باشد: P-QRS-T
شناسایی کمپلکس نرمال QRS از موج P و T زیاد دشوار نیست؛ چون شکل موج و دامنهی آن مشخص است. این دامنه در قلب نرمال ۱ میلیولت است و در هیپرتروفی بطنی میتواند بیشتر هم باشد. مدت زمان نرمال QRS چیزی در حدود ۰.۰۸-۰.۰۹ ثانیه است.
اگر قلب، هیپرتروفی دهلیزی نداشته باشد، دامنهی موج P معمولاً ۰.۱ میلیولت و طول زمانی آن ۰.۱ ثانیه است. برای موج T هر دوی این اعداد تقریباً دو برابر میشود. همچنین میتوان برای تشخیص موج T از فاصلهی آن از QRS کمک گرفت؛ این فاصله معمولاً ۰.۲ ثانیه است.
ریتمهای فوقبطنی
ریتمهای قلبی شاید به دو دسته تقسیم شوند: ریتمهای فوقبطنی و بطنی.
منشأ ریتمهای فوقبطنی (یک نبض یا یک ریتم پیوسته) در دهلیز یا در محل ارتباطی دهلیزی-بطنی (AV) میباشد و فعالسازی از طریق راهی نرمال در طول سیستم هدایتی قلب جلو میرود. ریتمهای فوقبطنی را میتوانید در شکل زیر مشاهده کنید.
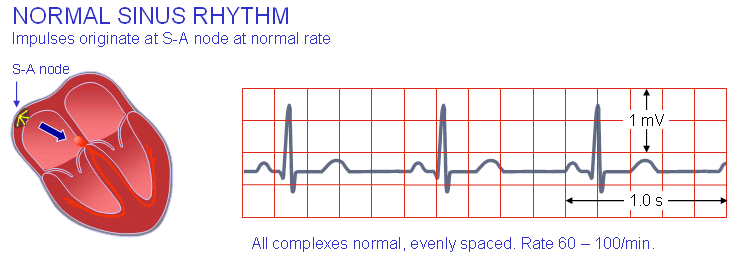
ریتم سینوسی نرمال
ریتم سینوسی نرمال، ریتمی است از قلب سالم که گره سینوسی در آن مسئول فعالسازی قلب است. این مسأله را میتوان با مشاهدهی سه انحراف P-QRS-T به دنبال هم با ترتیبی خاص متوجه شد. ریتم سینوسی زمانی نرمال است که فرکانس آن بین ۶۰ و ۱۰۰ یا کمتر در یک دقیقه باشد.
 برادیکاردی سینوسی
برادیکاردی سینوسی
ریتم سینوسی که فرکانس آن کمتر از ۶۰ بار در دقیقه باشد، برادیکاردی سینوسی نامیده میشود. این اتفاق شاید نتیجهی افزایش تون واگال یا پاراسمپاتیک باشد.
 تاکیکاردی سینوسی
تاکیکاردی سینوسی
ریتم سینوسی که فرکانس آن بیشتر از ۱۰۰ بار در دقیقه باشد، تاکیکاردی سینوسی نامیده میشود. این اتفاق اغلب نوعی پاسخ فیزیولوژیک به فعالیت بدنی یا استرس فیزیکی است اما میتواند نشاندهندهی نارسایی احتقانی قلبی نیز باشد.
 آریتمی سینوسی
آریتمی سینوسی
اگر ریتم سینوسی نامنظم باشد، مثل زمانی که طولانیترین فواصل PP یا RR از کوتاهترین فواصل بهاندازهی ۰.۱۶ ثانیه تجاوز کنند، این موقعیت با نام آریتمی سینوسی شناخته میشود. این عارضه در همهی گروههای سنی شایع است و آنقدر در بین جوانان شیوع دارد که بیماری قلبی در نظر گرفته نمیشود. یکی از منشأهای آریتمی سینوسی میتواند عصب واگ باشد که تنفس و ریتم قلبی را تنظیم مینماید. عصب واگ در طول دم ضربان قلب را افزایش داده و در طول بازدم آن را کاهش میدهد. این اثر بهویژه در کودکان قابل مشاهده میباشد.
باید به یاد داشت که در همهی ریتمهای سابق بر این طول چرخهی فعالسازی قلبی (همهی امواج P-QRS-T با هم) کمتر از نسبت مستقیم آن به زمان بین دو موج P میباشد. اصلیترین تغییر فاصله بین موج T و موج P بعدی است. فهم این موضوع آسان است؛ چون نرخ ضربان گره سینوسی عمدتاً توسط عوامل خارج از قلب کنترل میشود، در حالی که سرعت هدایت قلبی توسط موقعیتهای داخلی قلب کنترل میگردد.

ریتم غیرسینوسی دهلیزی
منشأ انقباض دهلیز شاید در جایی به غیر از گره سینوسی قرار داشته باشد. اگر این محل نزدیک گره دهلیزی-بطنی (AV) واقع شود، دپلاریزاسیون دهلیز در جهتی اتفاق میافتد که دقیقاً مخالف جهت معمول آن است. نتیجهی واضح آن این میشود که موج P در ECG دارای قطبیت مخالف میباشد.
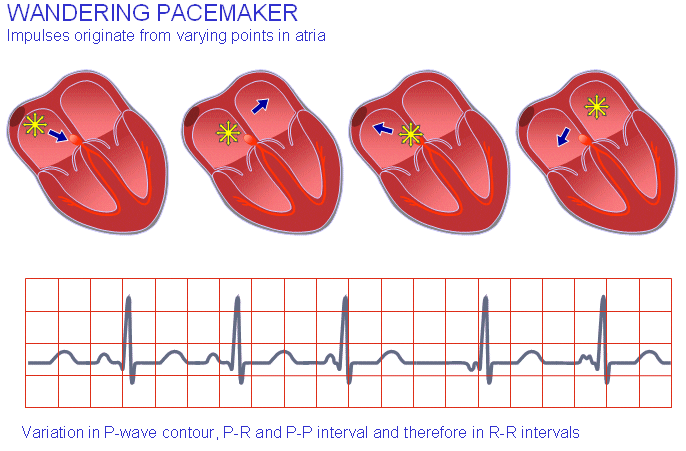
ضربانساز سرگردان
همچنین منشأ انقباض دهلیز شاید متفاوت یا سرگردان باشد. نتیجهی این امر تفاوت قطبیت امواج P و فاصلهی PQ خواهد بود.

تاکیکاردی دهلیزی پاروکسیمال (حملهای)
تاکیکاردی دهلیزی پاروکسیمال (PAT) عارضهای را توصیف میکند که در آن امواج P نتیجهی چند نقطهی فعالسازی در دهلیزهاست که معمولاً گره AV را نیز دربرمیگیرد. این اتفاق به نرخ بالای فعالسازی میانجامد، معمولاً بین ۱۶۰ تا ۲۲۰ بار دقیقه. در ECG معمولاً به دنبال موج P کمپلکس QRS ایجاد میشود و خط ایزوالکتریک را هم میتوان بین موج T و موج P بعدی دید.
فلاتر دهلیزی
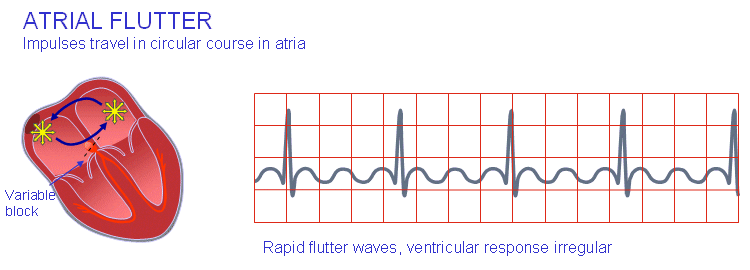
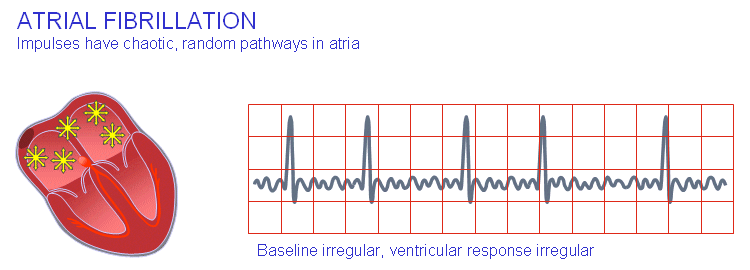
فیبریلاسیون دهلیزی
فعالسازی دهلیز شاید کاملاً بینظم شود که این اتفاق نوسانات نامنظمی در خط پایهای بهوجود میآورد. یکی از نتایج با این که حدفاصل QRS معمولاً نرمال است آن خواهد بود که تپش بطنی سریع و نامنظم میشود. فیبریلاسیون دهلیزی در اثر بیماری روماتیک، آترواسکلروز، پرکاری تیروئید و پریکاردیت رخ میدهد. همچنین این عارضه در افراد سالم میتواند نتیجهی فعالسازی قوی سمپاتیک باشد.
 ریتم جانکشنال (پیوندگاهی)
ریتم جانکشنال (پیوندگاهی)
اگر ضربان قلب آهسته (۴۰-۵۵ بار در دقیقه)، کمپلکس QRS نرمال و امکان دیدن امواج P نباشد، پس منشأ ریتم قلبی گره AV است. چون منشأ محل اتصال دهلیزها و بطنهاست، به آن ریتم پیوندگاهی میگویند. بنابراین فعالسازی دهلیزها پسگرا خواهد بود (در جهت مخالف). بسته به این که جریان گره AV قبل، همزمان یا بعد از بطنها به دهلیزها میرسد، موج P نیز به صورت منفی (با قطبیت برعکس) قبل، همزمان یا بعد از کمپلکس QRS ثبت خواهد شد. اگر مورد دوم اتفاق بیافتد، موج P روی کمپلکس QRS سوار شده و قابل مشاهده نخواهد بود.
 آریتمیهای بطنی
آریتمیهای بطنی
در آریتمیهای بطنی فعال شدن بطنها از گره AV منشأ نگرفته و وقایع آن هم به طور نرمال در بطن پیش نمیروند. اگر فعالسازی به طریق معمول جلو برود، دیوارههای داخلی تقریباً همزمان فعال شده و جریان سریعاً به دیوارههای خارجی خواهد رسید. نتیجه هم کوتاه بودن مدت زمان کمپلکس QRS است. اگر سیستم هدایت بطنی درست کار نکند، یا فعالسازی در جایی به غیر از گره AV اتفاق بیافتد، مدت زمان لازم برای فعالسازی تودهی بطنی زیادتر خواهد شد.
معیار ما برای نرمال بودن فعالسازی بطن فاصلهی QRS کمتر از ۰.۱ ثانیه میباشد. فاصلهی QRS بیشتر از این زمان نشاندهندهی فعالسازی غیرعادی بطنهاست. آریتمیهای بطنی را میتوانید در شکلهای این بخش مشاهده نمائید.
انقباض زودرس بطنی
انقباض زودرس بطنی همانطور که از نامش پیداست به طور غیرعادی زودتر اتفاق میافتد. اگر منشأ آن در دهلیز یا گره AV باشد، فوقبطنی نام میگیرد. کمپلکسی که توسط این آریتمی فوقبطنی تولید میشود کمتر از ۰.۱ ثانیه طول خواهد کشید. اگر منشأ آن درون عضلهی بطنی باشد، کمپلکس QRS شکلی کاملاً غیرعادی داشته و بیشتر از ۰.۱ ثانیه ظاهر خواهد شد. معمولاً موج P با آن در ارتباط نیست.
ریتم ایدیوونتریکولار
اگر بطنها به طور پیوستهای توسط مرکزی با ریتم زیر ۴۰ بار در دقیق در خود بطن تحریک شوند، به آن ریتم ایدیوونتریکولار میگویند. همچنین ممکن است فعالیت بطنی با شلیکهای کوتاه از فعالیت آن در نرخهای بالا (بین ۴۰ تا ۱۲۰ بار در دقیقه) شکل بگیرد که به این وضعیت ریتم ایدیوونتریکولار تسریعشده میگویند.
منشأ ریتم بطنی شاید با مشاهدهی قطبیت در لیدهای مختلف مکانیابی شود. البته جهت این فعالسازی با جهت برداری بیشترین هماهنگی را خواهد داشت که آن لید مثبتترین میزان را داشته باشد ولی منشأ جریان بالطبع در مکان مخالف این لید قرار میگیرد.
تاکیکاردی بطنی
منشأ ریتم بطنی همچنین میتواند نتیجهی هدایت آهسته در عضلهی ایسکمیک قلبی باشد که به فعالسازی چرخهای میانجامد. چنین واقعهای به فعالسازی عضله در نرخی بالاتر (بالای ۱۲۰ بار در دقیقه) میانجامد که موجب اینجاد کمپلکسهای QRS سریع، گسترده و عجیب و غریب خواهد شد؛ این آریتمی با نام تاکیکاردی بطنی شناخته میشود. همانطور که اشاره شد، تاکیکاردی بطنی اغلب در اثر ایسکمی یا آنفارکتوس میوکارد به وجود میآید.
 فیبریلاسیون بطنی
فیبریلاسیون بطنی
زمانی که دپلاریزاسیون بطنی به طور نامنظم اتفاق بیافتد، عارضهای با نام فیبریلاسیون بطنی به وجود میآید. این اتفاق با نوساناتی بدون کمپلکس QRS در ECG بازتاب میکند که کاملاً به چشم میخورد. علت فیبریلاسیون شروع لوپهای چندگانهای در قلب است که معمولاً عضلات قلب مریض را درگیر میکند. در این نوع آریتمی، انقباض عضلات نیز نامرتب است و کارایی آن برای پمپ خون از دست میرود. فقدان گردش خون تقریباً به از دست دادن بلافاصلهی هوشیاری و مرگ در عرض چند دقیقه منتج میشود. شاید بتوان فیبریلاسیون بطنی را با ضربان دفیبریلاتور و داروهای مناسب متوقف کرد.
 ریتم ضربانساز
ریتم ضربانساز
ریتم بطنی که از ضربانساز منشأ میگیرد، با کمپلکس QRS گسترده همراه است؛ چون الکترودی که این کار را انجام میدهد (معمولاً) در بطن راست قرار میگیرد و روند فعالسازی از سیستم هدایتی قلب پیروی نمیکند. در ریتم ضربانساز انقباض بطنی معمولاً با جریان نیزهای واضح و آشکار همراه است. معمولاً این ضربان روی ۷۲ بار در دقیقه تنظیم میشود.
 اختلالات توالی فعالسازی
اختلالات توالی فعالسازی
تفاوتهای هدایت دهلیزیبطنی
همانطور که قبلاً بحث شد، اگر همیشه پس از موج P کمپلکس QRS با فاصلهی ۰.۱۲ تا ۰.۲ ثانیه ظاهر شود، هدایت AV نرمال بوده و ریتم سینوسی تشخیص داده میشود. اگر فاصلهی PR ثابت ولی کمتر از میزان نرمال بود، چه منشأ جریان به بطنها نزدیک باشد، یا هدایت دهلیزیبطنی از یک بایپس غیرعادی استفاده کند، به پیشتحریک بطنها خواهد انجامید. مورد دوم سندرم ولف-پارکینسون-وایت نام دارد که پائین بحث شده است. فاصلهی PR نیز شاید متفاوت باشد، مثل ضربانسازی سرگردان دهلیز و تاکیکاردی چندمرکزی آن. بلوکهای دهلیزیبطنی در شکلهای این بخش نمایش داده شدهاند.
بلوک درجهی یک دهلیزیبطنی
وقتی پس از هر موج P کمپلکس QRS وجود دارد ولی فاصلهی PR بیشتر از ۰.۲ ثانیه است، بلوک دهلیزیبطنی از نوع درجهی اول رخ داده است.
 بلوک درجهی دو دهلیزیبطنی
بلوک درجهی دو دهلیزیبطنی
اگر فاصلهی PQ بیش از حد نرمال است و برخی اوقات اصلاً کمپلکس QRS مشاهده نمیشود، بلوک دهلیزیبطنی از نوع دوم رخ داده است. اگر با افزایش تدریجی طول فاصلهی PR نهایتاً یکی از کمپلکسهای QRS بیافتد، بلوک درجهی دو پدیدهی Wenkebach نام دارد.
 بلوک درجهی سه دهلیزیبطنی
بلوک درجهی سه دهلیزیبطنی
عدم وجود هماهنگی بین موج P و کمپلکس QRS با بلوک شاخهای درجهی سه (یا کلی) دهلیزیبطنی تشخیص داده میشود. نقص سیستم هدایتی در بلوک AV درجهی سه شاید در نقاط مختلفی بهوجود آمده باشد:
- در طول گره AV
- در دستهی هیس
- به طور متجانب در قسمتهای فوقانی هر دو شاخههای دستهای
- به صورت سه فاسیکولی، در قسمت تحتانی وجود داشته باشد؛ به طوری که هم در شاخهی راست و هم در دو فاسیکول شاخهی چپ دیده شود.
 بلوک شاخهای
بلوک شاخهای
بلوک شاخهای به نقص در هدایت در شاخههای دستهای و یا در فاسیکولهای شاخهی چپ گفته میشود. اگر هر دو شاخهی راست و چپ با هم بلوک شوند، روند فعالسازی از دهلیزها به بطنها کاملاً مهار میشود؛ به این حالت بلوک درجهی سه دهلیزیبطنی گفته میشود (همانطور که در بالا دیدید). نتیجهی بلوک یکی از دستهها نیز آن است که طرفی که بلوک شده باید منتظر بماند تا از طرف بطن دیگر فعال شود. پس از این روند فعالسازی سلول به سلول انجام خواهد شد. غیاب سیستم هدایتی که فعالیت اولیه را در بسیاری از مراکز برمیانگیزد، به پروسهی فعالسازی بسیار آهستهتری در طول مسیر نرمال منتج میشود. نتیجهی این حالت روی ECG اشکال عجیب QRS در مدت زمانهای طولانی و غیرعادی است. تغییرات ECG در ارتباط با بلوکهای شاخهای در شکل ۱۹.۵ نمایش داده شده است.
بلوک شاخهای راست
اگر شاخهی راست مسدود شود، جریان الکتریکی توانایی عبور از بطن راست را نخواهد داشت و فعالسازی بطن راست از طریق بطن چپ انجام خواهد گرفت و سپس به بخش سپتال و تودهی عضلانی بطن راست خواهد رسید. این روند آهستهتر از چیزی است که در سیستم هدایتی بود و به کمپلکس QRS طولانیتر از ۰.۱ ثانیه میانجامد. معمولاً مدت زمان معیار برای کمپلکس QRS در بلوک شاخهای راست و چپ بیشتر از ۰.۱۲ ثانیه میباشد.
در صورت وجود فعالسازی نرمال نیروهای الکتریکی بطن راست نسبتاً با منبع بزرگی که ار فعالسازی بطن چپ حاصل میشود، ناپدید میگردند. در بلوک شاخهای راست (RBBB)، فعالسازی بطن راست بسیار تأخیر دارد، به طوری که میتواند پس از فعالسازی بطن چپ مشاهده شود. (فعالسازی بطن چپ به صورت نرمال انجام خواهد گرفت).
در نهایت بلوک شاخهای راست منجر میشود تا بردار انتهایی QRS در سمت بطن راست (برای مثال به سمت راست و قدام باشد). این اتفاق را میتوان به شکل موج S گستردهی نهایی در لید ۱ مشاهده کرد. یکی دیگر از تظاهرات معمول که در لید V1 دیده میشود، موج R دوگانه است. به این موج غیرعادی کمپلکس RSR’ میگویند.
 بلوک شاخهای چپ
بلوک شاخهای چپ
این موقعیت شبیه موقعیت قبلی ولی در جهتی کاملاً برعکس است. دوباره معیار ما برای بلوک کامل ۰.۱۲ ثانیه یا بیشتر برای کمپلکس QRS است. چون جبههی موج فعالسازی در بلوک شاخهای چپ بیشتر یا کمتر از نرمال است، قطبیت سیگنالها عموماً نرمال میباشد. پیامدهای این بلوک پیچیده و بردار الکتریکی قلب لوپ آهسته و بزرگتری به سمت چپ میسازد. امواج R گسترده و بلند از ویژگیهای این عارضه در لیدهای aV1، V5 یا V6 است.
 سندرم ولف-پارکینسون-وایت
سندرم ولف-پارکینسون-وایت
یکی از دلایل کمپلکس QRS گشاد که بیش از ۰.۱۲ ثانیه به طول میانجامد، شاید سندرم ولف-پارکینسون-وایت (WPW) باشد. در این سندرم کمپلکس QRS ابتداءً به صورت خطی به طرف بالا به نام موج دلتا نمایش داده میشود. فاصلهی موج P تا قلهی R نرمال است اما تحریک اولیهی بطنی که موج دلتا را شکل میدهد، زمان PQ را کوتاه میسازد.
دلیل سندرم WPW فعالسازی بطنها از دهلیزها از طریق مسیری غیرعادی است که دستهی کِنت (bundle of Kent) نامیده میشود که از پیوستگاه AV بایپس میکند. این اتفاق قسمتی از بطن را قبل از رسیدن فعالسازی سیستم هدایتی فعال میکند (پس از یک تأخیر در پیوستگاه AV). این فرآیند را با نام پیشتحریکی میشناسیم و ECG که بدست میآید به محل ویژهی مسیر فرعی بستگی دارد.
افزایش ضخامت یا اندازهی دهلیزها و بطنها
عضلات دهلیزی و بطنی در پاسخ به استرس فیزیکی مانند عضلات اسکلتی عمل میکنند: این عضلات با افزایش میزان فعالیت بزرگتر میشوند. نیروی اضافی شاید در نتیجهی افزایش بار فشار یا حجم بهوجود آمده باشد.
بار فشاری در اثر افزایش مقاومت در برابر جریان رو به خارج در قسمتی ویژه، مثل تنگی آئورت ایجاد میشود. وجود بار حجمی نشاندهندهی این است که دریچهی رو به داخل یا خارج کفایت ندارد؛ بنابراین حجم ضربهای بزرگتر به عنوان جبران رگورژیتاسیون رو به عقب ایجاد میگردد.
افزایش در اندازهی دهلیز یا بطن بزرگشدگی بطنی یا دهلیزی نامیده میشود. افزایش ضخامت دیواره نیز با هیپرتروفی شناخته میشود؛ البته به هر دوی اینها هیپرتروفی نیز میگویند. هیپرتروفی دهلیزی و بطنی در شکلهای این بخش و بخش بعدی نشان داده شدهاند.
هیپرتروفی دهلیز راست
هیپرتروفی دهلیز راست نتیجهی بار بیش از حد بر اثر بیماری دریچهی سهلتی یا تریکوسپید (تنگی یا نارسایی)، بیماری دریچهی ریوی یا هیپرتانسیون ریوی است. این مورد آخری بیشتر نتیجهی بیماری مزمن انسدادی ریوی یا آمبولی ریوی میباشد.
در هیپرتروفی دهلیز راست، نیروی الکتریکی به دلیل بزرگشدگی دهلیز راست بزرگتر است. این نیروی الکتریکی عمدتاً در جهت لید ۲ جهت میگیرد اما در لیدهای aVF و ۳ نیز خود را نشان میدهد. در همهی این لیدها موج P بزرگ و غیرمعمول را میتوان مشاهده نمود.
هیپرتروفی دهلیز چپ
هیپرتروفی دهلیز چپ نتیجهی بار بیش از حد در این حفره میباشد که شاید بر اثر بیماری دریچهی میترال (تنگی یا نارسایی)، بیماری دریچهی آئورت یا هیپرتانسیون در سیستم گردش خون باشد.
در هیپرتروفی دهلیز چپ جریان الکتریکی به دلیل بزرگشدگی آن قوی میشود. این جریان الکتریکی معمولاً در طول لید ۱ یا در جهت مخالف لید V1 خود را نشان میدهد. چون فعالیت دهلیزی از دهلیز راست شروع میشود، فعالیت دهلیز چپ فوقالذکر بعداً دیده میشود و بنابراین موج P دارای دو فاز است. در لید ۱ این فازها قطبیتهای یکسان داشته و لید V1 قطبیت مخالف دارد. این نوعِ ویژه از موج P را موج P میترال مینامند. معیار تشخیصی برای هیپرتروفی دهلیز چپ قسمت انتهایی موج P در لید V1 است که طول آن بیشتر از ۰.۰۴ ثانیه و دامنهی منفی بزرگتر از ۰.۱ میلیولت باشد.
 هیپرتروفی بطن راست
هیپرتروفی بطن راست
هیپرتروفی بطن راست در نتیجهی بار بیش از حد در این حفره است که توسط تنگی دریچهی ریوی، نارسایی تریکوسپید یا هیپرتانسیون ریوی ایجاد میشود. همچنین بسیاری از موارد غیرعادی مادرزادی قلبی، مثل نقص دیوارهی بطنی، شاید موجب وارد آمدن فشار بیش از حد بر بطن راست شود.
هیپرتروفی بطن راست نیروی الکتریکی بطنی را در جهت بطن راست افزایش میدهد که به سمت راست و جلو میباشد. این مورد در لید V1 با موج R بلند بیشتر از ۰.۷ میلیولت دیده میشود.
 هیپرتروفی بطن چپ
هیپرتروفی بطن چپ
هیپرتروفی بطن چپ در نتیجهی بار بیش از حد در این حفره بهوجود میآید. بیماری دریچهی میترال، بیماری دریچهی آئورت یا هیپرتانسیون سیستمیک از علل این عارضه هستند. هیپرتروفی بطن چپ شاید در اثر کاردیومیوپاتی هیپرتروفیک انسدادی که بیماری سلول عضلهی قلبی است، ایجاد شود.
هیپرتروفی بطن چپ نیروی الکتریکی بطنی را در جهت بطن چپ، به سمت چپ و عقب افزایش میدهد. شواهد این عارضه در لید ۱ با موج R بلند و در لید ۳ با موج S بلند (بیشتر از ۲.۵ میلیولت) وجود دارد. همچنین موج S بلند در لیدهای سینهای V1 و V2 و موج بلند R در لیدهای V5 و V6 (بیشتر از ۳.۵ میلیولت).
 ایسکمی میوکارد و آنفارکتوس
ایسکمی میوکارد و آنفارکتوس
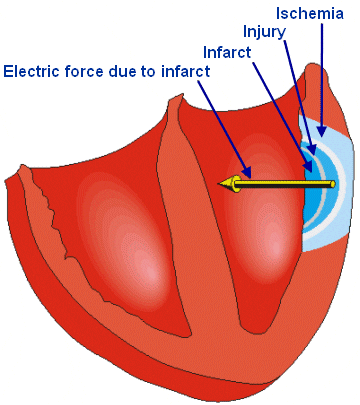
اگر شریانی کرونری انسداد یابد، نقل و انتقال اکسیژن به عضلهی قلبی کاهش یافته و این موضوع به ایسکمی منتهی میشود. ایسکمی موجب تغییرات در پتانسیل استراحت و رپلاریزاسیون عضلات قلبی میگردد که با تغییرات موج T مشخص میشود. اگر انتقال اکسیژن در ناحیهای به اتمام برسد، عضلهی قلبی در آن ناحیه خواهد مرد. به این پدیده آنفارکتوس میگویند همان طور که در شکل زیر نیز به نمایش درآمده است.
ناحیهی آنفارکته از نظر الکتریکی خاموش است و تحریکپذیری ندارد. از دست دادن این دوقطبی بین دو سوی غشا معادل نیروی الکتریکی است که به سمت داخل میباشد. با در نظر گرفتن این قاعده مکانیابی ناحیهی آنفارکته امکانپذیر میشود. البته ناحیهی آنفارکته بر توالی فعالسازی و هدایتی نیز تأثیر میگذارد که پیامدها را پیچیدهتر هم مینماید.

 برادیکاردی سینوسی
برادیکاردی سینوسی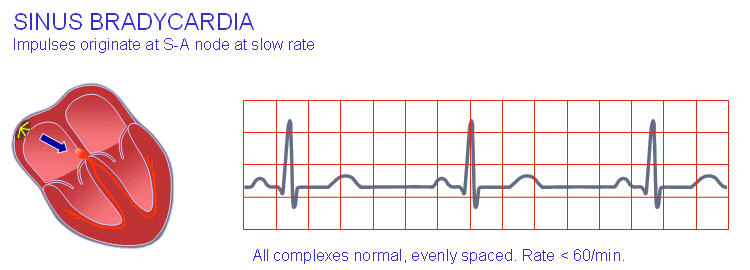 تاکیکاردی سینوسی
تاکیکاردی سینوسی آریتمی سینوسی
آریتمی سینوسی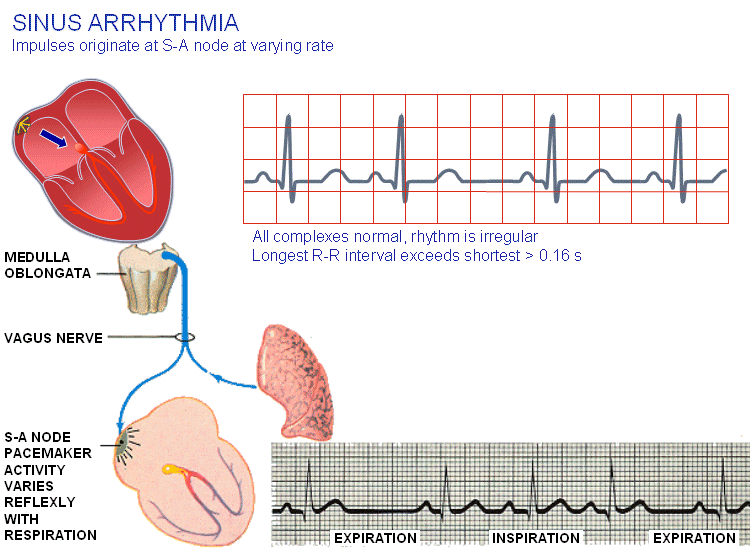
 ریتم جانکشنال (پیوندگاهی)
ریتم جانکشنال (پیوندگاهی)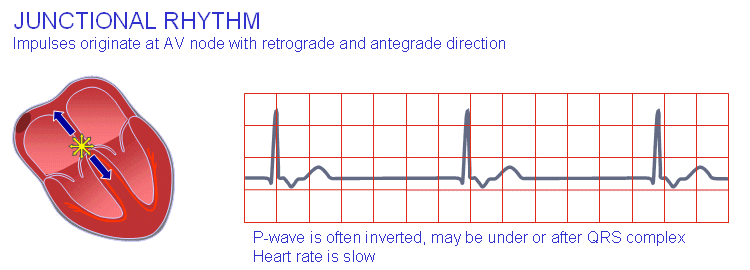 آریتمیهای بطنی
آریتمیهای بطنی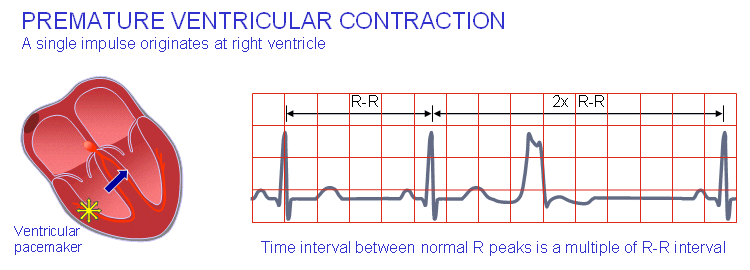
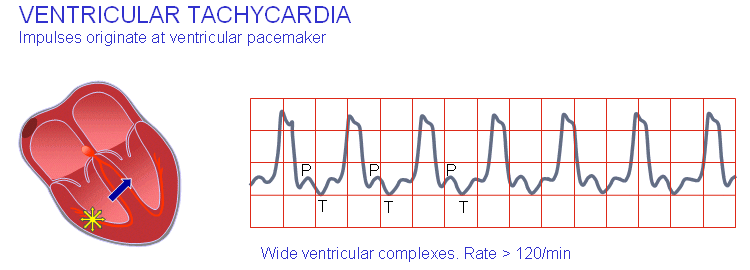 فیبریلاسیون بطنی
فیبریلاسیون بطنی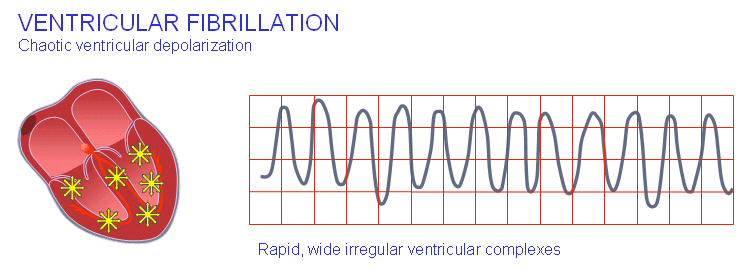 ریتم ضربانساز
ریتم ضربانساز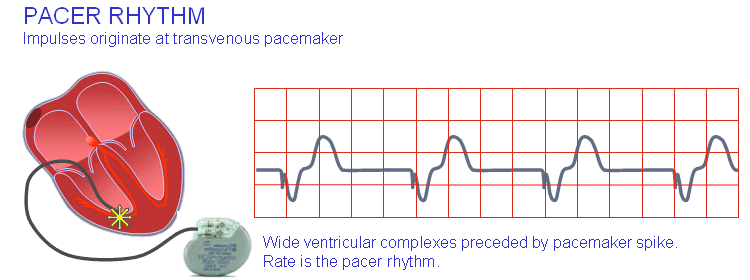 اختلالات توالی فعالسازی
اختلالات توالی فعالسازی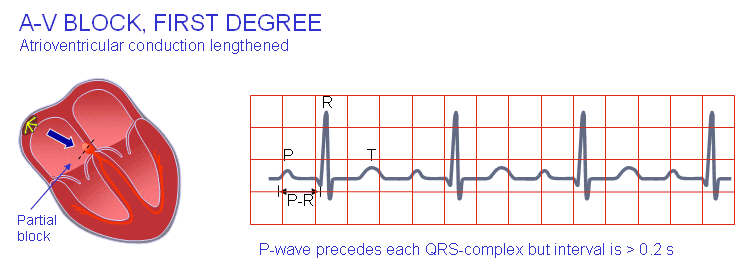 بلوک درجهی دو دهلیزیبطنی
بلوک درجهی دو دهلیزیبطنی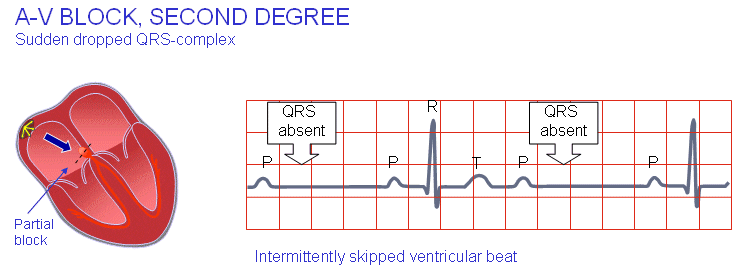 بلوک درجهی سه دهلیزیبطنی
بلوک درجهی سه دهلیزیبطنی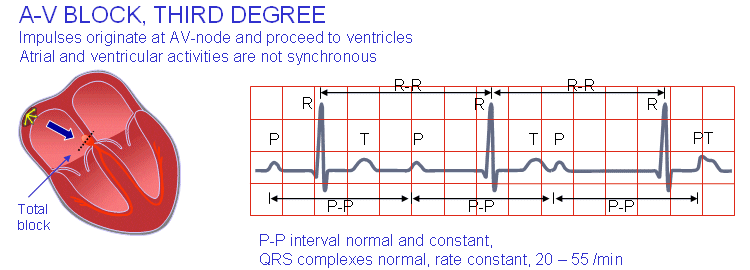 بلوک شاخهای
بلوک شاخهای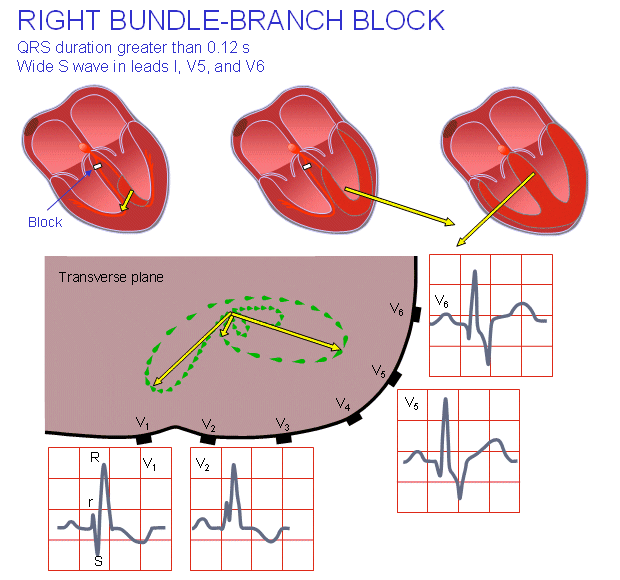 بلوک شاخهای چپ
بلوک شاخهای چپ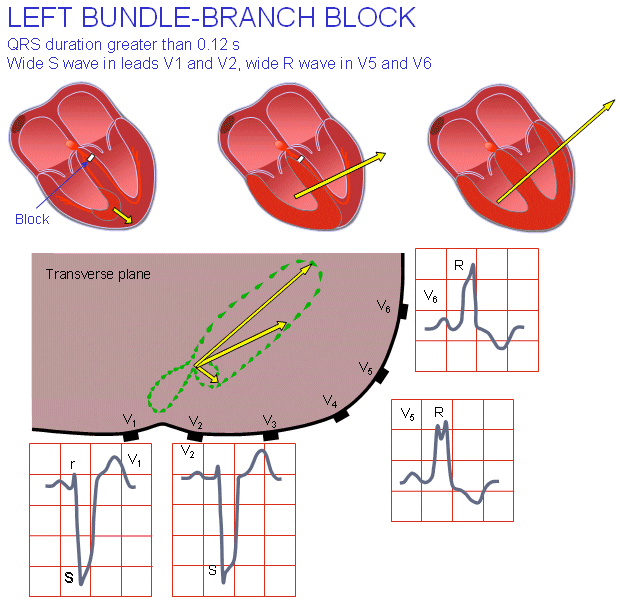 سندرم ولف-پارکینسون-وایت
سندرم ولف-پارکینسون-وایت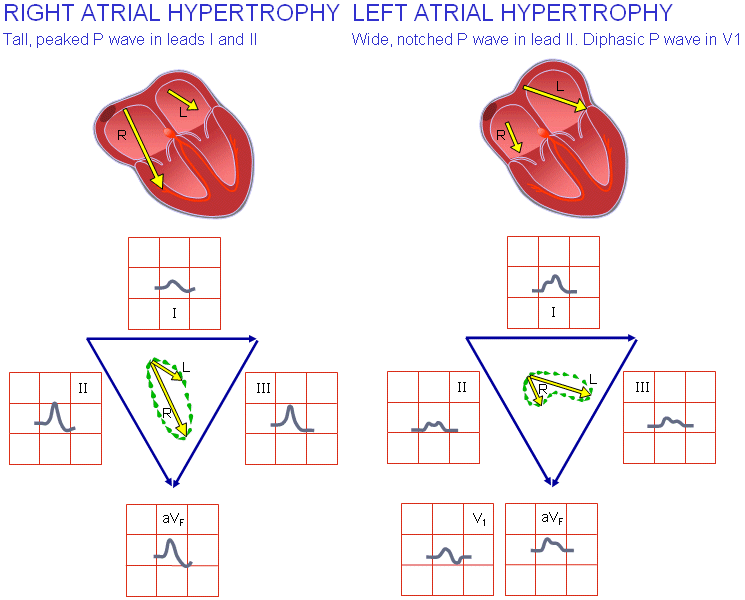 هیپرتروفی بطن راست
هیپرتروفی بطن راست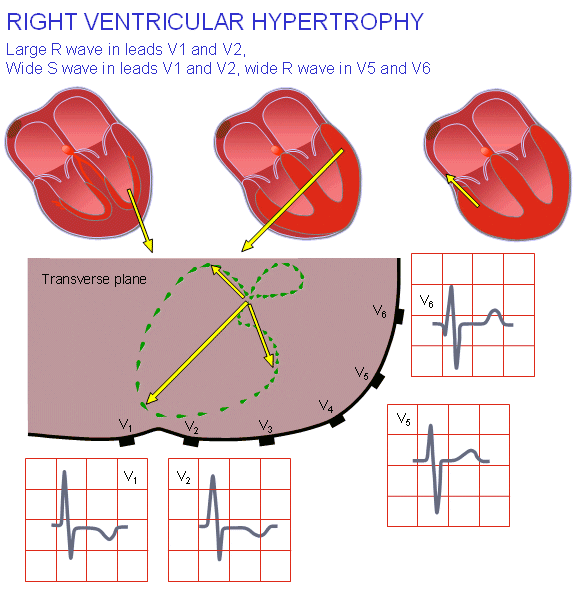 هیپرتروفی بطن چپ
هیپرتروفی بطن چپ ایسکمی میوکارد و آنفارکتوس
ایسکمی میوکارد و آنفارکتوس