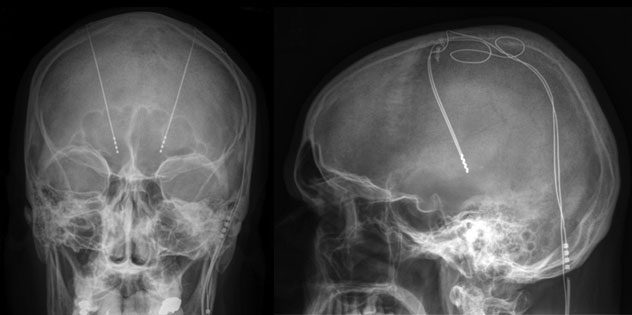
نمای کلی
صرع عارضهای مرتبط با سیستم عصبی مرکزی بوده (نوعی بیماری نورولوژیکال) که در آن فعالیت سلولیهای عصبی با اختلال مواجه شده و سبب تشنج ویا دورههایی از رفتارهای غیر طبیعی و گاهی از بین رفتن هوشیاری میگردد.
نشانههای تشنج طیف گستردهای از موارد را تشکیل میدهد. برخی از افراد با عارضه صرع به مدت چند ثانیه به نقطهای خاص خیره شده این در حالیست که دیگران با حملات ناگهانی دست و پا و تکانهای شدید آنها مواجه میگردند.
از میان هر ۲۶ نفر در ایالات متحده حدوداً ۱ نفر عارضه تشنج را تجربه کرده است. نزدیک به ۱۰ درصد از افراد ممکن است حملات ناگهانی صرع را تجربه نمایند. با این حال تک حمله تشنجی به معنای مبتلا بودن فرد به بیماری صرع نمیباشد. در واقع حداقل ۲ حمله تشنجی برای تشخیص صرع مورد نیاز خواهد بود.
حتی حملات ملایم تشنجی نیز نیاز به بررسی و درمان خواهند داشت؛ زیرا این حملات ممکن است حین فعالیتهای رومزه، خطرات جانی مهمی را برای فرد ایجاد نماید. از فعالیتهای خطرناک این دسته میتوان به رانندگی و شنا اشاره نمود. درمان با داروها و یا گاهی اوقات جراحی میتواند، سبب کنترل حملات صرعی در حدود ۸۰ درصد از افراد مبتلا به صرع گردد. در برخی از کودکان نیز ممکن است با گذشت زمان و رشد، حملات وخیمتر شده و نیاز به درمانهای جدیتر باشد.
نشانهها
به دلیل تغییرات در فعالیت سلولهای مغزی در افراد مبتلا به صرع، حملات تشنجی قابلیت تغییر در هرگونه فعالیتی را دارند. در اینجا به برسی از نشانهها و علائم عمومی صرع اشاره میکنیم:
- گیجی موقت
- خیرگی نگاه
- حرکات تند و تیز غیر قابل کنترل در دست و پا
- از دست دادن هوشیاری و آگاهی
- نشانههای روانی
با این حال علائم بسته به نوع تشنج متفاوت خواهد بود. در اغلب موارد فرد مبتلا به صرع نوع یکسانی از حملات صرع گونه را تجربه خواهد نمود در نتیجه نشانهها نیز مشابه با موارد گذشتهی تجربه شده خواهند بود.
انواع تشنج
پزشکان به طور عمومی حملات تشنجی را به دو دسته «موضعی» و «عمومی» دستهبندی میکند. این دستهبندی بر مبنای نحوه شروع فعالیتهای غیر طبیعی مغز است.
تشنج موضعی (Focal Seizures)
در این نوع حملات فعالیت غیر طبیعی تنها در یک ناحیه مغز به وقوع میپیوندد. این گروه از تشنجها به دو دسته کلی قابل تقسیم خواهند بود:
۱) تشنجهای موضعی بدون از دست رفتن هوشیاری (تشنجهای موضعی ساده)
در این دسته بیمار مبتلا به این حمله، هوشیاری خود را از دست نداده و تنها تغییراتی در احساسات و ظواهر اشیا، بوها، مزه و صداها به وجود میآیند. همچنین ممکن است حرکات ناگهانی و غیر ارادی دستها و پاها نیز رخ داده و نشانههای حسی خودبهخودی از جمله سرگیجه و نورهای فلَش زن ایجاد شوند.
۲) تشنجهای موضعی همراه با از دست رفتن هوشیاری ویا تشنجهای موضعی پیچیده
نشانههای تشنجهای موضعی ممکن است با سایر عارضههای نورولوژیکی اشتباه گرفته شوند. این بیماریها شامل میگرن، نارکولپسی و بیماریهای روانی میباشند. بررسی عمیق پزشک و انجام آزمایش برای تشخیص و افتراق صرع از سایر بیماریها مورد نیاز خواهد بود.
تشنجهای عمومی
این گروه از حملات تشنجی، تمامی بخشهای مغز را درگیر کرده و تحت عنوان تشنجهای عمومی شناخته میشود. در حقیقت شش نوع متفاوت از این دسته تشنجها قابل بررسی خواهند بود.
۱) تشنجهای غایب
این نوع از حملات تشنجی بیشتر در کودکان رخ داده و نشانههای عمده آن شامل نگاه خیره و تکرار حرکات دقیق در بدن مانند پلک زدن ویا حرکات لب خواهند بود. همچنین تشنجهای غایب ممکن است سبب از بین رفتن هوشیاری به طور سریع گردند.
۲) تشنجهای تونیک
این حملات سبب افزایش سفتی و تون ماهیچهها میگردند. به طور عمده عضلات درگیر در این عارضه شامل ماهیچههای پشت، بازوها و پاها بوده و سبب زمین خوردن فرد میشوند.
۳) تشنجهای غیر تونیک
تشنجهای آتونیک که با نام «تشنجهای سقوطی» نیز شناخته میشوند سبب از دست رفتن کنترل ماهیچهای شده و موجب سقوط فرد میشود.
۴) تشنجهای کلونیک
این نوع از تشنج شامل حرکات تکرار شونده و ریتمیک عضلات میباشد. این حملات به طور عمده ناحیه گردن، صورت و بازوها را تحت تأثیر قرار میدهند.
۵) تشنجهای میوکلونیک
شامل حرکات تیز، سریع و ناگهانی بازوها و پاها میباشند.
۶) تشنجهای تونیک-کلونیک
در این دسته از حملات که خطرناکترین نوع آن نیز محسوب میشود، فرد هوشیاری خود را از دست داده و بدن فرد به حالت لرزان درآمده و سبب دفع ادرار و گاز گرفتگی شدید زبان میگردد.
چه زمان نیاز است به پزشک مراجعه نماییم؟
در صورتی وقوع اتفاقات زیر، سریعاً به پزشک متخصص مراجعه نمایید:
- حملات تشنج بیشاز پنج دقیقه به طول انجامد
- تنفس و هوشیاری پس از حمله تشنجی به حالت اولیه خود باز نگردد
- حمله تشنجی ثانویه بلافاصله پس از حمله اول
- تب بالا
- گرمازندگی
- حاملگی
- دیابت
- وقوع آسیب پس از حمله تشنجی
در صورتی که برای نخستین بار است که فردی دچار تشنج میشود، دریافت درمانهای پزشکی و مراجعه به پزشک الزامی خواهد بود.
علل وقوع
صرع در بیش از نیمی از موارد، هیچگونه علت قابل شناساییای ندارد. در موارد دیگر، این عارضه به سبب وجود برخی از فاکتورها ممکن است به وقوع بپیوندد:
۱) تأثیرات ژنتیکی
برخی از انواع صرع، که با توجه به حملات تشنجی ویا ناحیهای از مغز که دچار این عارضه شده است طبقهبندی میگردد، ریشه در سابقه خانوادگی دارد. در این موارد عوامل ژنتیکی دخالت اصلی را در این موضوع دارند.
پژوهشگران با بررسی خود به ارتباط نزدیک میان برخی از ژنها با بیماری صرع پیبردهاند. تعداد این موارد چیزی در حدود ۵۰۰ ژن در لوکوسهای متعدد میباشد. برای اغلب مردم ژنها تنها یکی از علل متعدد بیماری صرع میباشند. در واقع برخی از ژنها فرد را نسبت به پیشرفت این عارضه مستعدتر و شرایط را حساستر میکنند.
۲) آسیبهای سر
آسیبهای رخ داده برای ناحیه سر بهسبب تصادفات رانندگی ویا موارد دیگر ممکن است ریسک ابتلا به صرع را افزایش دهند.
۳) عارضههای مغزی
بیماریهایی که موجب آسیب به بافت عصبی مغز میشوند، بطور مثال سکتههای مغزی، ممکن است سبب ایجاد صرع گردند. سکتههای مغزی یکی از عوامل مهم در ابتلای بالغین بالای ۳۵ سال به بیماری صرع میباشد.
۴) بیماریهای عفونی
این نوع از بیماریها از جمله مننژیت، ایدز و سایر عفونتهای ویروسی (انسفالیتها) قادر به ایجاد نشانههای صرع هستند.
۵) آسیبهای مادرزادی
پیش از تولد، جنین انسان نسبت به آسیبهای مغزی بسیار حساس بوده و عوامل معتددی مانند عفونتهای مادر، تغذیه ضعیف ویا کمبود اکسیژن ممکن است عاملی برای ایجاد آسیبهای سیستم عصبی مرکزی باشند. این موارد نیز پتانسیل ایجاد صرع را دارا میباشند.
فاکتورهای خطر
موارد بسیاری موجب افزایش ریسک ابتلا به صرع میگردند. در این جا به برخی از این موارد اشاره میکنیم:
۱) بیماریهای تکوینی
صرع در برخی موارد ممکن است مرتبط با تعدادی از بیماریهای تکوینی باشد. این موارد شامل عارضههایی چون اوتیسم و نوروفیبروماتوسیس میباشند.
۲) سن
شروع صرع بطور عمومی در دوران کودکی و بالای ۶۰ سال میباشد. با این حال این بیماری ممکن است در هر سنی بروز نماید.
۳) سابقه خانوادگی
اگر در خانواده خود فردی مبتلا به صرع دارید، شما نیز ممکن است در خطر تکوین بیماریهای تشنجی باشید.
۴) زوال عقل
این عامل نیز ممکن است شانس ابتلا به صرع را افزایش دهد.
۵) تشنج در دوران کودکی
تبهای شدید در دوران کودکی در برخی موارد ممکن است سبب ایجاد حملات تشنجی گردد. کودکانی که به سبب تب بالا دچار تشنج شدهاند به طور عمده نشانههای صرع را بروز نخواهند داد. با این حال این عامل به همراه سایر مشکلات در سیستم عصبی ویا سابقه خانوادگی ممکن است شانس تکوین این بیماری را در آنها افزایش دهد.
عوارض صرع
وقوع حملات تشنجی در برخی از مواقع میتواند خطر جانی برای خود فرد و اطرافیان وی ایجاد نماید. این خطرات شامل موارد زیر خواهند بود:
۱) خطر زمینخوردن
زمین خوردن حین حملات صرعی ممکن است سبب شکستگیهای استخوانی ویا آسیب به سیستم عصبی گردد.
۲) خطر خفگی
در صورت وقوع حملات صرعی هنگام شنا ممکن است آب وارد مجاری تنفسی شده و سبب خفگی گردد. در واقع افرادی با بیماری صرع ۱۵ تا ۱۹ برابر سایرین خطر خفگی در آب را تجربه میکنند.
۳) خطر تصادفات رانندگی
از دست دادن کنترل توسط شخص موجب افزایش ریسک تصادفات رانندگی در اشخاص مبتلا به صرع میگردد.
۴) خطرات بارداری
وقوع حملات صرعی در زمان بارداری خطری مضاعف برای مادر و فرزند وی ایجاد خواهد کرد. با این وجود بسیاری از داروهای جلوگیری از صرع نیز ریسک ناهنجاریهای مادرزادی را افزایش میدهند. لذا در صورتی که مبتلا به صرع بوده و قصد بارداری دارید، اقدام به دریافت مشاوره از پزشکان خود نمائید.
اغلب مادران مبتلا به صرع، پس از بارداری میتوانند فرزندانی سالم به دنیا آورند. با اینحال بررسیهای حین بارداری برای این افراد الزامی خواهد بود.
۵) مشکلات سلامت روان
افرادی مبتلا به صرع شانس بیشتری برای تجربه مشکلات روانشناختی از جمله افسردگی، عصبانیت و خودکشی نشان میدهند. این عوارض به دلیل مشکلاتیست که بیماری اصلی برای آنان ایجاد کرده است.
موارد زیر جزو عوارض نادر اما خطرناک صرع محسوب میگردند:
۶) Status epilepticus
این شرایط زمانی که حملات تشنجی برای بیش از ۵ دقیقه به طور میانجامد به وقوع پیوسته و با از دست رفتن کامل هوشیاری فرد و آسیبهای دائمی مغز همراه خواهد بود.
۷) مرگ ناگهانی در هنگام حمله صرع (SUDEP)
افراد مبتلا به صرع احتمال بسیار کمی برای مرگ ناگهانی در حین حمله نشان میدهند. با این حال علت این موضوع ناشناخته بوده اما تحقیقات پژوهشگران علت مرگ در این شرایط را نارساییهای قلبی و تنفسی بیان میکند.
تشخیص صرع
برای تشخیص این عارضه خطرناک، پزشکان به بررسی تاریخچه بیماری، نشانهها و علائم میپردازند.
۱) معاینه نورولوژیک
در این دسته از معاینات، پزشک معالج به ارزیابی رفتار، تواناییهای حرکتی، عملکرد مغزی و موارد دیگر پرداخته و پس از آن قادر به تشخیص بیماری و نوع آن خواهد بود.
۲) آزمایش خون
همچنین پزشک ممکن است به منظور بررسی نشانههای عفونت و سایر عوامل ژنتیکی درخواست انجام آزمایش خون را از بیمار خود بکند.
۳) تصویربرداری
برای تشخیص صرع میتوان از روشهای تصویربرداری نیز بهره برد. از جمله این روشها میتوان به موارد زیر اشاره کرد:
- EEG یا Electroencephalogrphy به منظور بررسی فعالیت مغزی
- CT Scan یا Computerized tomography
- MRI یا Magnetic resonance imaging
- fMRI یا Functional MRI
- PET یا Positron emission tomography
- SPECT یا Single-photon emission computerized tomography
۴) معاینات اعصاب و روان
در این دسته از معاینات تواناییهای تفکر، حافظه و سخن گفتن را در شما مورد ارزیابی قرار گرفته و نتایج آن سبب مشخص شدن نقاط تحت تأثیر در مغز میگردد.
درمان صرع
برای درمان صرع، در ابتدا پزشکان با استفاده از درمانهای دارویی سعی در بهبود وضعیت بیمار خواهند داشت. با اینحال در صورت عدم پاسخ مناسب به روش درمان دارویی ممکن است اعمال جراحی و سایر روشها نیز مورد استفاده قرار گیرند.
بسیاری از افراد مبتلا به صرع پس از تکمیل دوره درمان به وسیله داروهای ضد تشنج ممکن است دیگر آن را تجربه ننمایند. سایر افراد نیز با کاهشی محسوس در شدت و فرکانس حملات مواجه میگردند. زمان توقف مصرف دارو نیز لازم است تا به وسیله پزشک معالج تعیین گردد.
یافتن دوز مناسب دارو کاری بسیار دشوار بوده و باید بر اساس نوع حملات، شدت آنها و شرایط فیزیولوژیک بیمار تعیین گردد.
در اغلب موارد پزشکان به ارائه تک دارویی با دوز پایین به منظور بررسی اثرات و پاسخ بیمار بسنده کرده و در ادامه روند درمانی دوز دارو را تا زمان بهبود نشانههای بیماری افزایش خواهند داد. اصلیترین عوارض جانبی داروهای ضد تشنج شامل موارد زیر خواهد بود:
۱) خستگی
۲) سرگیجه
۳) افزایش وزن
۴) کاهش توده استخوانی
۵) خارشهای پوستی
۶) کاهش هماهنگی میان اعضا
۷) مشکلات تکلم
۸) مشکلات حافظه و تفکر
عوارض جانبی شدیدتر (اما نادرتر) این داروها شامل موارد زیر است:
۹) افسردگی
۱۰) فکر به خودکشش
۱۱) خارشهای شدید
۱۲) التهاب برخی از ارگانها از جمله کبد
برای ایجاد بهترین اثر درمانهای ضد تشنج موارد زیر را رعایت نمایید:
۱) مصرف داروها در زمان تعیین شده
۲) اطلاعرسانی به پزشک معالج هنگام تغییر برند دارو ویا استفاده از سایر نسخههای تجویزی
۳) هیچوقت داروی خود را پیش از اطلاع به پزشک خود قطع نکنید
۴) پزشک خود را هنگام افزایش حس افسردگی ویا سایر موارد مطلع سازید
۵) در صورتی که میگرن دارید، این موضوع را حتما با پزشک خود در میان بگذارید. پزشکان میتوانند از داروهایی که حملات صرع و میگرنی را بهبود میبخشند به صورت همزمان استفاده نمایند
حداقل ۵۰ درصد از افرادی که تحت درمان با داروهای ضد تشنج قرار میگیرند بطور کامل بهبود خواهند یافت. با این حال در صورتی که درمان دارویی اثرات مطلوبی به دنبال نداشته باشد، ممکن است پزشکان از اعمال جراحی برای درمان صرع استفاده کنند.
جراحی
جراحی صرع
این اعمال برای درمان مواردی از صرع که مرتبط با نواحی مشخصی از مغز میباشند مورد استفاده قرار میگیرد. این نواحی باید خارج از بخشهای عملکردی حیاتی مغز باشند. از جمله نواحی حیاتی میتوان به بخشهای تکلم در مغز اشاره نمود.
در صورت قرارگیری مرکز زایای صرع در نواحی حساس مغز مانند بخش کنترل کننده حرکات، جراحی به صورت هوشیار صورت گرفته و پزشکان به مانیتورینگ درجای بیمار و بررسی علائم حیاتی وی خواهند پرداخت.
در صورتی که مرکز زایای حملات صرعی در ناحیهای از مغز که قابلیت برش و حذف ندارد، واقع شده باشد، پزشکان به سایر روشهای جراحی متکی میشوند. از جمله این متدها ایجاد برش در نواحی خاصی از مغز میباشد. این عمل موجب کاهش ارتباطات مغزی و کاهش گسترش ایمپالسهای تشنجی حین حملات میگردد.
گرچه ممکن است بسیاری از افراد، استفاده از داروها را پس از انجام اعمال جراحی نیز ادامه دهند؛ با اینحال دوز مورد نیاز و همچنین تعداد داروها با کاهشی چشمگیر همراه خواهد بود. در مواردی بسیار نادر، جراحی صرع ممکن است با عوارضی چون تغییر در تواناییهای شناختی همراه گردد.
سایر روشهای درمانی
تحریک عصب واگ
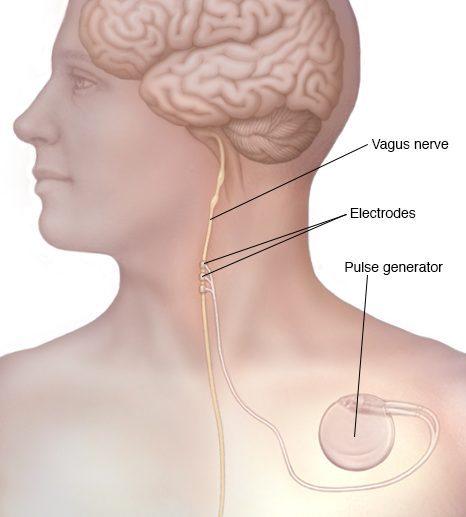
در این روش پزشکان دیوایسی با نام «تحریککننده عصب واگ» را در زیر پوست ناحیه سینه قرار میدهند. این دستگاه مشابه با ضربانساز قلب میباشد. سیمهای این دستگاه به عصب واگ واقع در ناحیه گردن متصل میگردد.
این دستگاه با ارسال ایمپالسهای الکتریکی به کمک نیروی باتری، سبب کاهش حملات صرع به میزان ۲۰ تا ۴۰ درصد میگردد. علت این موضوع در حال حاضر ناشناخته است.
عوارض جانبی روش تحریک عصب واگ شامل درد سینه، صدای خشن، تنگی تنفس و سرفههای مکرر خواهند بود.
رژیم کتوژنتیک
در برخی از کودکان مبتلا به صرع با رعایت رژیم غذایی غنی از چربی و بدون کربوهیدرات میتوان علائم بیماری را بهبود بخشید. در این روش بدن چربیها را به جای کربوهیدراتها شکسته و تولید انرژی میکند. پس از رعایت چند ساله رژیم غذایی میتوان رعایت تغذیهای را کنار گذاشت.
عوارض استفاده از رژیم غذایی کتوژنیک شامل مواردی چون دهیدراتاسیون، یبوست و کاهش رشد به علت نقص در مواد مغذی رسیده به بدن است.
درمانهای بالقوهی آینده؛ تحریک عمیق مغز
محققین درحال مطالعهی بر روی روشهای درمانی بالقوه بیماری صرع هستند. در متد تحریک عمیق مغز، جراحان با قرار دادن الکترودهایی در نواحی خاصی از مغز و ایجاد ایمپالس عصبی توسط دیوایسی که در ناحیه سینه قرار داده شده است، موجب کاهش حملات تشنجی میگردند.
همچنین دستگاههای ضربانساز مانندی که موجب تخفیف نشانههای صرع میگردند نیز در دست توسعه هستند.
محققین در جدیدترین پژوهشهای خود به مطالعه روشهای رادیودرمانی برای درمان صرع پرداختهاند. در این پروسه نواحی خاصی از سیستمعصبی مغز که موجب ایجاد حملات صرعی میگردند، تحت تابش پرتوها قرار گرفته و نابود میگردد.