عدو رگ کرونری از سینوسهای آئورت در قسمت ابتدائی آئورت صعودی جدا شده و عضلات و بافت قلبی را خونرسانی میکنند. این عروق در بافت پیوندی زیر اپیکارد و در طول شیارهای کرونری با شاخههای مارژینال و بینبطنی، قلب را دور زده و به رأس آن ختم میشوند.
تخلیه وریدی از سطح قلب نیز عموماً به سینوس کرونری منتهی میشود. این ساختار وریدی بزرگ پشت قلب، بین دهلیز و بطن چپ، در شیار کرونری قرار دارد. این سینوس از طریق مجرایی بین محل ورود ورید اجوف تحتانی و سوراخ دهلیزیبطنی راست (right atrioventricular orifice) به دهلیز راست تخلیه میشود.
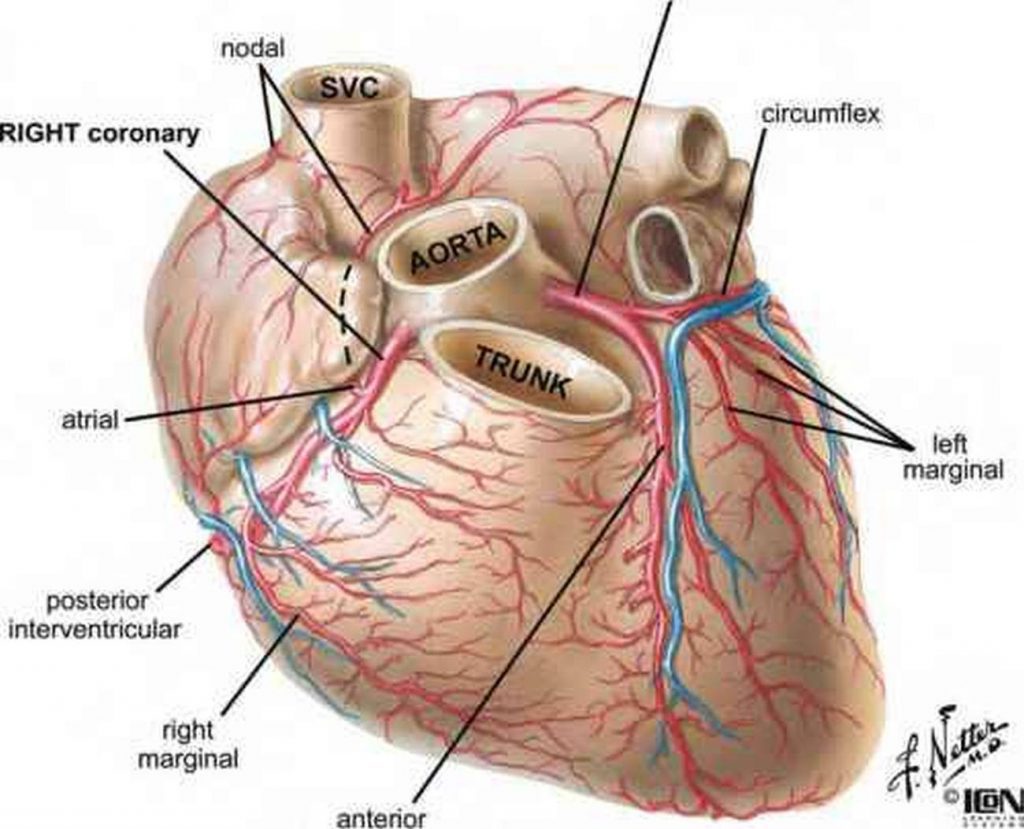
شریان کرونری راست
شریان کرونری راست از سینوس آئورتی راست {قدامی} در آئورت صعودی منشأ میگیرد. سپس به سمت قدام آمده و بین دهلیز و بطن راست در طول شیار کرونری به سمت پائین نزول میکند. با رسیدن به حاشیهی تحتانی قلب، شریان کرونری راست به سمت خلف رفته و شیار را روی سطح دیافراگمی و قاعدهی قلب پی میگیرد. در طی این مسیر چندین شاخه از تنهی اصلی این شریان جدا خواهد شد.
- ابتداءً شاخهای دهلیزی در ناودان بین کوشگ راست و آئورت صعودی طی مسیر میکند و از آن انشعابی به نام شاخهی گره سینوسی-دهلیزی { در ۳۵% افراد از شریان کرونری چپ جدا میشود} ایجاد میشود. این شاخه از خلف ورید اجوف فوقانی دور زده و به گره سینوسی-دهلیزی خونرسانی میکند. بدیهی است که انسداد این شریان عمل ضربانسازی گره SA را با مشکل مواجه کرده و بیمار را نیازمند استفاده از ضربانساز مصنوعی خواهد نمود.
- شاخهی مارژینال راست با نزدیک شدن شریان کرونری راست به حاشیهی تحتانی قلب بهوجود میآید و همین مرز را تا رأس قلب ادامه خواهد داد.
- شریان کرونری راست شاخهی اصلی خود را در سطح دیافراگمی یا قاعدهی قلب ایجاد میکند. این انشعاب شاخهی بینبطنی خلفی است که در شیار بینبطنی خلفی قرار دارد.
- همچنین قبل از ایجاد شاخهی بین بطنی خلفی شاخهی کوچکی برای گره دهلیزیبطنی (AV) جدا میشود {در ۱۰% افراد از شریان کرونری چپ جدا میشود}. انسداد این شریانهای مسئول خونرسانی به سیستم هدایتی، شایعترین علت آریتمی ناشی از بلوک شاخهای است.
نواحی خونرسانیشده توسط شریان کرونری راست:
دهلیز و بطن راست، گره SA و AV، سپتوم بیندهلیزی، قسمتی از دهلیز چپ، یکسوم خلفیتحتانی سپتوم بینبطنی و قسمتی از خلف بطن چپ.
شریان کرونری چپ
شریان کرونری چپ از سینوس آئورتی چپ {left posterior} در آئورت صعودی منشأ میگیرد. این شریان قبل از قرار گرفتن در شیار کرونری از بین تنهی ریوی و کوشگ چپ عبور میکند. تقسیم شریان کرونری چپ به دو شاخهی نهایی خود، یعنی شریان بینبطنی قدامی و سیرکومفلکس، در پشت تنهی ریوی انجام میشود.
شریان بینبطنی قدامی (شریان نزولی قدامی چپ LAD) در سمت چپ تنهی ریوی پائین آمده و به صورت مایل در شیار بینبطنی قدامی به رأس قلب میرسد. در همین حین امکان دارد یک یا دو شاخهی بزرگ دایاگونال، به صورت دایاگونال (مورب)، در سطح قدامی بطن چپ پائین بیایند.
شاخهی سیرکومفلکس در سمت چپ و در طول شیار کرونری قاعدهی قلب طی مسیر میکند و معمولاً قبل از رسیدن به شیار بینبطنی خلفی به پایان میرسد. انشعابی بزرگ به نام شریان مارژینال چپ از این شاخه جدا شده و از حاشیهی منفرجهی قلب به مسیر خود ادامه میدهد.
نواحی خونرسانیشده توسط شریان کرونری چپ:
بیشتر دهلیز و بطن چپ و قسمت اعظم سپتوم بینبطنی که شامل دستهی هدایتی دهلیزیبطنی و شاخههای آن نیز میشود.
تنوعها در الگوی توزیع شریانهای کرونری
چندین مورد تفاوت در الگوی پایهای توزیع شریانهای کرونری در قلب افراد مختلف وجود دارد که به عمدهترین آنها اشاره میکنیم:
- الگوی توزیع شریانی که تا اینجا بحث شده معمولترین الگو است و راست غالب نامیده میشود(در ۹۰% افراد)؛ به این معنا که شریان بینبطنی خلفی از شریان کرونری راست جدا میشود و بنابراین خونرسانی قسمت اعظم دیوارهی خلفی بطن چپ با شریان کرونری راست است. شاخهی سیرکومفلکس از شریان کرونری چپ هم نسبتاً کوچک میباشد.
- برخلاف الگوی قبلی، در قلبی با شریان کرونری چپ غالب، شاخهی بینبطنی خلفی از شاخهی سیرکومفلکسی جدا میشود که این با برخلاف قبل، بزرگ میباشد و خونرسانی قسمت اعظم دیوارهی خلفی بطن چپ با آن است (در ۱۰% افراد).
- نکتهی دیگر در تنوع خونرسانی کرونری مربوط به گرههای SA و AV است. در اکثر موارد خونرسانی این ساختارها توسط شریان کرونری راست انجام میشود ولی با این حال، شاخهی سیرکومفلکس از شریان کرونری چپ هم میتواند گاهاً شاخههایی به این ساختارها بدهد.
وریدهای قلبی
در اکثر نقاط بدن وریدها همنام شریانها هستند ولی در قلب متفاوت است. همانطور که قبلاً اشاره شد بیشتر خون رویدی قلب به سینوس کرونری تخلیه میشود و این سینوس از چهار ورید خون دریافت میکند؛ وریدهای قلبی بزرگ، میانی، کوچک و خلفی. حال به توضیح این وریدها میپردازیم.
- ورید قلبی بزرگ (بینبطنی قدامی). این ورید از رأس قلب شروع شده و همجوار با شریان بینبطنی قدامی در شیار بینبطنی قدامی به سمت بالا میرود. با رسیدن به شیار کرونری این ورید به چپ چرخیده و سطح قاعدهای قلب میرسد. در این نقطه در ارتباط با شریان سیرکومفلکس از کرونر چپ، در شیار کرونری به راه خود ادامه میدهد تا در انتها بزرگتر شده و سینوس کرونری را بسازد که آن هم متعاقباً به دهلیز راست تخلیه خواهد شد.
- ورید قلبی میانی (بینبطنی خلفی). از رأس قلب شروع شده و در طول شیار بینبطنی خلفی و سپس در مقابل شیار کرونری بالا میرود. در طول مسیر هم با شریان بینبطنی خلفی مجاور است.
- ورید قلبی کوچک. قسمت قدامی و پائینی شیار کرونری بطن دهلیز و بطن چپ، محل شروع این ورید است. این ورید به سطح قاعدهای قلب رفته و به سینوس کرونری میپیوندد. در طول مسیر شریان کرونری راست را همراهی میکند و اگر ورید مارژینال راست مستقیماً به دهلیز راست تخلیه نشود، به این ورید میریزد.
- ورید قلبی خلفی. محل قرارگیری این ورید سطح خلفی بطن چپ و درست در سمت چپ ورید قلبی میانی است. هم امکان دارد این ورید مستقیماً به سینوس کرونری بپیوندد و هم امکان دارد اول به ورید قلبی بزرگ بریزد.
دیگر وریدهای قلبی. دو گروه دیگر از وریدها قلبی نیز در تخلیهی خون از سطح قلب میتوانند دخیل باشند:
- وریدهایی قدامی بطن راست (وریدهای قلبی قدامی). این وریدها با عبور از شیار کرونری مستقیماً به دهلیز راست میروند. ورید مارژینال چپ هم در صورت عدم ورود به ورید قلبی کوچک جزو همین گروه است.
- گروهی از کوچکترین وریدهای قلبی (venae cordis minimae or veins of Thebesius) که مستقیماً به حفرات قلبی میریزند و شمار آنها به ترتیب از دهلیز و بطن راست تا دهلیز و بطن چپ کمتر میشود.
تخلیهی لنفاوی
عروق لنفاوی قلب از مسیر شریانهای کرونری پیروی کرده و معمولاً به دو محل تخلیه میشوند:
- عقدههای براکیوسفالیک در سمت قدام ورید براکیوسفالیک
- عقدههای تراکئوبرونشیال در انتهای تحتانی نای
سیستم هدایتی قلب
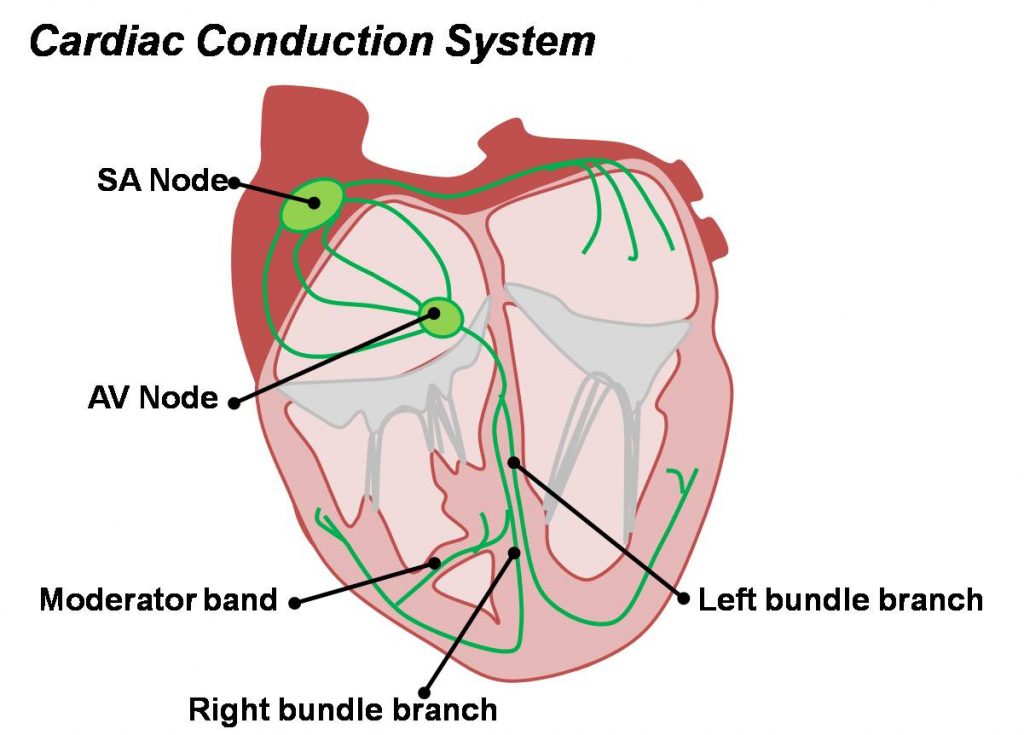
عضلات قلب توانایی انقباض خودبهخودی را دارند و شروع و هماهنگی این انقباضهای خودکار مرهون وجود سیستم هدایتی قلب است. گرهها و شبکهی تخصصیافتهای از سلولهای ویژهی عضله قلبی که میتوان در چهار جزء تقسیم کرد:
- گره سینوسی-دهلیزی (SA)
- گره دهلیزی-بطنی (AV)
- دستهی دهلیزیبطنی با شاخههای راست و چپش
- شبکهی زیراندوکاردی از سلولهای هدایتی (فیبرهای پورکنژ)
محاط شدن فیبرهای این شبکه با بافت پیوندی از تحریک نابهجای دیگر بخشهای عضلهی قلبی جلوگیری میکند. علاوه بر این سرعت هدایت در این سیستم بهدلیل وجود تعداد بیشتری از پیوستگاههای سوراخدار ؟؟؟ (gap junction) بالاست.
این سیستم میتواند تحت تأثیر بیماری شریان کرونری قرار گیرد. اگر به هر علتی خونرسانی به آن با اختلال مواجه شود، دیسریتمی کارایی انقباضات قلب را کاهش میدهد و این امر تا نارسایی قلب و مرگ جای پیشرفت دارد.
گره سینوسی-دهلیزی
این تجمع سلولی که عمل ضربانسازی را برای قلب انجام میدهد در انتهایی فوقانی ستیغ انتهایی (crista terminalis) {قسمت فوقانی شیار انتهایی} و سمت راست مجرای ورید اجوف فوقانی به دهلیز راست قرار دارد.
گره دهلیزیبطنی
موج تحریکی از گره سینوسی-دهلیزی به گره دهلیزیبطنی میرسد که نزدیک مجرای سینوس کرونری و محل اتصال لت سپتال دریچهی تریکوسپید و داخل سپتوم دهلیزیبطنی واقع شده است. وجود این گره برای هدایت تحریک به بطنها و همچنین تأخیر حیاتی (۰.۱۱ ثانیه) به منظور انقباض دهلیزها قبل از بطنها ضروریست.
دستهی دهلیزیبطنی
ادامهی گره دهلیزیبطنی به دستهی دهلیزیبطنی (دستهی هیس) ختم میشود که قبل از تقسیم شدن به دو شاخهی چپ و راست، از پشت لت سپتال دریچهی تریکوسپید رد شده و در لبهی تحتانی بخش غشایی سپتوم بینبطنی قرار میگیرد.
شاخهی راست در طرف راست سپتوم بینبطنی تا رأس بطن راست به مسیر خود ادامه میدهد. این شاخه سپس برای رسیدن به قاعدهی عضلهی پاپیلاری قدامی وارد ترابکولای سپتومارژینال میشود. اینجا جایی است که شاخهی برای قرار گرفتن در امتداد جزء نهایی سیستم هدایتی، یعنی شبکهی زیراندوکاردی (فیبرهای پورکنژ)، تقسیم میگردد.
شاخهی چپ از سمت چپ بخش عضلانی سپتوم بینبطنی پائین میآید تا به رأس بطن چپ برسد. درست مثل شاخهی راست انتهای این شاخه هم به فیبرهای پورکنژ ختم میشود. این شبکهی تخصصیافته از سلولها تحریک را در سراسر بطنها پخش خواهد کرد.
عصبدهی قلب
بخش اتونومیک عصب محیطی مستقیماً مسئول تنظیم امور زیر در قلب است:
- ضربان قلب
- نیروی هر انقباض
- برونده قلبی
اعصاب سمپاتیک و پاراسمپاتیک با هم در اطراف قلب شبکهی قلبی را میسازند. این شبکه قسمتهای سطحی و عمقی دارد. بخش سطحی آن در قسمت تحتانی قوس آئورت و بین آن و تنهی ریوی شکل میگیرد. بخش عمقی شبکهی قلبی بین قوس آئورت و محل دو شاخه شدن نای است.
از این شبکه الیاف سمپاتیکی و پاراسمپاتیکی با هم به بافت گرهی و دیگر اجزای سیستم هدایتی، عروق کرونری و عضلات دهلیزی و بطنی میروند و میتواند هم بر ضربان قلب و هم بر قدرت انقباضی آن تأثیر بگذارند.
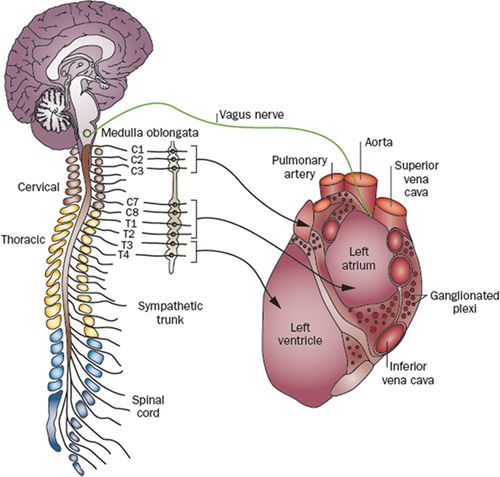
عصبدهی پاراسمپاتیک
تحریک اعصاب پاراسمپاتیک قلب به موارد زیر منجر میشود:
- کاهش ضربان قلب
- کاهش قدرت انقباضی قلب
- انقباض عروق کرونری
اعصاب پاراسمپاتیک قلب منحصراً از عصب واگ چپ و راست تأمین میشود. این اعصاب پس از عبور از شبکهی قلبی با عقدههایی که در این شبکه یا روی دیوارهی شریانها قرار دارند سیناپس میدهند. اعصاب پاراسمپاتیک بیشتر اطراف گرهها و سیستم هدایتی قلب پخش شدهاند و اکثراً روی ضربان قلب اثر میگذارند. تحریک عصب واگ اثری چنان قدرتمند میتواند روی ضربان قلب داشته باشد که آن را به صفر برساند، ولی این شرایط موقتی است و گریز بطنی دوباره ضربانها را به راه میاندازد.
عصبدهی سمپاتیک
تحریک اعصاب سمپاتیک قلب به موارد زیر منجر میشود:
- افزایش ضربان قلب
- افزایش قدرت انقباضی قلب
اعصاب سمپاتیک قلب از تنهی سمپاتیک تأمین میشود. به همین منظور الیاف پیشگانگلیونی از چهار یا پنچ قطعهی فوقانی طناب نخاعی سینهای وارد تنهی سمپاتیک میشوند. سپس در گانگلیونهای گردنی و فوقانی سینهای سیناپس داده و الیاف پسگانگلیونی به صورت دوطرفه وارد شبکهی قلبی میشوند.
آورانهای احشایی
آورانهای احشایی هم که پیامهای قلب را به سیستم عصبی مرکزی مخابره میکنند، جزوی از شبکهی قلبی محسوب میشوند. مسیر برگشت این آورانها هم از واگ و هم از تنهی سمپاتیکی است.
آورانهای احشایی که همراه با واگ حرکت میکنند، تغییرات فشار خون و مواد شیمیایی درون آن را مخابره میکنند؛ بنابراین عمدتاً به رفلکسهای قلبی مربوط میشوند
آورانهای احشایی همراه با اعصاب سمپاتیک به چهار یا پنج قطعهی نخاعی سینهای فوقانی برمیگردند و اگر وارد قطعات گردنی نخاعی هم شوند، به قطعات سینهای نزول میکنند. این آورانها پیامهای درد را در سطح سلولی مثلاً در اثر آسیب سلولی بخاطر ایسکمی تشخیص داده و به سیستم عصبی مرکزی منتقل میکنند. این درد “راجعه” خواهنده میشود؛ چون به مناطق پوستی که با همان قطعههای نخاعی عصبدهی میشوند برمیگردد. علت درد بازویی که هنگام حملهی قلبی ممکن است تجربه شود نیز همین است.
تنهی ریوی
تنهی ریوی در صفحهای مشترک با آئورت صعودی توسط لایهی احشایی پریکارد سروزی پوشیده میشود. این تنه از conus arteriosus در محل باز شدنش در بطن راست کمی قدام محل خروج آئورت از قلب خارج شده و به خلف و چپ میرود؛ بنابراین از قدام آئورت به سمت چپ آن خواهد رفت.
تقریبا در محل دیسک بینمهرههای بین T5 و T6، در مقابل حاشیهی چپ استرنوم و پشت غضروف دندهای سوم، تنهی ریوی به دو شریان تقسیم میشود:
- شریان ریوی راست که از سمت راست و خلف و آئورت صعودی و روید اجوف فوقانی وارد ریهی راست میشود.
- شریان ریوی چپ که از زیر قوس آئورت و مقابل آئورت نزولی وارد ریهی چپ میشوند.
آئورت صعودی
محل خروج آئورت صعودی از سوراخ آئورتیک بطن چپ در قاعدهی آن میباشد که با لبهی پائینی غضروف دندهای سوم در نیمهی چپ خلفی استرنوم همسطح میباشد. با حرکت رو به بالا، کمی به سمت جلو و راست، آئورت به سطح غضروف دندهای دوم از سمت راست میرود. از این جا به بعد آئورت وارد مدیاستینوم فوقانی شده و به آن قوس آئورت گفته میشود.
بلافاصله در محل خروج آئورت از بطن چپ، سه برآمدگی کوچک در مقابل لتهای دریچهی آئورتیک وجود دارد که به آنها سینوسهای آئورتی خلفی، راست و چپ میگویند. به همین ترتیب عروق کرونری راست و چپ از سینوسهای آئورتی راست و چپ منشأ میگیرند.
سایر عروق
نیمهی تحتانی ورید اجوف فوقانی درون کیسهی پریکاردی قرار گرفته است. این ورید در سطح غضروف دندهای دوم وارد پریکارد فیبروزی شده و همسطح با غضروف دندهای سوم به دهلیز راست میپیوندد. قسمت درون کیسهی پریکاردی به جز ناحیهی کوچکی در پشت آن با پریکارد سروزی پوشیده میشود.
ورید اجوف تحتانی پس از عبور از دیافراگم، تقریباً همسطح با مهرهی T8 وارد پریکارد فیبروزی میشود. قسمت کوچکی از آن قبل از ورود به دهلیز راست درون کیسهی پریکاردی قرار میگیرد. به جز ناحیهی کوچکی در پشت، این قسمت با پریکارد سروزی پوشیده شده است.
همچنین قطعهی کوچکی از هر ورید ریوی در کیسهی پریکاردی قرار میگیرد. این وریدها که معمولاً از هر ریه دو تا هستند، پس از پشت سر گذاشتن پریکارد فیبروزی به منطقهی فوقانی از دهلیز چپ در سطح خلفی آن وارد میشوند. به جز قسمتی از سطح خلفی این وریدها با پریکارد سروزی پوشیده شده. علاوه بر این، سینوس مایل پریکاردی بین وریدهای ریوی راست و چپ درون کیسهی پریکاردی قرار گرفته است.
ملاحظات بالینی
اصطلاحات بالینی برای شریانهای کرونری:
در بالین، پزشکان از واژههای جایگزینی برای عروق کرونر استفاده میکنند.
- شریان کرونری چپ کوتاه با نام تنهی اصلی سمت چپ
- شریان بینبطنی قدامی با نام شریان نزولی قدامی چپ (LAD)
- شریان بینبطنی خلفی یا شریان نزولی خلفی (PDA)
بیشترین عامل حملهی قلبی، انسداد یکی از شریانهای کرونری اصلی است. علت معمول آن آترواسکلروز یا تصلب شرائین میباشد. اندازه و محل انسداد، کامل یا ناقص بودن آن و وجود عروق جانبی بر شدت حملهی قلبی اثر دارند و بر این اساس ۳ اتفاق ممکن است رخ دهد:
- دژنراسیون کلی و فیبروز در طول چند سال بر اثر باریک شدن تدریجی شریانها کرونر
- آنژین صدری که هنگام فشار وارد آوردن بر بدن موجب درد میشود ولی با استراحت رفع خواهد شد.
- آنفارکتوس میوکارد (MI) که با کاهش یا توقف ناگهانی جریان خون باعث نکروز بافت قلبی میشود. این مورد اولین عامل مرگ و میر در کشورهای صنعتی است.
درمان بیماری شریان کرونری معمولاً با استفاده از کاتترازیسیون (آنژیوپلاستی) و استنتگذاری انجام میشود ولی عمل جراحی بایپس کرونری هم شایع است؛ در این روش با استفاده از گرافتهایی از قطعات وریدی، مثلاً از ورید سافن بزرگ، محل انسداد شریانهای کرونری دور زده میشود.
نشانهی معمول حملهی قلبی احساس فشار شدید در قفسهی سینه است که میتواند تا ۲۰ دقیقه به طول بیانجامد. برخی از بیماران با عبارت “نشستن فیل روی قفسهی سینه” این فشار را توصیف میکنند.
تعریق و درد در قفسهی سینه هم از نشانههای کلاسیک حملهی قلبی اند. معمولاً فردی که دچار حملهی قبی شده مشت گرهکردهاش را روی سینهاش قرار میگردد (Levine sign). این درد میتواند به بازوها هم گسترش یابد. چون بیشتر عروق کرونر چپ در حملهی قلبی دخیل اند، درد بازوی چپ شایعتر است.
نواقص قلبی (َشانت چپ به راست)
- ASD
- VSD
- PDA (persistent ductus arteriosus)
سپتوم بینبطنی به صورت مایل واقع شده است؛ به طوری که یک سطح از آن رو به جلو و راست و سطح دیگر رو به عقب و چپ است. موقعیت این سپتوم روی قلب با ناودانهای بین بطنی قدامی و خلفی مشخص میشود.
هدایت تحریک از گره SA به AV سریعتر از هدایت میوکاردی است و این مشاهده پیشنهاد میکند که باید مسیرهایی بین این دو گره وجود داشته باشد. سه مسیر بینگرهی قدامی، میانی و خلفی به این منظور پیشنهاد شده است که ترکیبی از فیبرهای پورکنژ و سلولهای عادی عضلهی قلبی هستند. با این حال برخی از محققان تخصصی بودن این مسیرها را رد میکنند و باور دارند که علت بالاتر بودن سرعت در این مکانها دستهبندی و ترتیب بهتر سلولهای عادی عضلات دهلیزی است.
محل سمع صداهای قلبی
- دریچهی تریکوسپید: نیمهی راست انتهای تحتانی تنهی استرنوم
- دریچهی میترال: رأس قلب در فضای بیندندهای پنجم با فاصلهی ۹ سانتیمتری از خط وسط
- دریچهی ریوی: انتهای داخلی فضای بیندندهای دوم چپ
- دریچهی آئورتی: انتهای داخلی فضای بیندندهای دوم راست
