تومور ستونفقرات، تودهای است که در داخل کانال ستونفقرات یا مابین استخوانهای آن ایجاد شده و رشد میکند. این توده میتواند سرطانی یا غیرسرطانی باشد. تومورهایی که استخوانهای ستونفقرات (مهرهها) را درگیر میکنند، تحت عنوان تومورهای مهرهای شناخته شده و تومورهایی که در داخل خود نخاع ایجاد میشوند، تومورهای نخاعی نامیده میشوند. تومورهایی که نخاع را درگیر میکنند، به دو نوع اصلی تقسیم میشوند:
- تومورهای اینترامدولاری۱: این نوع تومورها از سلولهای داخل خود نخاع از جمله آستروسیتوماها یا اپاندیموماها ایجاد میشوند.
- تومورهای اکسترامدولاری۲: این دسته از تومورها از شبکهی سلولی حمایت کنندهی اطراف نخاع ایجاد میشوند. اگرچه این نوع تومورها از خود نخاع ایجاد نمیشوند؛ اما با اعمال فشار بر روی نخاع و ایجاد سایر مشکلات، عملکرد نخاع را تحت تأثیر قرار میدهند. از جمله تومورهای اکسترامدولاریِ درگیرکنندهی نخاع مننژیوما، نوروفیبروما و شوانوما را میتوان نام برد.
تومورهای سایر بخشهای بدن ممکن است مهرهها، شبکهی حمایتکنندهی اطراف نخاع یا در موارد نادر خود نخاع را در اثر متاستاز درگیر کنند. تومور یا هر نوع توده در ستون فقرات میتواند به درد، مشکلات نورولوژیکی و گاهی فلجشدگی منجر شود. تومور ستون فقرات چه در حالت سرطانی و چه در حالت غیرسرطانی ممکن است موجب نوعی ناتوانیِ دائمی در فرد شده یا زندگی فرد را به مخاطره بیاندازد. درمان این نوع تومورها شامل جراحی، رادیوتراپی، شیمیدرمانی یا تجویز دارو میباشد.
تومورهای اینترامدولاری، تودههای خوشخیم یا بدخیمی هستند که از سلولهای حمایتکنندهی داخلنخاعی (سلولهای گلیا) ایجاد میشوند.
نشانهها
بر اساس موقعیت، نوع تومور ستونفقرات و بهخصوص رشد تومور و درگیر شدن نخاع، اعصاب محیطی یا عروق خونی، نشانهها و علائم متفاوتی ممکن است در فرد بروز کند. از جمله نشانههای تومورهای درگیرکنندهی نخاع، موارد زیر را میتوان نام برد:
- درد پشت: این درد گاهی از پشت به سایر بخشهای بدن نیز ساطع میشود.
- بیحس شدن: بهخصوص در پاها و بازوها
- دشواری در راهرفتن: این امر گاهی موجب زمین خوردن فرد میشود.
- کاهش حساسیت به درد، گرما و سرما
- فقدان عملکرد روده یا مثانه
- ضعف عضلانی: این ضعف بر اساس این که کدام اعصاب یا کدام بخش نخاع تحت فشار قرار بگیرد، ممکن است در درجات مختلف و بخشهای متفاوت بدن رخ دهد.
درد پشت، اولین علامت شایع تومورهای ستون فقرات _هر دو نوع سرطانی و غیرسرطانی_ است. این درد ممکن است از پشت به ناحیهی لگن، رانها، پاها یا بازوها نیز منتقل شده و علیرغم درمان، با گذر زمان تشدید شود. تومور ستونفقرات در درجات مختلفی رشد میکند. در حالت کلی میتوان گفت نوع سرطانی این نوع تومورها، بسیار سریع و نوع غیر سرطانی آنها معمولاً بسیار آهسته رشد میکند.
زمان مراجعه به پزشک
درد پشت علل متفاوتی داشته که در بیشتر موارد، ناشی از تومور ستونفقرات نیست؛ اما از آن جا که تشخیص و درمان زودهنگام این نوع تومورها از اهمیت بالایی برخوردار است، در صورتی که درد پشت شرایط زیر را داشته باشد، باید به پزشک مراجعه کرد:
- درد تداوم داشته و با گذر زمان تشدید یابد
- درد پشت به فعالیت فیزیکی ارتباطی نداشته باشد
- به هنگام شب تشدید یابد
- فرد سابقهی ابتلا به سرطان داشته و نوع جدیدی از درد پشت را تجربه کند
در صورت تجربهی موارد زیر، باید بلافاصله به پزشک مراجعه کرد:
- ضعف عضلانی یا بیحسی پیشرونده در پاها یا بازوها
- تغییر در عملکرد روده یا مثانه
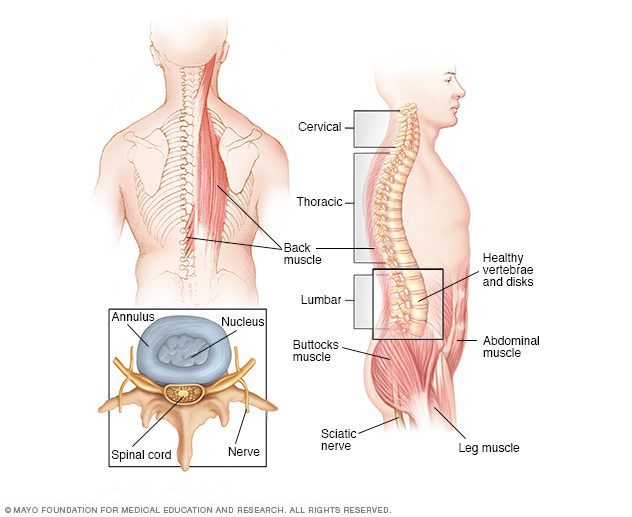
آناتومی طبیعی ستون فقرات
دلایل
علت ایجاد اغلب تومورهای ستونفقرات مشخص نیست. متخصصان به نقش ژنهای معیوب در این زمینه مشکوک هستند؛ اما تعیین این که نقصهای ژنتیکی مذکور، موروثی، خودبهخود یا در اثر عوامل محیطی _مانند تماس با برخی مواد شیمیایی_ هستند، معمولاً ممکن نیست. در برخی موارد، تومورهای نخاعی با سندرومهای موروثیِ شناختهشده همچون نوروفیبروماتوز نوع دو و بیماری وونهیپل-لیندا۳ مرتبط میباشند.
انواع تومورهای نخاعی
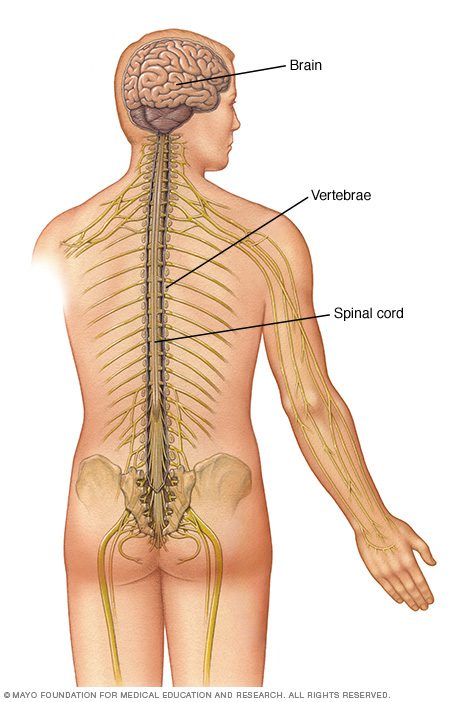
تومورهای نخاعی بر اساس موقعیت خود در ستونفقرات طبقهبندی میشوند. نخاع ستون درازی از فیبرهای عصبی است که پیامها را از مغز به اندامها و از اندامها به مغز منتقل میکند. سه پردهی محافظتکننده تحت عنوان پردههای مننژ در تمام طول نخاع به دور آن پیچیدهاند. لایهی بیرونی سفت مننژ، سختشامه نامیده شده، لایهی میانی آن غشای عنکبوتیه و درونیترین لایه نرمشامه نام دارد. تومورهای نخاعی بر اساس موقعیت خود نسبت به این پردهها، به دو نوع اینترادورال و اکسترادورال تقسیم میشوند. تومورهای اینترادورال نسبت به سختشامه داخلیتر بوده و به دو زیرگروه طبقهبندی میشوند:
- تومورهای اکسترامدولاری: این تومورها خارج از نخاع ایجاد میشوند؛ به عنوان مثال، در سختشامه تحت عنوان مننژیوما یا در ریشهی اعصاب خروجی از نخاع مانند نوروفیبروما و شوانوما. این دسته از تومورها در اغلب موارد سرطانی نیستند.
- تومورهای اینترامدولاری: منشأ این تومورها، سلولهای حمایتکنندهی داخلنخاعی از جمله آستروسیتوماها و اپاندیموماها میباشند. در موارد نادر، این نوع تومورها از طریق جریان خون از بخشهای دیگر بدن به نخاع رسیده و خود نخاع را نیز درگیر میگنند.
سیستم عصبی انسان
عوامل خطر
بروز تومورهای نخاعی در شرایط زیر شایعتر است:
- ابتلا به نوروفیبروماتوز نوع دو: در این ناهنجاریِ موروثی، بر روی اعصاب مرتبط با شنوایی یا در نزدیکی آنها، تومورهای غیرسرطانی رشد کرده که ممکن است موجب ناشنواییِ پیشرونده در یکی از گوشها یا هر دو آنها شوند. همچنین در برخی افراد مبتلا، تومورهای کانال ستونفقرات متعددی در انواع متفاوت ایجاد میشود.
- ابتلا به بیماری وونهیپل-لیندا: این ناهنجاریِ نادر با تومورهای غیرسرطانیِ عروق خونی مغزی تحت عنوان همانژیوبلاستوما، تومورهای شبکیه، نخاع و انواع دیگری از تومورها در کلیهها و غدد فوقکلیه در ارتباط است.
- سابقهی قبلی ابتلا به سرطان: هر نوع سرطانی ممکن است به ستونفقرات منتشر شود؛ اما در سرطانهایی مانند سرطان سینه، ریه، پروستات و مغز استخوان (multiple myeloma)، احتمال درگیر شدن ستونفقرات بالاتر است.
عوارض
هر دو نوع تومور ستونفقرات سرطانی و غیرسرطانی، میتوانند نخاع و اعصاب را تحت فشار قرار داده و موجب فقدان قابلیت حرکت یا بیحسی در سطح تومور یا پائینتر از آن شده و گاهی نیز منجر به تغییر عملکرد روده و مثانه گردند. آسیبهای وارده به اعصاب در چنین شرایطی ممکن است دائمی باشند. در صورتی که تومورهای ستونفقرات بهموقع تشخیص داده شده و بهسرعت درمان شوند، میتوان از فقدان عملکرد بیشتر جلوگیری کرده و با توانبخشی مؤثر، عملکرد عصبی از دست رفته را بازیافت. تومورهایی که نخاع را تحت فشار قرار میدهند، بسته به موقعیت خود ممکن است زندگی فرد را به خطر بیاندازند.
تشخیص
تومورهای ستونفقرات چندان شایع نبوده و علائم آنها به عارضههای شایعتر بسیاری شباهت دارد. این امر تشخیص آنها را گاهی با مشکل مواجه میکند. به همین دلیل، اطلاع کامل پزشک از سابقهی پزشکی بیمار، ارزیابی کامل نورولوژیکی و معاینهی فیزیکی کلی بیمار، از اهمیت بسیار بالایی برخوردار است. در صورتی که پزشک به وجود این نوع تومورها مشکوک شود، از یک یا چندتا از روشهای زیر برای تأیید تشخیص و تعیین دقیق موقعیت تومور استفاده میکند:
اسکن MRI با درد همراه نیست. بیمار بر روی صفحهی قابل حرکتی دراز کشیده و به داخل دستگاهی لولهمانند وارد میشود.
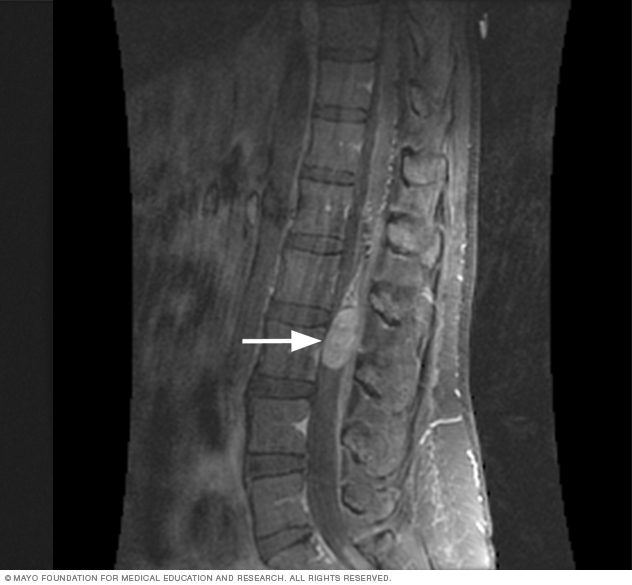
- تصویربرداری تشدید مغناطیسی (MRI) از ستونفقرات: MRI از یک آهنربای قوی و امواج رادیویی برای تشکیل تصویر استفاده میکند. این روش تشخیصی، نخاع و اعصاب آن را نشان داده و نسبت به اسکن برشنگاری کامپیوتری (CT اسکن)، تصاویر بهتری ایجاد میکند. ممکن است برای تأکید بیشتر روی بافتها و ساختارهای خاص، یک عامل کنتراست (همسنجی) نیز به یکی از وریدهای دست یا ساعد تزریق شود. فضای محصور داخل دستگاه اسکنر MRI و صدای کوبندهی آن، امکان دارد برای برخی افراد اذیتکننده باشد؛ اما معمولاٌ به بیمار گوشگیر داده شده و حتی برخی اسکنرها مجهز به تلویزیون و هدفون میباشند. در شرایطی که بیمار برای انجام این روش استرس بیش از حد داشته باشد، میتوان از یک مسکّن معمولی استفاده کرد. در شرایط خاص، شاید بیهوشی کلی نیز موردنیاز باشد.
اسکن MRI از تومور نخاعی
- برشنگاری کامپیوتری (CT اسکن): در این روش تشخیصی، از تابش باریکهای از پرتوها برای ایجاد تصاویر جزئیتر از ستونفقرات و گاهی از یک رنگ کنتراست تزریقی نیز برای ایجاد تغییرات غیرعادی در کانال ستونفقرات بهمنظور تسهیل مشاهده، استفاده میشود.
- بیوپسی (نمونهبرداری): تنها راه برای تعیین ماهیت دقیق تومور نخاعی یا مهرهای، ارزیابی نمونهی کوچکی از بافت زیر میکروسکوپ میباشد. نتایج حاصل از نمونهبرداری به تعیین گزینههای موجود برای درمان کمک میکند. روش نمونهبرداری به سلامت کلی بیمار و موقعیت تومور بستگی دارد. پزشکان از سوزن نازکی برای این کار استفاده کرده یا این که طی جراحی، بافت برداشته میشود. این روش تشخیصی با خطرهای قابل توجهی همراه بوده و باید تنها در مراکز تخصصی تومورهای ستونفقرات انجام گیرد.
درمان
در شرایط ایدهآل هدف از درمان تومور ستونفقرات، از بین بردن کامل تومور است؛ اما این هدف ممکن است با خطر آسیب دائمی نخاع و اعصاب اطراف همراه باشد. نوع تومور، منشأ آن و متاستاز یا عدم متاستاز آن به بخشهای دیگر بدن، در تعیین برنامهی درمانی اهمیت داشته و پزشکان سن و سلامت کلی بیمار را نیز در این ارتباط در نظر میگیرند. گزینههای درمانی موجود برای این نوع تومورها شامل موارد زیر میباشند:
- تحت نظر گرفتن تومور: بعضی تومورهای ستونفقرات ممکن است قبل از ایجاد علائم و حین ارزیابی دیگر مشکلات پزشکی، تشخیص داده شوند. در صورتی که تومور تشخیصی کوچک و غیر سرطانی بوده، رشد نکرده و بافتهای اطراف را تحت فشار قرار ندهد، تنها اقدام ضروری در این رابطه تحت نظر گرفتن تومور خواهد بود. بهخصوص در افراد مسن که رادیوتراپی و جراحی با خطرات بالایی همراه است، این مورد اولین راهحل خواهد بود. طی این فرآیند، پزشک انجام دورهای CT اسکن و MRI را توصیه میکند.
مشاورهی جراحی اعصاب کودکان
- جراحی: جراحی معمولاً گزینهی درمانی تومورهایی است که برداشت آنها با خطر قابل پذیرش آسیب نخاع یا اعصاب همراه است. تکنیکها و ابزارهای جدید امکان دسترسی جراحان اعصاب به تومورها را به میزان قابل توجهی افزایش داده است. میکروسکوپهای قدرتمند مورد استفاده در میکروجراحیها، تشخیص تومور از بافت سالم را آسانتر کردهاند. پزشکان همچنین طی جراحی میتوانند عملکرد نخاع و دیگر اعصاب مهم را تحت نظر بگیرند؛ با این امر، احتمال آسیب عصبی کاهش مییابد. در برخی موارد، حین جراحی از امواج صوتی پرفرکانس برای تجزیهی تومورها و از بین بردن اجزای آن استفاده میشود. متأسفانه حتی با آخرین پیشرفتهای تکنولوژی در جراحی، امکان برداشت کامل همهی تومورها وجود ندارد. زمانی که امکان برداشت کامل تومور وجود نداشته باشد، رادیوتراپی یا شیمیدرمانی و گاهی هر دو متعاقب جراحی انجام میگیرد. دورهی ریکاوری این جراحی با توجه به فرآیندِ صورتگرفته، هفتهها و حتی بیشتر طول کشیده و بیمار ممکن است بیحسیِ موقت یا دیگر عوارضی همچون خونریزی و آسیب بافت عصبی را تجربه کند.
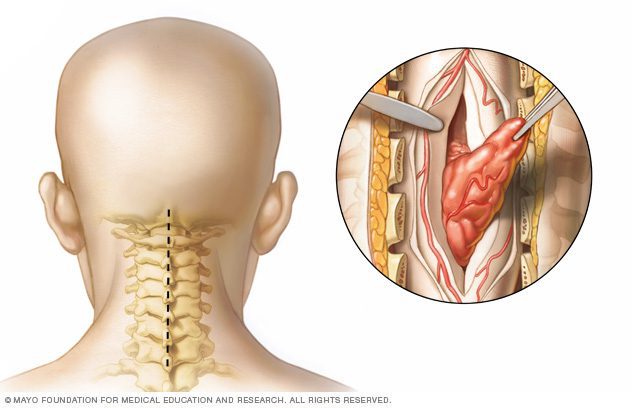
جراحی گردنیِ تومور ستونفقرات: با استفاده از تکنیکهای میکروجراحی، تومور در ناحیهی گردن بهدقت از نخاع خارج میشود.
- رادیوتراپی: از این روش برای حذف بقایای تومور پس از جراحی، درمان تومورهای غیرقابل جراحی یا درمان تومورهایی استفاده میشود که جراحی آنها با خطر بسیار بالایی همراه است. رادیوتراپی همچنین ممکن است خط اول درمان تومورهای متاستازدهنده (تومورهایی که از سایر نواحی بدن به ستونفقرات منتقل میشوند) باشد. برای تسکین درد نیز از این روش استفاده میشود. تجویز برخی داروها عوارض جانبی رادیوتراپی از جمله احساس تهوع و استفراغ را کاهش میدهد. بر اساس نوع تومور، تیم رادیوتراپی میتواند برای پیشگیری از آسیب بافتهای اطراف در اثر پرتو، میزان تابش را در این روش تنظیم کرده و میزان تأثیر درمان را بهبود ببخشد. این تنظیمات میتواند تغییر سادهی دوز اشعهی تابشی یا استفاده از تکنیکهای پیشرفتهای مانند رادیوتراپی سهبعدی باشد. نوع خاصی از رادیوتراپی تحت عنوان پروتونتراپی برای درمان برخی تومورهای مهرهای همچون کوردوما و کندروسارکوما و بعضی سرطانهای کودکان استفاده میشود.
- رادیوجراحی استریوتاکتیک۴ (SRS): این نوع از تابش اشعه، میتواند پرتوهایی با دقت و دوز بسیار بالا ساطع کند. در SRS، پزشکان پرتوهای تابشی را با دقت بالا و از زوایههای مختلف با استفاده از کامپیوتر بر روی تومورها متمرکز میکنند. انواع متفاوتی از تکنولوژی مانند دستگاه چاقوی گاما۵، در رادیوجراحی استریوتاکتیک برای درمان تومورهای ستونفقرات استفاده میشود. SRS محدودیتهای خاصی در درمان تومورها از نطر نوع و اندازهی تومور دارد؛ اما در تومورهای مناسب، تأثیرات بالایی از آن در درمان تومورهای مهرهای و نخاعی گزارش شده است. اگرچه برای تعیین بهترین تکنیک، بهترین دوز اشعهی تابشی و بهترین برنامهی درمانی SRS، مطالعات بیشتری باید صورت گیرد.
- شیمیدرمانی: شیمیدرمانی یکی از درمانهای استاندارد برای درمان انواع سرطانها بوده که در آن از داروهایی برای تخریب سلولهای سرطانی و توقف رشد آنها استفاده میشود. پزشک تأثیر یا عدم تأثیر شیمیدرمانی بر روی بیمار را چه در حالت تنها و چه به صورت ترکیبی با رادیوتراپی تشخیص میدهد. از جمله عوارض جانبی شیمیدرمانی خستگی، احساس تهوع، استفراغ، افزایش خطر عفونت و ریزش مو را میتوان نام برد.
- سایر داروها: به علت آن که جراحی و رادیوتراپی همانند خود تومور ممکن است موجب التهاب در داخل نخاع گردند، پزشکان گاهی برای کاهش تورم کورتیکواستروئیدها را پس از جراحی یا همزمان با رادیوتراپی تجویز میکنند. اگرچه کورتیکواستروئیدها التهاب را کاهش میدهند؛ معمولاً برای جلوگیری از عوارض جانبی جدی آنها همچون ضعف عضلانی، پوکی استخوان، فشار خون بالا، دیابت و خطر عفونت، تنها برای مدت زمان کوتاهی تجویز میشوند.
طب جایگزین
اگرچه طب جایگزین اثباتشدهای برای درمان سرطان وجود ندارد؛ برخی درمانهای مکمل یا جایگزین میتوانند به تسکین علائم بیماری کمک کنند. یکی از این درمانها، طب سوزنی است. طی این روش درمانی، سوزنهای ریزی در نقاط خاصی از بدن وارد پوست میشود. بر اساس مطالعات، طب سوزنی میتواند در برطرف شدن احساس تهوع و استفراغ مؤثر واقع شود. همچنین به تسکین درد خاص افراد مبتلا به سرطان کمک میکند. در ارتباط با خطرها و فواید درمانهای جایگزین یا مکمل موجود با پزشک خود مشورت کنید. برخی از این روشها از جمله استفاده از داروهای گیاهی، ممکن است با داروهای مصرفی تداخل داشته باشند.
حمایت و کنار آمدن
دانستن این که مبتلا به تومور ستونفقرات هستید، بیشک شوک بزرگی در زندگی است؛ اما با پیشگرفتن اقدامات زیر پس از تشخیص بیماری، میتوان تا حدی با این موضوع کنار آمد:
- در ارتباط با وضعیت خود تا جای ممکن اطلاعات کسب کنید: سؤالات خود را نوشته و از پزشک خود بپرسید. از جوابهای پزشک یادداشتبرداری کرده یا از یکی از دوستان و افراد فامیل خود بخواهید که در کنار شما بوده و این کار را انجام دهد. هر چه شما و خانوداهتان بیشتر بدانید، هنگام تصمیمگیری در ارتباط با درمانهای موجود اعتمادبهنفس بیشتری خواهید داشت.
- حمایت شوید: کسی را پیدا کنید که بتوانید در کنار او احساسات و نگرانیهای خود را بروز دهید. احتمالاً دوستی دارید که شنوندهی خوبی برای صحبتهای شما است؛ صحبت با مشاور و روحانی مذهبی نیز میتواند کمککننده باشد. دیگر افراد مبتلا به این بیماری میتوانند دید مثبتی در شما ایجاد کنند. در ارتباط با گروههای حمایتی بیماری خود از پزشکتان سؤال کنید. بحثهای اینترنتی نیز مانند آنچه در اتحادیهی تومورهای نخاعی ارائه میشود، از دیگر گزینههای موجود در این زمینه میباشند.
- از خودتان مراقبت کنید: رژیم غذایی سالمی شامل میوهها، سبزیجات و دانهها برای خود مهیا کنید. راجع به این که از چه زمانی میتوان ورزش کردن را شروع کرد، از پزشک خود بپرسید. به میزان کافی بخوابید. با انجام فعالیتهای آرامبخش مانند گوش کردن به موسیقی یا نوشتن، استرس زندگی خود را کم کنید.
پینوشت
۱-Intramedullary tumors
۲-Extramedullary tumors
۳-von Hippel-Lindau disease
۴-Stereotactic radiosurgery
۵-Gamma Knife machine