مانند سایر بیماران مبتلا به صرع، ریچارد شان ۵۶ ساله نیز مشکلاتی با حافظهی خود دارد ولی به راحتی میتواند اولین تشنج خود را ۳۴ سال پیش به یاد آورد. “داشتم پشت تلفن با پدرم حرف میزدم، یکدفعه متوجه شدن دارم ناله میکنم و هوشیاری خود را تا سطحی از دست دادم”. پس از تجربهی چنین اتفاقاتی سه هفته بعد، او به پزشک مراجعه کرد و فهمید که صرع دارد؛ ناهنجاری عصبی که توسط فعالیت الکتریکی غیرمعمول در مغز ایجاد میشود. اولین دارویی که پزشک تجویز کرد دلانتین (phenytoin) بود ولی حتی تشنجهای او را کاهش هم نداد؛ بنابراین داروی دوم و سوم را امتحان کرد ولی صرع او مقاوم به دارو بود!
در طول این ۲۲ سال شان هر هفته ۲ تا ۵ تشنج را تجربه کرده است. او و پزشکش هر داروی جدیدی را امتحان کردهاند ولی بهبودی حاصل نشده است. نهایتاً، در سال ۲۰۰۴، به عنوان تلاش آخر، یک جراح مغز و اعصاب قسمت کوچکی از مغز او را برداشت؛ جایی که تشنجها از آن منشأ میگرفتند. او بین ادامهی زندگی با صرع و رفتن زیر تیغ جراحی دومی را انتخاب کرد و اکنون زندگی بدون تشنجی را میگذراند!
سه میلیون نفر از مردم آمریکا با صرع زندگی و بیش از ۳۰% آنها داروها و تسکین نامناسب دریافت میکنند؛ در حالی که از ۱۹۹۰ به این طرف حدود یک دوجین داروی ضدصرع جدید معرفی شده است. با این که جراحی برخی از بیماران را مثل شان از این بیماری خلاص کرده است، صرع غیرقابل کنترل کابوسی زنده است. ما هنوز نمیدانیم چرا برخی افراد نسبت به داروها جواب نمیدهند.
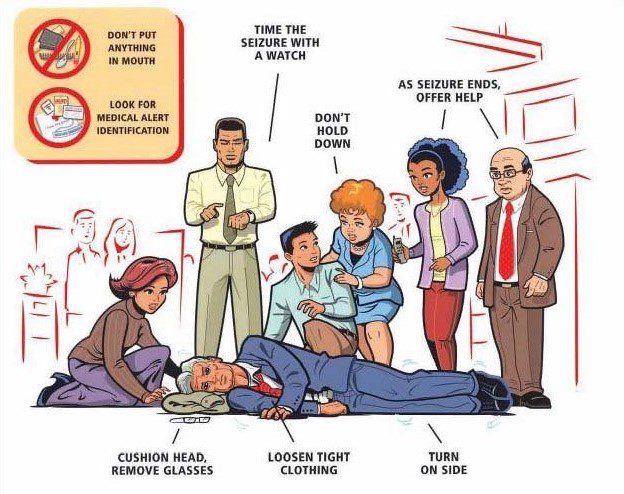
۱) چیزی را در دهان قرار ندهید. ۲) به دنبال شناسایی هشدار پزشکی باشید. ۳) طول مدت تشنج را اندازه بگیرید. ۴) برای سر ضربهگیر مهیا کنید ۵) عینک را دربیاورید ۶) لباسهای تنگ را گشاد نمائید. ۷) فرد را پس از اتمام حمله به پهلو بخوابانید.
درمان معیوب
صرع قدمتی به اندازهی قدمت انسان داشته و در اولین نوشتههای بابلیِ ۳۰۰۰ سال پیش وجود دارد. در طول قرنها حکیمان تشنجهای آن را از سستیهای اضافی در مغز گرفته تا تصرف با شیاطین توجیه کردهاند. درمانهای گذشته شامل ایجاد حفراتی در جمجمه، قریبانی حیوانات و جنگیری بوده است!
اولین داروی مؤثر صرع، پتاسیم برومید، در دههی ۱۸۵۰ و با مهار تحریکپذیری نورونها معرفی شد. این ترکیب، با داروهای دیگری مثل فنوباربیتال و دیگر داروها با عوارض جانبی کمتر جایگزین و تشنجها را در یک چهارم مصرفکنندگان متوقف و در ۴۳% آنها کمتر کرد. همانطور که اشاره شد ۵۰% بیماران با اولین داروی تجویزی دیگر تشنجی را تجربه نمیکنند. ۲۰% دیگر نیز بیشتر اثرات بیماریشان را با داروی دوم درمان شده میبینند ولی در مورد بقیهی بهبودی حاصل نشده است.
این باعث شده است که حدود یک میلیون بیمار صرعی با وجود مصرف ۲۰ عامل دردسترس هیچ بهرهای از آنها نبرند. با این حال اعتقاد بر این است که با جراحی میتوان عدهی بیشتری را درمان نمود. بیش از ۶۰% کسانی که زیر تیغ جراحی میروند تا ۱۰ سال بعد تشنجی را تجربه نخواهند کرد. مطالعات نشان داده است که بیشتر نامزدهای جراحی، معمولاً قبل از این که برای عمل انتخاب شوند ۲۰ تا ۲۵ سال این عارضه را داشتهاند. بسیاری از ترس عوارض، این کار را به تأخیر میاندازند؛ عوارضی مثل عفونتهای مغزی و فلجی دائم.
برای Orrin Devinsky، مدیر مرکز جامع صرع در مرکز پزشکی Langone در دانشگاه شهر نیویورک، راز صرعِ رامنشدنی مسخره به نظر میآید! او میگوید به خاطر همین وارد مطالعات صرع شد، چون این عارضه جزو محدود عوارض قابل درمان در نورولوژی است. این واقعیت که یک سوم بیماران او به داروها پاسخ نمیدهند با اثرات طولانیمدت صرعِ غیرقابلکنترل بدتر هم شد. افرادی که تشنجهایشان ادامه مییابد، بهویژه تشنجهای تکاندهنده، شاید از اختلال عملکرد شناختی پیشرونده، مثل تغییرات شخصیتی رنج ببرند. قطع مزمن عملکرد مغز توسط تشنج و داروها، اضطراب، افسردگی، میگرن و ناهنجاریهای خواب از جملهی این ناهنجاریها هستند.
همچنین صرع میتواند کشنده باشد؛ هم خودش و هم تصادفی که شاید برا اثر آن ایجاد گردد. براساس محاسبات دکتر دوینسکی سالانه فقط در آمریکا ۶۰۰۰ نفر براثر صرع جان خود را از دست میدهند. تقریباً نصف این آمار بهخاطر دلایلی اتفاق میافتند که نمیتوان تعیین کرد، بالعکس بقیه نتیجهی غرقشدگی مرتبط با صرع، تصادفات ترافیک، سقوطها، سوختگیها و از این قرار است.
روشهای جدید
اولین چالش برای درمان بیماران صرعی مشخص کردن نوع بیماری آنهاست؛ این ناهنجاری به دو دستهی بزرگ تقسیم میشود: صرع عمومی که در آن تشنجها خودبهخودی در همهی قسمتهای مغز آغاز میشوند و صرع کانونی که در ناحیهی مشخصی در مغز ایجاد میشود؛ مثل لب تمپورال. این دو دسته به زیرواحدهایی تقسیم میشوند که شامل عارضهی نادر ژنتیکیای است به نام سندرم دراوت که معمولاٌ در کودکان بیمار در ۱۲ ماههی اول تولد دیده میشود. همچنین انواع مختلف دیگری از تشنجها وجود دارد؛ تشنجهای تونیک-کلونیک که در آن هوشیاری از دست رفته و اسپاسم در کل بدن تجربه میشود، حملات مختصری به طول ۵ تا ۱۰ ثانیه که در آنها فرد گیج شده و از اطرافش آگاه نیست.
متخخصان صرع مثل دکتر دوینسکی بر اساس نوع تشنجها، سابقهی پزشکی و دیگر جزئیات، مثل سن، جنسیت و وزن بدن تصمیم میگیرند که کدام داروها را باید برای چه کسانی تجویز نمایند. این داروها روی اهداف متعدد مولکولی روی مغز عمل مینمایند؛ مولکولهای خاص در نورونها که به آنها کمک میکنند با دیگر نورونها با انتقال سدیم، کلسیم و پتاسیم در داخل و خارج سلولها ارتباط برقرار نمایند.
داروی جدید
متأسفانه، برای افرادی که به داروهای موجود جواب نمیدهند، انواع داروهای مؤثر شاید بهزودی پیدا نشود. در سال ۲۰۱۳ کزارشی مشترک از سازمانهای تحقیق صرع توضیح دادند که چون هماکنون بازار پر از داروهای ضدتشنج میباشد، بسیاری از شرکتهای داروسازی از سرمایهگذاریِ هزینهبر روی گسترش ترکیبات جدید خودداری میکنند.
در رویارویی با چنین مشکلاتی، بسیاری از بیماران و خانوادههایشان خود دست به آزمایش زدهاند! در سالهای اخیر، برای مثال، با تأیید شدن استفادهی پزشکی از ماریجوانا در کلرادو و دیگر ایالتها، والدین کودکان مبتلا به سندرم دراوت شروع به دادن کانابیدیول (cannabidiol)، ترکیب غیرروانگردان گیاهان، به فرزندان خود کردند. در گزارشهای غیرمعتبر آمده است که این ماده تشنجها را در بیماران مقاوم به حد قابل توجهی کاهش میدهد. از آن زمان، برخی از مطالعات کلینیکی از توان کانابیدیول در درمان برخی از اشکال صرع حمایت کردهاند.
در سال ۲۰۱۴ GW Pharmaceuticals، شرکت دارویی انگلیسی، اجازهای ویژه از سازمان غذا و داروی ایالات متحده دریافت کرد تا نسخهی دارویی کانابیدیول خود را تست کند که اپیدیولکس (Epidiolex) نام دارد. در آزمایشی، اخیراً ۲۲۵ بیماری که از این دارو بههمراه داروهای دیگر خود استفاده کردهاند، کاهشی ۴۲ درصدی را در تشنجهای بدون وقفهشان مشاهده نمودهاند. این درصد در گروهی که از دارونما استفاده میکرده ۱۷ بود.
رژیم غذایی
برخی از گروهها برگی از تاریخ جدا کردهاند تا روشی تغذیهای برای درمان صرع ایجاد کنند. رژیم غذایی کتوژنیک (چربیهای بالا و قند کم) به صورت گسترده در دههی ۱۹۲۰ برای کاهش تشنجها استفاده میشد؛ بهویژه در کودکان. مطالعات اخیر تأیید کردهاند که این رژیم غذایی اثراتی را داراست ولی بهدلیل ناخوشایند بودن آن، ۹۰% کودکان آزمایش را نهایتاً رها میکنند!
جراحی
گذشته از این که چه زمانی و با چه احتمالی داروهای جدیدی دربرابر صرع تست و تأیید شوند، برخی از متخصصان اعتقاد دارند که تکنیکهای جراحی و تحریک نورونها در مسیرهایی که آنها را منظمتر نماید، برای برخی از بیماران اثرگذارتر است. تا ۲۰% از چنین بیمارانی کاندید جراحی میباشند؛ چون به تشنجهای کانونی گرفتار اند که میتوان آنها را به طور ویژه و قابل دسترس در مغز پیدا کرد.
دیگر گزینهای که حدود دو دهه است مطرح شده، نوعی ضربانساز برای مغز میباشد. ایدهی این طرح جلوگیری از تشنجها با تحریک عصب واگ در گردن با الکترودهای متصل به باتری در سینه است. الگویی برنامهریزی شده از جریان ملایم الکتریکی فعالیت غیرمعمول را در مغز آرام و سرکوب خواهد کرد. متاآنالیزی در سال ۲۰۱۱ از ۷۴ آزمایش کلینیکی با ۳۳۰۰ مورد دریافت که تحریک عصب واگ تشنجها را بیش از ۵۰% کاهش میدهد.
دستگاهی جدیدتر بهنام سیستم NeuroPace’s RNS، در سال ۲۰۱۳ توسط سازمان غذا و داروی ایالات متحده تأیید شد. این دستگاه محرکی عصبی دارد که در جمجمه، زیر اسکالپ کاشته میشود. وقتی فعالیتی غیرمعمول در مغز وجود داشته باشد، دستگاه باری را توسط دو الکترود برای جلوگیری از تشنج میفرستد. براساس گفتههای دکتر دوینسکی، ۱۰ تا ۱۵ درصد بیماران با صرع غیرقابلمدیریت میتوانند برای این درمان نامزد باشند. آزمایشهای کلینیکی نشان داده است که ایمپلنتها تشنج را در گروه درمان شده با میانگینی به اندازهی ۶۶% پس از ۳ تا ۶ سال کاهش میدهند.
مدلهای آزمایشی
همگام با تلاشهای مذکور، در آزمایشگاه نیز محققان روی موشها، مگسهای میوه، کرمها و کامپیوترها برای گسترش مدلهای جدید و بهتری از صرع در حیوانات در جهت سرعت بخشیدن به اکتشاف دارو کار میکنند. در ۲۰۱۶، برای مثال، دانشمندان در دانشگاه آتلاتنیک فلوریدا و مؤسسهی تحقیقاتی Scripps برای اولین بار تشنج را در نماتدها، کرمهای میکروسکوپیک با فقط ۳۰۲ سلول مغزی، القا کردند. پس از آن با داروهای ضدصرع با موفقیت آنها را درمان نمودند. با این کار نشان داده شد که میتوان داروها را به سرعت روی آنها تست کرد.
صرع میتواند جزوی از زندگی باشد؛ همانطور که ریچارد شان هماکنون شرکت مسافرتیش را اداره میکند. او دیگر تشنج ندارد اما چیز دیگری هم وجود دارد که در گوش او زمزمه میشود: “گاهی میخواهم بدانم اگر من هرگز همهی این فعالیتهای الکتریکی را در مغزم نداشتم، چه کسی بودم. این بیماری چگونه مرا تغییر داده است؟”
این پرسش پاسخی در پی ندارد، ناشناختهای دیگر در اطراف صرع مقاوم به دارو. با این حال پزشکانی نظیر Gregory Bergey، مدیر مرکز صرع جان هاپکینز، تلاش میکنند تشویقهایی را به عنوان معماهای بیشمار این ناهنجاری پیشنهاد دهند: “من همیشه به بیماران میگویم که ما هرگز تسلیم نخواهیم شد.”