گلیوما نوعی تومور بوده که در مغز و نخاع دیده میشود. این تومورها از سلولهای حمایتکنندهی گلیال ایجاد میشوند. سلولهای گلیال سلولهای عصبی را احاطه کرده و به عملکرد آنها کمک میکنند. سه نوع سلول گلیال توانایی تولید تومور داشته و گلیوماها بر حسب نوع سلول ایجادکننده، طبقهبندی میشوند. انواع گلیوما شامل موارد زیر میباشد:
- آستروسیتوماها از جمله آستروسیتوما، آستروسیتومای آناپلاستیک و گلیوبلاستوما
- اپاندیموماها از جمله اپاندیمومای آناپلاستیک، اپاندیمومای میکسوپاپیلاری و ساباپاندیموما
- الیگودندروگلیوماها از جمله الیگودندروگلیوما، الیگودندروگلیومای آناپلاستیک و الیگوآستروسیتومای آناپلاستیک

گلیوماها میتوانند عملکرد مغز را تحت تأثیر قرار داده و بسته به موقعیت و میزان رشد، زندگی انسان را به خطر بیاندازند. این نوع تومورها از شایعترین انواع تومورهای مغزی اولیه (با منشأ مغزی) میباشند. نوع گلیوما، پیشآگهیِ مرتبط با عارضه و گزینههای درمانی پیشرو را تعیین میکند. در حالت کلی، گزینههای درمانی گلیوما شامل جراحی، رادیوتراپی، شیمیدرمانی، دارودرمانی هدفدار و آزمایشهای بالینی تحقیقاتی میباشند.
انواع گلیوما
نشانهها
نشانههای گلیوما بر اساس نوع، اندازه، موقعیت و میزان رشد تومور متفاوت بوده و از نشانههای شایع آن موارد زیر را میتوان نام برد:
- سردرد
- حالت تهوع یا استفراغ
- سردرگمی یا کاهش عملکرد مغز
- فقدان حافظه
- تغییرات شخصیت یا بیقراری
- دشواری در حفظ تعادل
- بیاختیاری ادرار
- مشکلات بینایی همچون دید ناواضح، دوبینی یا فقدان دید محیطی
- اختلال در تکلم
- تشنج بهخصوص در افراد دارای سابقهی تشنج
زمان مراجعه به پزشک
در صورت وجود علائم مزمن و نگرانکنندهی مذکور، به پزشک مراجعه کنید.
دلایل
همانند اغلب تومورهای مغزی اولیه، علت دقیق بروز گلیوما ناشناخته است؛ اما عواملی وجود دارند که خطر بروز تومور مغزی را افزایش میدهند.
عوامل خطر
از عوامل خطر بروز گلیوما، به موارد زیر میتوان اشاره کرد:
- سن: خطر بروز تومور مغزی با بالا رفتن سن افزایش یافته و گلیوما بیشتر در بین افراد ۶۰ تا ۸۰ ساله شیوع دارد؛ اگرچه این عارضه میتواند در هر سنی دیده شود. انواع خاص گلیوما همچون اپاندیموما و آستروسیتومای پیلوسایتیک در میان کودکان و جوانان شایعتر هستند.
- قرار گرفتن در معرض تشعشعات: خطر تومور مغزی در افرادی که قبلاً در معرض نوع خاصی از پرتوها تحت عنوان پرتوهای یونیزان قرار گرفتهاند، بالاتر است. از این پرتوهای یونیزان میتوان به پرتوهای رادیوتراپی که برای درمان سرطان استفاده میشوند و پرتوهای ناشی از بمب اتمی اشاره کرد. تابهحال اثر مضری در این زمینه از انواع رایجتر این تشعشات شامل امواج جریانهای انرژی، امواج رادیویی گوشیهای همراه و اجاقهای مایکروویو ثبت نشده است.
- سابقهی خانوادگی ابتلا به عارضه: گلیوما بهندرت عارضهای موروثی است؛ اما داشتن سابقهی خانوادگی این بیماری، میتواند خطر بروز آن را به میزان دو برابر افزایش دهد. برخی ژنها تاحدودی با گلیوما مرتبط میباشند؛ اما برای اثبات ارتباط میان واریاسیونهای ژنی و تومورهای مغزی، تحقیقات بیشتری موردنیاز است.
تشخیص
در صورتی که پزشک مراقبتهای اولیه به وجود تومور مغزی مشکوک شود، بیمار به یک متخصص بیماری مغز و اعصاب (نورولوژیست) ارجاع داده شده و انجام تستهای زیر پیشنهاد میگردد:

- معاینهی نورولوژیکی: طی این معاینه، پزشک بینایی، شنوایی، نیرو، تعادل، هماهنگی حرکتی و انعکاسهای بدن بیمار را ارزیابی میکند. وجود اختلال در یک یا تعدادی از این موارد، ناحیهای از مغز را که احتمالاً تومور درگیر کرده است، مشخص میسازد.
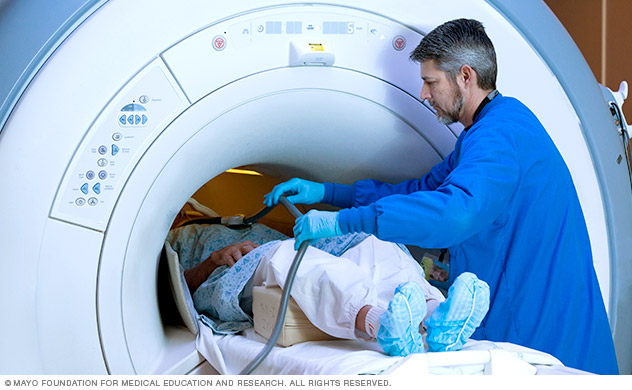
- تستهای تصویربرداری: اغلب برای تشخیص تومورهای مغزی از تصویربرداری تشدید مغناطیسی (MRI) استفاده میشود. در برخی موارد طی MRI، رنگی بهعنوان مادهی کنتراست (همسنجی) به داخل یکی وریدهای بازوی بیمار بهمنظور تسهیل مشاهدهی تفاوتها در بافت مغزی، تزریق میگردد. تعدادی اسکن MRI تخصصی شامل MRI عملکردی، MRI توأم با تزریق وریدی و اسپکتروسکوپی تشدید مغناطیسی نیز به ارزیابی تومور و برنامهی درمانی توسط پزشک کمک میکنند. از دیگر تستهای تصویربرداری نیز به برشنگاری کامپیوتری (CT اسکن) و برشنگاری نشر پوزیترون (PET) میتوان اشاره کرد.
- تستهای مربوط به بررسی وجود تومور در سایر بخشهای بدن: برای رد احتمال پخششدگی تومور به مغز از سایر نواحی بدن، پزشک انجام تستهایی را برای تعیین منشأ اصلی تومور پیشنهاد میکند. منشأ گلیوما بافت مغز بوده و نمیتواند در نتیجهی متاستاز سایر سرطانها به مغز ایجاد شود.
- برداشت و ارزیابی نمونه از بافت مشکوک (بیوپسی): بر اساس موقعیت گلیوما، بیوپسی میتواند قبل از درمان یا بهعنوان مرحلهای از جراحی برداشت تومور مغزی، با یک سوزن انجام گیرد. برای گلیوماهایی که دسترسی به آنها سخت بوده یا در نواحی حساس مغزی قرار گرفته و چندان قابل دستکاری نیستند، نوعی بیوپسی تحت عنوان بیوپسی سوزنی استریوتاکتیک انجام میگیرد. در این روش، جراح مغز و اعصاب با دریل سوراخ کوچکی ایجاد کرده و سپس سوزن نازکی را از طریق این سوراخ تحت هدایت CT یا MRI وارد میکند. نمونهی برداشتهشده برای تعیین سرطانی یا خوشخیم بودن تومور، زیر میکروسکوپ بررسی میگردد. بیوپسی تنها روش تشخیص قطعی تومور مغزی و ارائهی پیشآگهی و راهنماییهای مرتبط با گزینههای درمانی است. بر اساس این اطلاعات، پاتولوژیست میتواند درجهی تومور مغزی و مرحلهی رشد آن را تعیین کند. تومورها در چهار درجه طبقهبندی میشوند. درجهی اول مربوط به تومورهای دارای آهستهترین رشد که بیشتر سلولهای آنها را سلولهای خوشخیم تشکیل داده و تومورهای درجه چهار که حداکثر میزان سلولهای سرطانی و بافت مهاجم مربوط به این تومورها میباشد.
درمان
درمان گلیوما به نوع، اندازه، درجه و موقعیت تومور و همچنین سن، سلامت عمومی و انتخاب بیمار بستگی دارد. علاوه بر برداشت خود تومور، درمان گلیوما معمولاً داروهایی را نیز برای کاهش علائم و نشانههای بیماری دربرمیگیرد. پزشک احتمالاً برای کاهش تورم و فشار وارده بر بافت مغزی، داروهای استروئیدی نیز تجویز میکند. گاهی داروهای ضدتشنج نیز برای کنترل تشنج توصیه میگردد.
جراحی
معمولاً اولین گام در درمان بیشتر موارد گلیوما، جراحی با هدف برداشت حداکثر میزان ممکن از تومور میباشد. در برخی موارد، گلیوما کوچک و جداسازی آن از بافت سالم اطراف آسان بوده و برداشت کامل تومور با جراحی را میسر میسازد. در سایر موارد، تومور قابلیت جداسازی از بافت سالم اطراف نداشته یا در نزدیکی نواحی حساس مغزی قرار گرفته است؛ انجام جراحی در چنین شرایطی با خطر بالایی همراه بوده و پزشک سعی میکند بیشترین مقدار ممکن از تومور را بدون وارد ساختن آسیب بیشتر بردارد. حتی برداشت بخشی از تومور نیز علائم و نشانههای عارضه را کاهش میدهد. گاهی نوروپاتولوژیستها نمونههای بافتی برداشته شده توسط جراح را ارزیابی کرده و نتایج حاصل را تا انجام جراحی گزارش میکنند. این اطلاعات به جراح کمک میکند تا مقدار قابل برداشت تومور را تعیین کند.
تکنیکهای جراحی و تکنولوژیهای متعددی حین برداشت تومور برای ارزیابی عملکرد جراح مغز و اعصاب در جهت حفظ هر چه بهتر بافت سالم مغزی به کار گرفته میشود که از آن جمله میتوان به جراحی مغزی توأم با ارزیابی کامپیوتری، جراحی مغز بدون بیهوشی و جراحی توأم با MRI اشاره کرد. به عنوان مثال، طی جراحی مغز بدون بیهوشی، از بیمار خواسته میشود که یکی از اندامهای خود را حرکت داده یا داستان تعریف کند تا از عدم آسیب نواحی کنترلکنندهی این اعمال در مغز، اطمینان حاصل شود. جراحی برداشت گلیوما با خطراتی همچون عفونت و خونریزی همراه است. سایر خطرات احتمالی به موقعیت تومور در مغز بستگی دارد؛ به عنوان مثال، در جراحی برداشت توموری که در نزدیکی اعصاب مرتبط با بینایی قرار گرفته است، خطر از دست دادن بینایی وجود دارد.
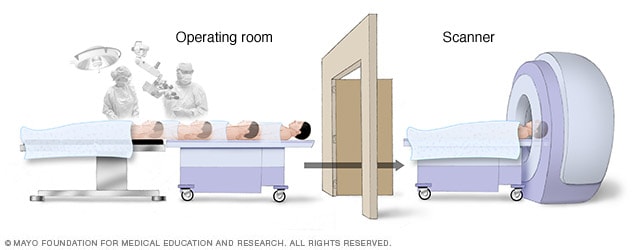
رادیوتراپی
در این عارضه، بهخصوص در گلیوماهای با درجهی بالا، رادیوتراپی معمولاً متعاقب جراحی انجام میگیرد. در این روش از پرتوهای با انرژی بالا، همچون پرتوهای X یا پروتونها برای از بین بردن سلولهای توموری استفاده میشود. در رادیوتراپی مخصوص گلیوما، از دستگاهی خارج از بدن پرتوها تابانده شده که به آن پرتودرمانی خارجی گفته میشود. انواع متعددی از پرتودرمانی خارجی در حال حاضر انجام شده و تحقیقات در رابطه با استفاده از آن در گلیوما، همچنان ادامه دارد. نوع گلیوما، درجهی آن و دیگر عوامل احتمالی، در تعیین زمان و نوع رادیوتراپی در نظر گرفته میشوند. از گزینههای رادیوتراپی میتوان به استفاده از کامپیوتر برای هدفگیری تومور مغزی (رادیوتراپی با قابلیت تنظیم شدت)، استفاده از پروتون بهجای پرتوهای X بهعنوان منبع تابش (پروتونتراپی) و رادیوتراپی استریوتاکتیک (رادیوجراحی) اشاره کرد.
رادیوجراحی استریوتاکتیک، نوعی جراحی در مفهوم عام نیست. واقعیت آن است که در این روش از پرتوهای متعدد فوقمتمرکز برای از بین بردن سلولهای توموری موجود در یک ناحیهی کوچک استفاده میشود. هر پرتو بهتنهایی چندان قدرتمند نیست؛ اما در نقطهی تقاطعِ پرتوها با هم در محل تومور مغزی، دُز بالایی از تابش برای کشتن سلولهای توموری وجود دارد. تابش پرتو در رادیوجراحی انواع متعددی داشته که از آن جمله میتوان چاقوی گاما و شتابدهندهی خطی (لیناک) را نام برد.
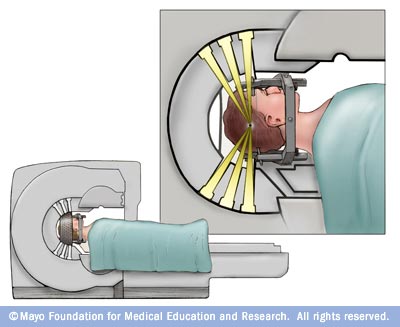
عوارض جانبی رادیوتراپی به نوع و دُز تابش بستگی داشته و از موارد رایج میتوان به خستگی، سردرد و خارش سر اشاره کرد که ممکن است حین روند یا بلافاصله پس از آن دیده شود.
شیمیدرمانی
در شیمیدرمانی از داروهایی برای کشتن سلولهای سرطانی استفاده میشود. داروهای شیمیدرمانی در حالت قرص به صورت خوراکی مصرف شده یا بهصورت داخلوریدی تزریق میشوند. شیمیدرمانی در این عارضه معمولاً در ترکیب با رادیوتراپی انجام میگیرد. رایجترین داروی شیمیدرمانی مورداستفاده در این ارتباط، تِموزولومید (تِمودار) بوده که به حالت قرص میباشد. عوارض این فرآیند درمانی به نوع و دُز داروها بستگی دارد. از جمله عوارض شایع میتوان به حالت تهوع، استفراغ، سردرد، ریزش مو، تب و ضعف اشاره کرد. برخی از این موارد را با دارو میتوان مدیریت کرد.
دارودرمانی هدفدار
دارودرمانی هدفدار بر روی اختلالات خاص سلولهای سرطانی تمرکز داشته و باعث مرگ این سلولها میشود. یکی از انواع این داروها که برای درمان نوعی تومور مغزی تحت عنوان گلیوبلاستوما استفاده میشود، بِواسیزوماب (آواستین) نام دارد. این دارو به صورت داخل وریدی تزریق شده، مانع از تشکیل عروق خونی جدید گشته و با ممانعت از خونرسانی به تومور، سلولهای توموری را از بین میبرد.
توانبخشی پس از درمان
از آن جا که تومورهای مغزی ممکن است در بخشهای کنترلکنندهی مهارتهای حرکتی، تکلم، بینایی و تفکر در مغز ایجاد شوند، توانبخشیِ پس از درمان بخش مهمی از ریکاوری محسوب میگردد. در این ارتباط پزشک خدمات زیر را پیشنهاد میکند:
- فیزیوتراپی به بازیابی مهارتهای حرکتیِ ازدسترفته یا نیروی عضلانی بیمار کمک میکند.

- کاردرمانی به برگشت بیمار به فعالیتهای عادی روزانه و ادامهی اشتغال پس از تومور مغزی یا سایر بیماریها کمک میکند.
- گفتار درمانی اختلالات تکلمی بیمار را بهبود بخشیده و در این راستا، از متخصصین اختلالات تکلم (پاتولوژیست تکلم) بهره گرفته میشود.

- تدریس خصوصی به کودکانِ سنین مدرسه، به کنار آمدن کودک با تغییرات حافظه و تفکر خویش پس از تومور مغزی، کمک میکند.
طب جایگزین
تحقیقات اندکی بر روی درمانهای مکمل و جایگزین تومور مغزی انجام شده و هیچ درمان جایگزینی برای درمان گلیوما اثبات نشده است؛ اگرچه برخی درمانهای مکمل به کنار آمدن بیمار با تومور مغزی و درمان آن کمک کرده و بهتر است در این ارتباط با پزشک خود مشورت کنید. از جمله درمانهای مکمل در این زمینه به موارد زیر میتوان اشاره کرد:
- طب سوزنی
- هیپنوتیزم
- مِدیتیشن
- موسیقیدرمانی
- تمرینات ورزشیِ آرامبخش
حمایت و کنار آمدن
تشخیص تومور مغزی برای بیمار میتواند ترسناک بوده و وحشت او را برانگیزد. در این حالت فرد احساس میکند کنترل کمی بر روی سلامت خود دارد؛ اما اقداماتی را میتوان برای کنار آمدن با شوک وارده و ناراحتی روحی پس از تشخیص انجام داد. از جمله:
- کسب اطلاعات کافی در ارتباط با گلیوما برای تصمیمگیری بهتر در زمینهی درمان: در مورد نوع خاص تومور مغزی خود، گزینههای درمانی موجود و در صورت تمایل پیشآگهی مرتبط با بیماری، از پزشک خود سوال کنید. با کسب اطلاعات بیشتر در این زمینه، بیمار برای تصمیمگیری اعتمادبهنفس کافی پیدا میکند.
- با دوستان و خانوادهی خود درددل کنید: حفظ روابط نزدیک به کنار آمدن با شرایط کمک میکند. دوستان و خانواده میتوانند حمایتهای موردنیاز را تأمین کرده و به عنوان مثال، در زمان بستری شدن بیمار از خانهی او مراقبت کنند. همچنین بههنگام احساس تنش، حمایت عاطفی میتواند وضعیت روحی بیمار را بهبود ببخشد.
- برای خود همصحبت مناسبی پیدا کنید: کسی را پیدا کنید که با اشتیاق به صحبتهای شما در مورد ترس و امید به بهبودی گوش دهد. این فرد میتواند یک دوست یا یکی از اعضای خانواده باشد. مشاور، مددکار اجتماعی یا گروههای حمایتی موجود در ارتباط با سرطان نیز میتوانند گزینهی مناسبی باشند. در ارتباط با گروههای حمایتی موجود در منطقهی خود، از پزشکتان سوال کرده یا دفتر تلفن و کتابخانهی خود را بررسی کرده و با یک سازمان سرطان مانند مؤسسهی ملی سرطان یا اتحادیهی سرطان آمریکا ارتباط برقرار کنید.
