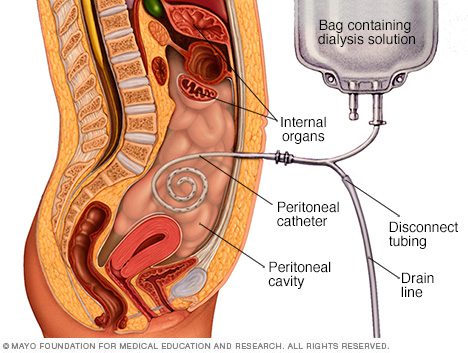
دیالیز صفاقی (Peritoneal dialysis) راهی برای حذف مواد زاید از خون در شرایط نارسایی کلیوی است. به این صورت که مایعی از طریق یک لوله (کاتتر) به داخل شکم جریان یافته و مواد زاید خون را تصفیه میکند. مایع محتوی مواد زاید تصفیهشده، پس از مدت زمان معین از شکم خارج گشته و دور ریخته میشود. دیالیز صفاقی با همودیالیز که یک پروسهی تصفیهی خون پرکاربرد است، متفاوت میباشد. خوددرمانی بیمار با دیالیز صفاقی در منزل، محل کار یا حین مسافرت امکانپذیر است. این روش برای هر فرد مبتلا به نارسایی کلیوی مناسب نیست؛ بیمار باید فرز و چابک بوده و پرستار مورداعتماد یا قابلیت مراقبت از خود داشته باشد تا بتوان این گزینه را مطرح کرد.
موارد استفاده
در شرایطی که عملکرد کلیهها کفایت لازم را نداشته باشد، استفاده از دیالیز لزوم پیدا میکند. آسیب کلیهها عموماً طی چندین سال و در نتیجهی شرایط مزمن زیر صورت میگیرد:
- دیابت
- فشار خون بالا (هیپرتانسیون)
- التهاب کلیه (گلومرولونفریت)
- وجود کیستهای متعدد در کلیه (بیماری پلیکیستیک کلیوی)
مزایای نسبی دیالیز صفاقی در مقایسه با همودیالیز شامل موارد زیر میباشند:
- تطابق بهتر با سبک زندگی و استقلال شخصی: این مورد در صورت شاغل بودن بیمار، مسافرت و دور بودن محل زندگی از مرکز همودیالیز، مزیت مهمی تلقی میشود.
- راهبردهای سازگارتر رژیمغذایی: انجام دیالیز صفاقی نسبت به همودیالیز تداوم بیشتری داشته و متعاقب آن، تجمع پتاسیم، سدیم و مایع کمتر رخ میدهد.
- ثبات بیشتر ترکیب شیمیایی خون و میزان آب بدن: دیالیز صفاقی نیاز به راه داخل وریدی ندارد. این راه میتواند موجب اختلال در گردش خون و سطح مایعات بدن شود.
- تداوم طولانیتر باقیماندهی فعالیت کلیوی: باقیماندهی عملکرد کلیویِ افراد تحت درمان با دیالیز صفاقی نسبت به همودیالیز، احتمالاً برای مدت طولانیتری حفظ میشود.
پزشک در ارتباط با نوع دیالیز مناسب بیمار، با او مشورت کرده و در این زمینه، موارد زیر را در نظر میگیرد:
- عملکرد کلیوی با اندازهگیری از طریق تستهای خونی و ادراری
- سلامت کلی بیمار
- ارجحیتهای شخصی بیمار
- موقعیت منزل بیمار
در شرایط زیر، دیالیز صفاقی گزینهی بهتری برای بیمار میباشد:
- عدم تحمل تغییرات سریع تعادل مایعات بدن در همودیالیز
- تمایل به بروز حداقل میزان اختلال در فعالیتهای روزانه، شغل و مسافرتها
- حفظ عملکرد کلیوی باقیمانده به مدت طولانیتر
در صورت داشتن موارد زیر، دیالیز صفاقی احتمالاً برای بیمار مثمر ثمر نخواهد بود:
- جای زخمهای بزرگ جراحی در ناحیهی شکم
- ضعف عضلات شکمی در ناحیهی وسیعی از محل (فتق)
- محدودیت در مراقبت از خود یا کمبود حمایت مراقبتی
- سوءتغذیهی پروتئینی
- بیماری جدی
بیشتر افرادی که تحت درمان با دیالیز صفاقی قرار میگیرند، در نهایت کاهش عملکرد کلیوی را تجربه کرده و به ناچار به همودیالیز یا پیوند کلیه نیاز خواهند داشت.
طی دیالیز صفاقی، مایعی تحت عنوان دیاسیلات از طریق لولهای به نام کاتتر وارد حفرهی شکمی یا صفاقی میشود. دیاسیلات مواد زاید را از عروق خونی دیوارهی شکم (صفاق) جذب کرده و پس از خارجسازی از شکم، دور ریخته میشود.
خطرات
دیالیز صفاقی میتواند عوارض زیر را در پی داشته باشد:
- عفونتها: عفونت دیوارهی شکم (پریتونیت)، شایعترین عارضهی ناشی از دیالیز صفاقی است. همچنین ممکن است در محل ورود کاتتر حامل مایع دیالیسات (dialysate) نیز عفونت رخ دهد. خطر بروز عفونت در حالت عدم آموزش کافی بیمار بالاتر است.
- افزایش وزن: دیالیسات حاوی قند دکستروز است. با جذب مقداری از این مایع، بیمار احتمالاً روزانه صدها کالری اضافه دریافت کرده که موجب اضافه وزن میشود. کالریهای اضافی همچنین میتوانند منجر به قند خون بالا، بهخصوص در بیماران دیابتی شوند.
- فتق: احتباس مایع در داخل شکم در درازمدت باعث کشیدگی بیش از حد عضلات میشود.
- عدم کفایت دیالیز: ممکن است دیالیز صفاقی طی چندین سال استفاده، کارآیی خود را از دست داده و انجام همودیالیز نیاز شود.
در صورت استفاده از دیالیز صفاقی، از موارد زیر بپرهیزید:
- مصرف داروهایی که آسیب کلیهها را در پی دارند. مانند: داروهای ضدالتهابی غیراستروئیدی
- فرو رفتن در آب وان یا حمام و شنا کردن در دریاچه، رودخانه، برکه یا استخر بدون کلر؛ چرا که این امر خطر بروز عفونت را افزایش میدهد. دوش گرفتن و شنا در استخر کلردار مانعی ندارد.
آمادهسازی
بیمار در ارتباط با روند دیالیز صفاقی و چگونگی استفاده از تجهیزات همراه آن، آموزشهای لازم را دریافت میکند. برای وارد ساختن کاتتر حامل دیاسیلات به داخل شکم، انجام جراحی موردنیاز است. این جراحی تحت بیحسی موضعی یا بیهوشی عمومی انجام میگیرد. لولهی مذکور معممولاً از نواحی اطراف ناف، وارد شکم میشود. پس از وارد ساختن لوله، پزشک بهمنظور تأمین مدت زمان کافی برای بهبود محل ورود کاتتر، دو ساعت انتظار قبل از شروع پروسه را توصیه میکند. بهبودی کامل محل جراحی دو ماه به طول میانجامد.
انتظارات
حین دیالیز صفاقی:
- دیاسیلات به داخل شکم جریان یافته و به مدت مشخص -معمولاً ۴ تا ۶ ساعت- ساکن میماند.
- دکستروز موجود در دیاسیلات به تصفیهی مواد زاید، مواد شیمیایی و مایع اضافی خونِ مویرگهای دیوارهی حفرهی شکم (صفاق) کمک میکند.
- با پایان یافتن مدت زمان مذکور، محلول اولیه همراه با مواد زاید خارجشده از خون، وارد کیسهای استریل میشود.
پروسهی پر شدن شکم از مایع و سپس خالی شدن آن، تبادل نامیده میشود. انواع مختلف دیالیز صفاقی الگوی تبادلی متفاوتی دارند. دو الگوی اصلی در این زمینه شامل موارد زیر میباشند:
- CAPD: دیالیز صفاقی سرپائی مداوم۱
- CCPD: دیالیز صفاقی گردشی مداوم۲
دیالیز صفاقی سرپائی مداوم (CAPD)
شکم با دیاسیلات پر شده، مایع به مدت معین ساکن مانده و سپس خارج میشود. در این حالت، جاذبهی زمین عامل حرکت مایع در داخل کاتتر، داخل و خارج شدن آن از شکم است. در CAPD:
- باید روزانه سه تا پنج بار تبادل صورت گرفته و یکی از این موارد، مدت زمان سکون طولانیتری داشته و حین خواب صورت گیرد.
- تبادل میتواند در خانه، محل کار یا هر محل تمیز دیگری انجام گیرد.
- امکان انجام فعالیتهای عادی حین وجود دیاسیلات در داخل شکم وجود دارد.
دیالیز صفاقی گردشی مداوم (CCPD)
این روش تحت عنوان دیالیز صفاقی خودکار۳(APD) نیز شناخته میشود. در واقع با استفاده از دستگاهی به نام گردانندهی خودکار، تبادلهای متعددی شبهنگام در حین خواب صورت میگیرد. گرداننده بهصرت خودکار شکم را از دیاسیلات پر کرده، مدتی مایع ساکن مانده و سپس به داخل کیسهای استریل خارج میکند. بیمار این کیسه را صبحهنگام تخلیه میکند. در CCPD:
- بیمار باید به مدت ۱۰ تا ۱۲ ساعت شبهنگام به دستگاه متصل باشد.
- نیازی به اتصال بیمار به دستگاه در روزهنگام وجود ندارد؛ اما یک تبادل باید به محض بیدار شدن انجام شود. این تبادل نیاز بیمار را تا شب تأمین میکند.
- از آن جا که نسبت به CAPD اتصال بیمار به دستگاه کمتر انجام میگیرد، احتمال بروز پریتونیت نیز به مراتب کمتر است.
برای تعیین بهترین روش درمانی، پزشک شرایط پزشکی، سبک زندگی و ارجحیتهای شخصی بیمار را در نظر میگیرد. همچنین ممکن است تغییراتی در جهت شخصیسازی برنامهی درمانی بیمار اعمال شود.
نتایج
عوامل متعددی بر عملکرد دیالیز صفاقی اثر میگذارند. به عنوان مثال، میتوان به موارد زیر در این زمینه اشاره کرد:
- تناسب اندام بیمار
- سرعت تصفیهی مواد زاید در صفاق
- میزان محلول موردستفاده
- تعداد تبادلهای روزانه
- مدت زمان سکون مایع در داخل شکم
- غلظت قند در محلول دیالیز
برای بررسی عملکرد صحیح دیالیز در حذف مواد زاید، پزشک انجام تستهای زیر را توصیه میکند:
- تست موازنهی صفاقی۴(PET): این تست نمونهی خون و محلول دیالیز بیمار را مقایسه میکند. نتایج حاصل، سرعت ورود مواد زاید از خون به دیاسیلات را نشان میدهند. از این اطلاعات میتوان نتیجه گرفت که سکون مایع در داخل شکم به مدت بیشتر یا کمتر اثرات مطلوبتری خواهد داشت.
- تست پاکسازی۵ (کلیرانس): یک نمونهی خونی و یک نمونهی محلول دیالیز به منظور تعیین میزان مواد زاید تصفیهشده از خون طی دیالیز، مورد بررسی قرار میگیرند. اگر همچنان بیمار ادرار دفع کند، پزشک یک نمونهی ادراری را نیز برای اندازهگیری غلظت مواد موجود ارزیابی میکند.
اگر نتایج تستها بر عدم تصفیهی کافی مواد زاید دلالت داشته باشند، پزشک برنامهی دیالیز بیمار را به صورتهای زیر تغییر میدهد:
- افزایش تعداد تبادلها
- افزایش میزان دیاسیلات مورداستفاده در هر تبادل
- استفاده از دیاسیلات با غلظت بالای دکستروز
پینوشت
۱.Continuous ambulatory peritoneal dialysis
۲.Continuous cycling peritoneal dialysis
۳.automated peritoneal dialysis
۴.Peritoneal equilibration test
۵.Clearance test