مواردی که در ادامه به آنها خواهیم پرداخت از جمله رایجترین تست های غربالگری دوران بارداری هستند:
تست های غربالگری سه ماهه اول بارداری
تست های غربالگری سه ماهه اول شامل سونوگرافی جنین و آزمایش خون مادری هستند. این تست های غربالگری در تشخیص وجود ناهنجاریهای مادرزادی معینی کمککننده هستند و به تنهایی و یا در ترکیب با سایر تستها مورد استفاده قرار میگیرند. تست های غربالگری سه ماهه اول در سه بخش قرار میگیرند:
- سونوگرافی به منظور تشخیص شفافیت پشت گردن جنین (Nuchal translucency) یا تست NT: در غربالگری شفافیت پشت گردن، از اولتراسوند به منظور بررسی میزان مایع پشت گردن جنین و ضخامت آن استفاده میشود.
- آزمایش سرم مادر: این آزمایشها، خون مادر باردار را از لحاظ وجود دو ماده بررسی میکند:
- بررسی پروتئین پلاسمای وابسته به حاملگی A یا PAPP-A: این پروتئین در اوایل بارداری توسط جفت تولید میشود و سطوح غیرطبیعی آن با خطر وجود ناهنجاریهای کروموزومی مرتبط است.
- گونادوتروپین کوریونی انسانی یا HCG : این هورمون در مراحل اولیه بارداری توسط جفت ساخته میشود و مقادیر غیرطبیعی آن با خطر وجود ناهنجاریهای کروموزومی مرتبط است.
این دو تست در صورتیکه همراه یکدیگر به عنوان تست های غربالگری سه ماهه اول بارداری به کار روند، توانایی چشمگیری در شناسایی ناهنجاریهای مادرزادی جنین مانند سندروم داون (تریزومی ۲۱) و سندروم ادواردز (تریزومی ۱۸) خواهند داشت.
چنانچه نتایج تست های غربلگری سه ماهه اول آنرمال باشد، با یک متخصص ژنتیک مشاوره کنید. به منظور تشخیص دقیقتر، نمونه برداری پرزهای کوریونی، آمنیوسنتز، آزمایش DNA جنینی سل فری (cell-free) و سایر تستهای سونوگرافی ممکن است انجام گیرند.
مقاله مرتبط: ۱۱ نشانهی اولیهی بارداری
تست های غربالگری سه ماهه دوم بارداری
تستهای غربالگری که در سه ماهه دوم بارداری انجام میگیرند، شامل چندین آزمایش خون هستند که مارکرهای چندگانه نامیده میشوند. این مارکرها اطلاعاتی را در مورد خطر به دنیا آوردن نوزاد با بیماریهای ژنتیکی و ناهنجاریهای مادرزادی معین، ارائه میکنند. این تست های غربالگری با نمونهبرداری از خون مادر در هفتههای ۱۵ تا ۲۰ ام بارداری (در حالت ایده آل، هفتههای ۱۶ تا ۱۸) انجام میگیرند و عبارتند از:
- بررسی آلفافتوپروتیئن (AFP): این آزمایش، خون مادر را از لحاظ وجود آلفافتوپروتئین در دوران بارداری بررسی میکند. AFP پروتئینی است که در حالت طبیعی توسط کبد جنین تولید شده و در مایعات احاطه کننده جنین مانند مایع آمنیونی وجود دارد. این پروتئین با عبور از جفت به خون مادر میرسد و آزمایش وجود آن در خون، MSAFP یا AFP سرم مادری (maternal serum AFP) نیز نامیده میشود. مقادیر غیرطبیعی AFP میتواند نشانگر موارد زیر باشد:
- ناهنجاریهای مربوط به باز ماندن لوله عصبی (ONTD=Open neural tube defects) مانند اسپاینا بیفیدا (مهره شکافدار)
- سندروم داون
- سایر ناهنجاریهای کروموزومی
- نقصهای دیواره شکمی جنین
- تولید AFP توسط بیش از یک جنین (دوقلو یا چندقلویی)
- محاسبه اشتباه سن بارداری (سطح این پروتئین در طول مدت بارداری متغیر است)
- hCG: این هورمون توسط جفت تولید میشود و گنادوتروپین کوریونی انسانی است.
- استریول: این هورمون توسط جفت تولید میشود.
- Inhibin: این هورمون توسط جفت تولید میشود.
در صورت وجود مقادیر غیرطبیعی AFP و سایر مارکرها در خون، باید تستهای دیگری نیز انجام شوند. غالبا از سونوگرافی به منظور تایید سن بارداری و بررسی ستون فقرات جنین و سایر بخشها از لحاظ وجود ناهنجاریها استفاده میشود. ممکن است به منظور تشخیص دقیق نیاز به آمنیوسنتز باشد.
بررسی این مارکرهای چندگانه تست تشخیصی به شمار نمیرود. به عبارت دیگر این آزمایشها ۱۰۰ درصد دقیق نیستند و تنها افرادی را در جمعیت که نیاز به تستهای بیشتر دارند، غربال میکنند. پس احتمال نتایج مثبت کاذب (در صورتیکه نتیجه مثبت ولی نوزاد سالم باشد) و منفی کاذب (در صورتیکه نتیجه منفی و نوزاد بیمار باشد)، وجود دارد.
چنانچه هر دو تست غربالگری سه ماهه اول و دوم انجام شوند، توانایی تستها برای تشخیص ناهنجاریها بسیار بیشتر از حالتی خواهد بود که تنها یک دسته از آنها مستقلا انجام گرفته باشند. در صورتی که هر دو تست غربالگری سه ماهه اول و دوم انجام شوند، می توان تمام موارد سندروم داون را شناسایی نمود.
مقاله مرتبط: دردهای زیر شکمی در دوران بارداری: علل و درمان خانگی
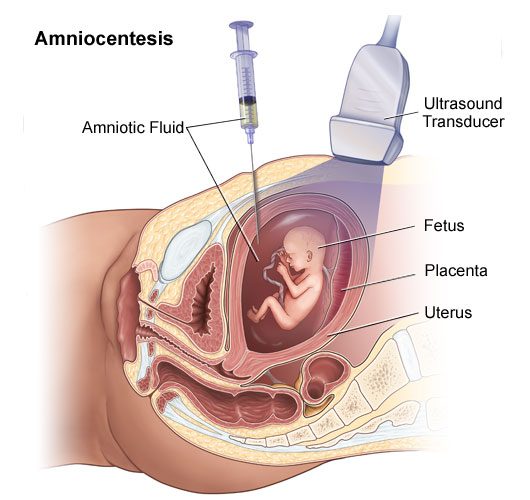
آمنیوسنتز چیست؟
آمنیوسنتز فرایندی است که برای تهیه مقادیر اندک مایع آمنیونی که جنین را احاطه کرده است به کار میرود. آمنیوسنتز میتواند ناهنجاریهای کروموزومی، نقایص ناشی از بسته نشدن لوله عصبی و سایر نقصها و بیماریهای ژنتیکی (بسته به سابقه خانوادگی و نیز وجود تجهیزات مناسب آزمایشگاهی به منظور تست آن مورد به خصوص) را تشخیص دهد. آمنیوسنتز برای زنانی که دارای خطر به دنیا آوردن نوزادانی با ناهنجاریهای کروموزومی هستند (مثلا مادران بالای ۳۵ سال) و یا مادران دارای نتایج غیرطبیعی در تستهای سرمی توصیه میشود. زمان مناسب آمنیوسنتز هفتههای ۱۵ تا ۲۰ ام بارداری است.
آمنیوسنتز چگونه انجام میشود؟
طی فرایند آمنیوسنتز، سوزنی بلند و نازک از طریق شکم مادر وارد کیسه آمنیونی میشود تا مقادیر اندکی از مایع آمنیونی به منظور بررسیهای بیشتر برداشته شود. مایع آمنیوتیک حاوی سلولهایی از بدن جنین است؛ پس حاوی اطلاعات ژنتیکی میباشد. با اینکه تعدادی از جزئیات در هر فرایند اندکی متفاوت است، عموما آمنیوسنتز بدین نحو صورت میگیرد:
- سطح شکم توسط مواد ضدعفونیکننده پاک میشود.
- پزشک ممکن است از بیحسی موضعی استفاده کند.
- از سونوگرافی به منظور بررسی مسیر سوزن توخالی به سمت کیسه آمنیونی استفاده میشود.
- مقادیر اندکی از مایع به منظور بررسیهای آزمایشگاهی برداشته می شود.
- مادران باردار باید از انجام فعالیتهای بدنی شدید تا ۲۴ ساعت پس از انجام آمنیوسنتز خودداری کنند.
- ممکن است در حین آمنیوسنتز یا پس از آن درد شکم ایجاد شود.
در حالت دوقلو و یا چندقلو بودن جنینها، نمونهبرداری باید از هر کدام از کیسههای آمنیونی انجام شود تا بتوان روی هر کدام از جنینها مطالعه کرد. گاهی اوقات انجام آمنیوسنتز امکان پذیر نیست و این موضوع بستگی به موقعیت جنین، وضعیت جفت، میزان مایع و آناتومی بدن مادر دارد. پس از آمنیوسنتز، مایه نمونه برداری شده به آزمایشگاههای ژنتیکی فرستاده میشود تا سلولها کشت و بررسی شوند. AFP نیز سنجیده میشود تا جنین از لحاظ نقایص مربوط به بسته نشدن لوله عصبی مانند اسپاینا بیفیدا، بررسی شود. نتایج بسته به آزمایشگاه، در حدود ۱۰ تا ۱۴ روز آماده میشوند.
مقاله مرتبط: آزمایشات ضروری دوران بارداری
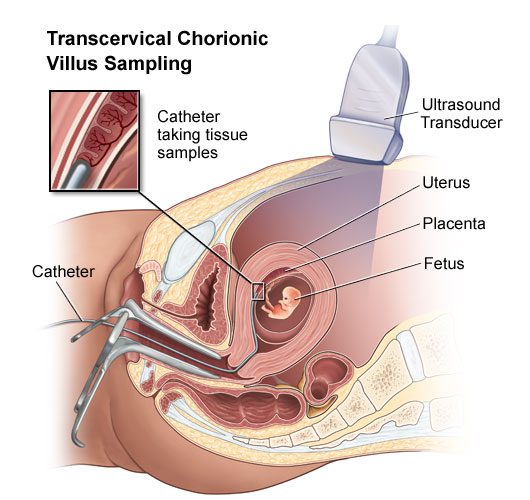
نمونه برداری از پرزهای کوریونی یا CVS چیست؟
نمونه برداری از پرزهای کوریونی از تست های غربالگری پیش از تولد است و طی آن از برخی از بافتهای جفتی نمونه برداری صورت میگیرد. این بافت محتوای ژنتیکی یکسانی با جنین دارد و میتواند به منظور تست ناهنجاریهای کروموزومی جنین و سایر اختلالات ژنتیکی مورد استفاده قرار گیرد. اختلالات تست شده در CVS بستگی به سابقه خانوادگی و تجهیزات آزمایشگاهی موجود دارند. CVS برخلاف آمنیوسنتز اطلاعاتی در مورد ناهنجاریهای مربوط به باز ماندن لولههای عصبی مانند اسپاینا بیفیدا را به دست نمیدهد. به همین علت زنان بارداری که تست CVS رویشان انجام شده، باید تست خون دیگری را نیز در هفتههای ۱۶ تا ۱۸ بارداری خود انجام دهند تا از لحاظ این دسته از ناهنجاریها نیز غربال شوند.
CVS چگونه انجام میگیرد؟
تست CVS بر روی زنان بارداری که دارای خطر بالای ناهنجاریهای کروموزومی بوده و یا در سابقه خانوادگیشان ناهنجاریهای ژنتیکی که قابل تشخیص از روی بافت جفت هستند مشاهده میشود، انجام می گیرد. CVS غالبا در هفته ۱۰ الی ۱۲ام بارداری انجام میشود. با اینکه شکل دقیق متد در حالات مختلف متفاوت است، در کل این فرایند با وارد کردن لوله کوچکی به نام کاتتر در واژن به سمت سرویکس و سپس مراحل زیر صورت میگیرد:
- از سونوگرافی به منظور هدایت کاتتر به محلی نزدیک جفت استفاده میشود.
- بافت به وسیله سرنگی که در انتهای کاتتر قرار دارد، برداشته میشود.
- در صورتیکه CVS از طریق شکم انجام شود (Transabdominal)، سوزن از راه شکم به رحم وارد شده و از بافتهای جفتی نمونهبرداری انجام میگیرد.
- ممکن است در حین CVS و یا پس از آن درد شکم ایجاد شود.
- نمونههای بافتی به آزمایشگاه ژنتیکی فرستاده شده و کشت و آنالیز میگردند. آمادهسازی نتایج بسه به آزمایشگاه حدود ۱۰ روز تا دو هفته طول میکشد.
در صورت دوقلویی یا چندقلویی بودن بارداری، معمولا نیاز هست که از هر کدام از جفتها نمونهبرداری کنیم. با این حال، به علت پیچیدگی فرایند و موقعیت جفتها، انجام CVS در این شرایط همیشه امکان پذیر نیست.
ممکن است CVS برای برخی از زنان پیشنهاد نشود و یا اینکه نتایج حاصلشده ۱۰۰ درصد قطعی نباشند. در این حالت ممکن است نیاز به آمنیوسنتز داشته باشیم. در برخی از موارد ممکن است به علت وجود عفونت واژنی فعال مانند هرپس و گونوره آ، انجام فرایند ممنوع باشد. همچنین گاهی اوقات نمونهای که پزشک تهیه میکند، به مقدار کافی دارای بافت مناسب برای کشت در آزمایشگاه نیست و درنتیه نتایج ناقص هستند.
مانیتورینگ جنین چیست؟
در اواخر حاملگی و هنگام زایمان، ممکن است پزشکتان بخواهد ضربان قلب جنین و سایر عملکردهای آن را بررسی کند. بررسی ضربان قلب جنین متدی برای چک کردن سرعت و ریتم ضربان است و به طور میانگین ۱۱۰ تا ۱۶۰ بار در دقیقه است. ضربان قلب جنین با تغییر شرایط داخل رحم و در اثر پاسخ به این شرایط تغییر مییابد و در صورتیکه سرعت و یا الگوی آن غیرطبیعی باشد، احتمالا جنین اکسیژن کافی دریافت نمیکند و یا اینکه مشکلات دیگری وجود دارند. الگوی غیرطبیعی همچنین میتواند نشاندهنده ضرورت زایمان سزارین باشد.
مانیتورینگ جنین چگونه انجام میگیرد؟
ابتداییترین روش انجام این کار استفاده از فتوسکوپ (نوعی استتوسکوپ) است. روش دیگر، دستگاه داپلری است که به صورت دستی راهاندازی میشود و غالبا در معاینات پیش از تولد به منظور بررسی تعداد ضربانهای قلب جنین به کار میرود. هنگام زایمان، مانیتورینگ جنین به صورت پیوسته و الکترونیکی انجام میگیرد. مانیتورینگ الکترونیک، صرف نظر از جزئیات آن، به صورت زیر اجرا میشود:
- از ژل به عنوان واسطهای میان ترانسداکتور اولتراسوند و شکم مادر استفاده میکنیم.
- ترانسداکتور اولتراسوند توسط نوارهایی به شکم مادر متصل شده و ضربان قلب جنین را به یک ریکوردر منتقل میکند. این ضربان سپس روی صفحه نمایش و روی یک کاغذ مخصوص چاپ میشود.
- حین انقباضات، یک دستگاه تاکودینامومتر خارجی (نوعی دستگاه مانیتورینگ که توسط کمربندی بر بالای رحم قرار میگیرد) الگوی انقباضات را ثبت مینماید.
- گاهی اوقات به منظور تعیین دقیقتر ضربانات قلب جنین نیازمند یک دستگاه مانیتورینگ داخلی خواهیم بود. به منظور استفاده از این دستگاه باید کیسه آب که حاوی مایع آمنیونی است باید کاملا تخلیه و گردن رحم گشاد شود. در این حالت الکترود به جمجمه جنین متصل میگردد.
تست تحمل گلوکز چیست؟
اولین تست که در طول یک ساعت انجام میشود، تست گلوکز نام دارد. در صورتی که نتایج این تست آنرمال باشند، تست تحمل به گلوکز انجام میشود. تست تحمل به گلوکز در هفتههای ۲۴ تا ۴۸ بارداری اجرا و سطح گلوکز خون مادر را میسنجد. سطوح غیرطبیعی گلوکز ممکن است نشانگر دیابت قندی باشد.
تست تحمل به گلوکز چگونه انجام میگیرد؟
در حالت کلی، تست تحمل گلوکز، صرف نظر از جزئیاتی که در فرایندهای مختلف متفاوت است، به صورت زیر انجام میگیرد:
- از مادر باردار خواسته میشود که در روز آزمایش تنها آب بنوشد.
- نمونه اولیه ناشتای خون از ورید گرفته میشود.
- محلول ویژهای از گلوکز به شما داده میشود که باید آن را بنوشید.
- در طول چندین ساعت، چندین بار از شما خون گرفته میشود تا سطح گلوکز بدنتان اندازهگیری شود.
آزمایش کشت استرپتوکوک گروه B چیست؟
استرپتوکوکهای گروه B یا GBS باکتریهایی هستند که در دستگاه تناسلی تحتانی ۲۵ درصد از زنان یافت میشوند. عفونت ناشی از GBS معمولا پیش از بارداری مشکلی ایجاد نمیکنند، اما میتوانند باعث بیماریهای شدیدی در مادران باردار شوند. GBS ها میتوانند کوریوآمونیت (عفونت بافت جفتی) و عفونتهای پس از زایمان را ایجاد کنند. عفونتهای دستگاه اداری که از این باکتریها ناشی میشود، میتواند باعث زایمان زودرس و یا عفونت کلیه و سپسیس گردد.
GBS مهمترین علت عفونتهای تهدیدکننده حیات در نوزادان مانند ذاتالریه و مننژیت میباشد. نوزادان در حین بارداری و یا حین عبور از کانال زایمانی مبتلا به این عفونتها میگردند. مراکز کنترل و پیشگیری بیماریها (The Centers for Disease Control and Prevention) پیشنهاد میکنند که غربالگری تمام زنان باردار از لحاظ کلونیزاسیون استرپتوکوکهای گروه B در واژن و رکتوم و در هفتههای ۳۵ تا ۳۷ بارداری انجام گیرد. درمان مادرانی که دارای فاکتورهای ریسک مشخص یا کشت مثبت میباشند، الزامی است تا خطر انتقال GBS به نوزاد کاهش یابد. کودکانی که مادرانشان درمان آنتی بیوتیکی GBS را دریافت میکنند، احتمال بیماری در آنها ۲۰ برابر کمتر از حالت عدم دریافت درمان توسط مادر است.
سونوگرافی چیست؟
اسکن سونوگرافی تکنیکی تشخیصی است که از امواج صوتی با فرکانس بالا به منظور تشکیل تصویری از ارگانهای داخلی بدن بهره میگیرد. سونوگرافی از تست های غربالگری دوران بارداری است که برای بررسی رشد جنین و زمان زایمان استفاده میشود و به علل زیر در طول بارداری استفاده میشوند:
در سه ماهه اول
- تشخیص سن بارداری
- تعیین تعداد جنینها و ساختار بافتی جفت
- تشخیص حاملگی نابه جا یا سقط
- بررسی رحم و آناتومی لگن
- در برخی از موارد، شناسایی ناهنجاریهای جنینی
در سه ماهه دوم (هفتههای ۱۸ تا ۲۰)
- تایید سن حاملگی
- تعیین تعداد جنینها و بررسی ساختار بافتهای جفتی
- همراه با سایر تست های غربالگری دوران بارداری مانند آمنیوسنتز
- بررسی آناتومی جنین به منظور تشخیص وجود ناهنجاریها
- تعیین میزان مایع آمنیونی
- بررسی الگوی جریان خون
- مشاهده رفتار و فعالیت جنین
- اندازهگیری طول گردن رحم
- بررسی رشد جنین
سه ماهه سوم
- بررسی رشد جنین
- تعیین میزان مایع آمنیونی
- تعیین موقعیت جنین
- ارزیابی وضعیت جفت
اسکن سونوگرافی چگونه انجام میشود؟
با اینکه در هر فرایند جزئیات متفاوت هستند، فرایند کلی انجام سونوگرافی به ترتیب زیر است. در دوران بارداری دو نوع از سونوگرافی انجام میگیرد:
- سونوگرافی شکمی: در این حالت از ژل به عنوان ماده حد واسط میان شکم و پروب سونوگرافی استفاده میشود. پروب برای تشکیل تصویر باید روی ژل حرکت داده شود.
- سونوگرافی از راه واژن (ترانس واژینال): در این حالت، پروب سونوگرافی کوچکتری در داخل واژن و قسمت پشتی آن قرار داده میشود. سونوگرافی ترانس واژینال تصاویر واضحتری ایجاد میکند و غالبا در اوایل بارداری استفاده میشود.
انواع تکنیکهای تصویربرداری اولتراسوند فراوان هستند. معمولترین آنها سونوگرافی دوبعدی است و تصاویری مسطح از یکی از نماها را ارائه میکند. در صورتیکه نیاز به اطلاعات بیشتری باشد، میتوان از آزمایش سونوگرافی سه بعدی استفاده نمود. این تکنیک نیاز به ابزارها و آموزش ویژه دارد. با استفاده از این تصویر، پزشک میتواند عرض، طول و عمق تصویر را مشاهده کند که در تشخیص بسیار کمککننده میباشد. این تصاویر می توانند ذخیره شده و در معاینات بعدی نیز بررسی شوند.
آخرین تکنولوژی سونوگرافی چهاربعدی است و پزشک به وسیله آن میتواند حرکات نوزاد متولدنشده را به صورت زنده مشاهده نماید. با استفاده از تصاویر چهاربعدی، تصاویر سهبعدی به صورت پیوسته آپدیت می شوند و نمای زندهای از نوزاد پدید میآید.
سونوگرافی تکنیکی است که دائما در حال توسعه و بهبود می باشد. نتایج حاصل از سونوگرافی مانند تمام تستها ممکن است کاملا دقیق نباشند. با این حال اطلاعاتی که از این طریق به دست میآیند برای والدین و پزشکان بسیار باارزش هستند و به کمک آنها میتوان مراقبت از مادر و جنین را بتر مدیریت نمود. به علاوه، سونوگرافی این امکان را برای پدرو مادر فراهم میکند تا فرزندشان را پیش از تولد ببینند و بتوانند به صورت اولیه با یکدیگر ارتباط برقرار کنند.
مزایا و معایب سونوگرافی به عنوان یکی از تست های غربالگری دوران بارداری چیست؟
تنها ریسک شناخته شده سونوگرافی، احساس ناراحتی خفیفی است که از فشار پروب سونوگرافی روی شکم و واژ ن حاصل می شود. این تکنیک فاقد هر گونه پرتوزایی است. سونوگرافی از راه واژن نیازمند پوشاندن پروب با غلافی از جنس پلاستیک یا لاتکس است و ممکن است در برخی بیماران ایجاد واکنشهای آلرژیک نماید.
سونوگرافی جنین گاهی اوقات در ساختارهای غیرپزشکی نیز انجام میشود تا برای والدین از جنین تصاویر و فیلمهای یادگاری تهیه کنند! با اینکه فرایند سونوگرافی به خودی خود ایمن است و خطری برای جنین ندارد، ممکن است انجام آن توسط پرسنل بیتجربه اطلاعات نادرستی را در مورد سلامت جنین در اختیار والدین قرار دهد و یا اینکه برخی از ناهنجاریها شناخته نشوند. انجام این کار توسط پرسنل آموزشدیدهای که بتوانند به خوبی از عهده تفسیر تصاویر بربیایند، پیشنهاد میشود.
غربالگری ژنتیکی چیست؟
بسیاری از ناهنجاریهای ژنتیکی میتوانند پیش از تولد شناسایی شوند. در صورتیکه شما یا شریک جنسیتان در سابقه خانوادگی خود دارای ناهنجاریهای ژنتیکی باشید و یا فرزندی دارای ناهنجاری ژنتیکی داشته باشید، پزشک به شما انجام تست غربالگری ژنتیکی را توصیه خواهد کرد. از جمله اختلالات ژنتیکی که میتوانند پیش از تولد شناسایی شوند، عبارتند از:
- فیبروز کیستیک
- دیستروفی عضلانی دوشن
- هموفیلی A
- تالاسمی
- آنمی داسی شکل
- کلیه پلی کیستیک
- بیماری تای ساک
متدهای غربالگری ژنتیکی کدامها هستند؟
متدهای غربالگری ژنتیکی شامل موارد زیر میباشند:
- اسکن اولتراسوند
- تست آلفافتوپروتئین یا مارکرهای چندگانه
- نمونه برداری از پرزهای کوریونی
- آمنیوسنتز
- نمونه برداری از خون بند ناف از راه پوست