دانشمندان مدتها بود درتلاش بودند موفقیت روشی که ۱۲ سال پیش منجر به درمان HIV شده بود را دوباره تکرار کنند. به نظر میرسد با بیماری که او را «بیمار لندنی» یا «London patient » مینامند موفق شدهاند این کار را انجام دهند.
بعد از آغاز شیوع و همهگیری ویروس HIV، این دومین بار است که یک بیمار مبتلا به این ویروس ایجاد کنندهی AIDS درمان شده است.
این خبر تقریباً ۱۲ سال پس از اولین درمان بیمار مبتلا به این ویروس به گوش میرسد. شاهکاری که مدتها بود محققان درتلاش بودند که تکرارش کنند اما شکست میخوردند. این موفقیت غافلگیرکننده اکنون این باور را تایید میکند که اگرچه سخت است اما درمان HIV ممکن است.
بیشتر بخوانید:
محققین باید گزارشات خود را در مجله Nature منتشر کنند و تعدادی از جزئیات را در کنفرانس Retroviruses and Opportunistic Infections در شهر سیاتل ارائه دهند.
دانشمندان عموماً این مورد را با عنوان بهبود بلند مدت توصیف میکنند. در مصاحبهها، بیشتر متخصصین با آگاهی به این که وقتی فقط دو مورد رهایی از این ویروس رخ داده سخت است که با کلمهی درمان آن را توصیف کنند، آن را درمان مینامند.
هر دو مورد رهایی از ویروس بعد از پیوند مغز استخوان به فرد آلوده به ویروس رخ دادهاند. اما این پیوند مغز استخوان با هدف درمان سرطان فرد آلوده به ویروس HIV بود و نه برای درمان ویروس.
بعید به نظر میرسد پیوند مغز استخوان در آینده گزینهی درمان واقعی ایدز باشد. امروزه داروهای بسیار قدرتمندی برای کنترل عفونت HIV وجود دارند درحالی که پیوند مغز استخوان با بوجود آوردن عوارض خطرناکی که میتوانند تا سالها باقی بمانند، خطرناک است.
اما محققان میگویند مسلح سازی بدن با استفاده از سلولهای ایمنی که بهصورت مشابه برای مقاومت در برابر HIV تنظیم شدهاند، میتواند به عنوان درمان کاربردی موفقیت آمیز باشد.
دکتر Annemarie Wensing – ویروسشناس دانشگاه مرکز پزشکی Utrecht در هلند – گفت:
«این اتفاق میتواند موجب القای این به مردم شود که درمان یک رویا نیست. درمان قابل دستیابی است.»
دکتر Wensing همکار رهبری IciStem است که یک کنسرسیوم از دانشمندان اروپایی است که پیوند سلولهای بنیادی برای درمان عفونت با HIV را مطالعه میکنند. این کنسرسیوم توسط AMFAR (سازمان تحقیقات ایدز آمریکا) حمایت میشود.
بیمار جدید خواسته که ناشناس باقی بماند و دانشمندان به او با عنوان «بیمار لندنی» یا «London patient » اشاره میکنند.
این بیمار طی یک ایمیل به نیویورک تایمز چنین گفت:
«من درقبال کمک به پزشکان برای فهمیدن این که این اتفاق چگونه رخ داده احساس مسئولیت میکنم؛ پس آنان میتوانند با یافتن پاسخ علم را پیشرفت دهند.»
وی همچنین افزود که فضیلت درمان سرطان و HIV در او به صورت همزمان، سورئال و سخت بود.
«من هرگز فکرش را نمیکردم در طول عمر زندگی من درمانی برای آن وجود داشته باشد.»
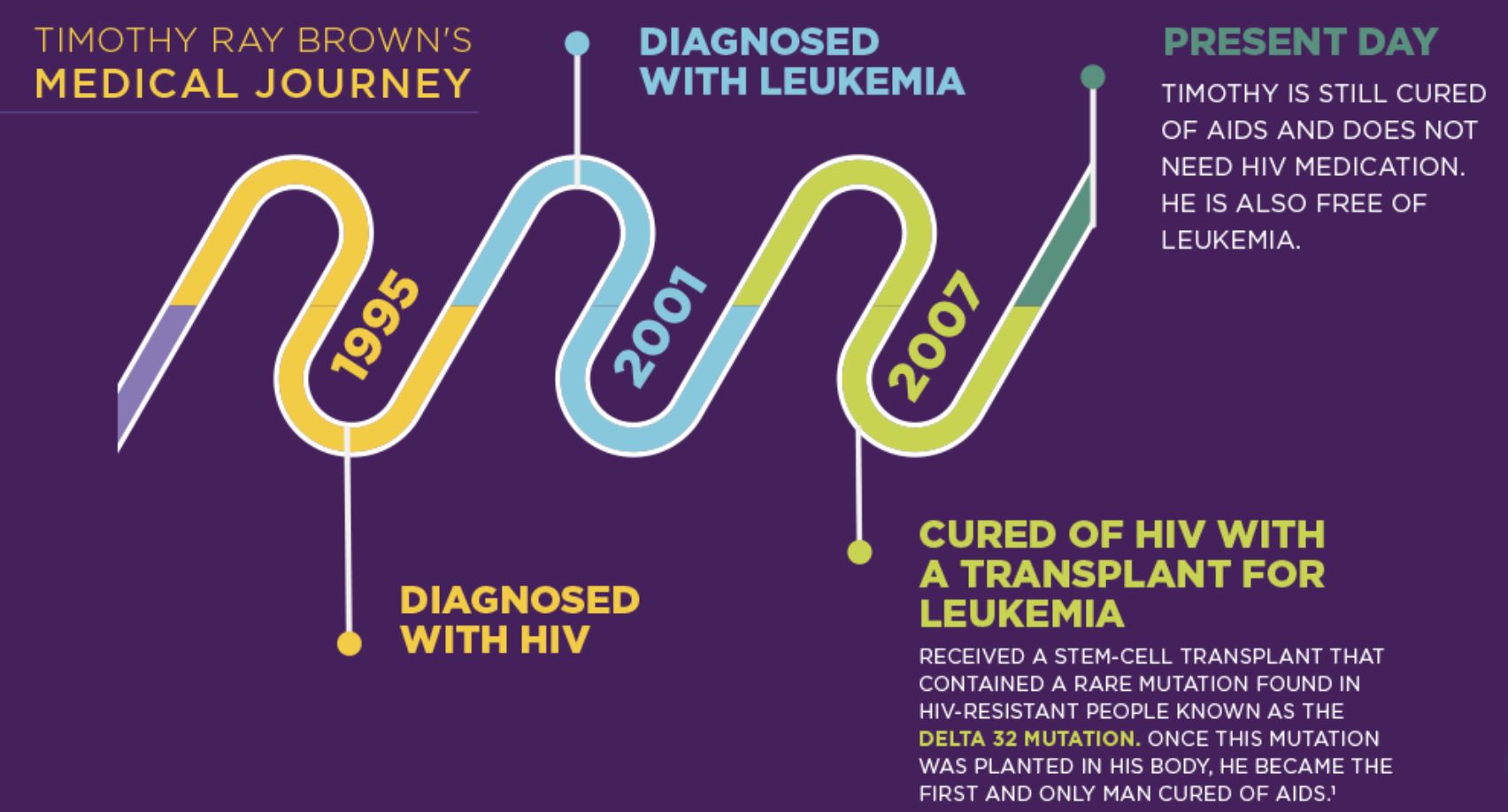
در کنفرانسی مشابه در سال ۲۰۰۷، یک پزشک آلمانی اولین مورد از چنین درمانی را در «بیمار برلینی» یا «Berlin patient» توضیح داده بود. فردی که بعدا شناخته شد و Timothy Ray Brown نام داشت، ۵۲ است و هماکنون در Palm Springs کالیفرنیا زندگی میکند.
خبرها راجع به آن ابتدا در پشت یک اتاق کنفرانس بر روی یک پوستر ظاهر شد و توجه کمی به خودش جلب کرد. زمانی که مشخص شد آقای Brown درمان شده است، محققین شروع به کار کردند تا این کار را با سایر بیماران مبتلا به سرطان که آلوده به ویروس بودند تکرار کنند.
وروس به صورت پشت سر هم در افراد شروع به فعالیت شدید کرد؛ این حالت معمولاً نه ماه بعد از این که بیماران مصرف داروهای ضد ویروسی را متوقف کردند یا سرطانشان عود کرد اتفاق افتاد. این شکستها باعث شد محققین دائماً از خود بپرسند که آیا درمان آقای Brown یک اتفاق باقی خواهد ماند یا نه.
بیشتر بخوانید:
آقای Brown مبتلا به لوسمی بود و زمانی که شیمیدرمانی موفق به متوقف کردن بیماری نشد، وی نیازمند دو بار پیوند مغز استخوان شد.
پیوندها از اهدا کنندهای بودند که پروتئینی به نام CCR5 در بدن او جهش یافته بود. این پروتئین بر سطح برخی سلولهای ایمنی قرار گرفته است. ویروس HIV از این پروتئین استفاده میکند تا وارد سلولهای ایمنی شود اما نمیتواند به نسخهی جهش یافته متصل شود.
آقای Brown داروهای قوی تضعیف سیستم ایمنی دریافت میکرد که امروزه دیگر مورد استفاده قرار نمیگیرند. او تا ماهها بعد از پیوند از عوارض شدیدی رنج میبرد. او در کمای القا شده در یک سطح خاص قرار گرفت و تقریبا مرده بود.

دکتر Steven Deeks – متخصص بیماری ایدز که آقای Brown را درمان کرده است – گفت:
«او توسط مراحل درمان کاملاً مستهلک شده بود. پس ما همیشه از خود میپرسیدیم آیا تمام این شرایط (تخریب شدید سیستم ایمنی) توصیف کنندهی علت درمان Timothy بودند که فرد دیگری درمان نشد یا نه.»
بیمار لندنی به این سوال پاسخ داد. تجربهای نزدیک به مرگ برای کارگر بودن روش لازم نیست.
او مبتلا به لنفوم هوچکین بود و در ماه مه سال ۲۰۱۶ از اهداکنندهای که CCR5 جهش یافته داشت، پیوند مغز استخوان دریافت کرد. او نیز داروهای تضعیف کنندهی سیستم ایمنی دریافت کرد اما درمانش شدت کمتری داشت و مطابق با استانداردهای موجود برای بیماران پیوندی بود.
او مصرف داروهای ضد HIV را در سپتامبر سال ۲۰۱۷ متوقف کرد و اولین بیمار بعد از آقای Brown شد که یک سال پس از قطع مصرف داروها از ویروس رهایی یافته.
دکتر Ravindra Gupta – ویروسشناس دانشگاه College London که یافتهها را در نشت سیاتل ارائه کرد – گفت:
«من فکر میکنم این کار بازی را کمی عوض میکند. بعد از بیمار برلینی، همه فکر میکردند باید به سر حد مرگ برسی تا بتوانی HIV را درمان کنی اما اکنون دیگر اینطور نیست.»
با اینکه بیمار لندنی به حد آقای Brown بیمار نشد، اما پروسهی درمانی به همان خوبی عمل کرد. پیوند، سرطان را بدون عوارض از بین برد. به نظر میرسد سلولهای ایمنی پیوند زده شده کاملاً جایگزین سلولهای آسیب پذیر شدهاند.
بیشتر افرادی که جهش مقاومت به HIV را دارند و دلتا ۳۲ نامیده میشوند، جزو نژاد شمال اروپا میباشند. IciStem یک پایگاه اطلاعاتی از حدود ۲۲۰۰۰ اهداکننده از این دست را نگهداری میکند.
تا اکنون، دانشمندان این مرکز ۳۸ بیمار آلوده به HIV را که پیوند مغز استخوان دریافت کردهاند پیگری میکنند. ۶ نفر از اهداکنندهها جهش یافته نیستند.
بیمار لندنی نفر ۳۶ام لیست میباشد. مورد دیگر که شمارهی ۱۹ لیست میباشد، «بیمار دوسلدوروف» یا « Düsseldorf patient » نام دارد و چهار ماه است داروهای ضد HIV را قطع کرده است. نتایج این مورد نیز اواخر این هفته در کنفرانس سیاتل ارائه خواهد شد.
[نتایج نفر سوم نیز منتشر شد و درمان موفقیت آمیز بود که میتوانید خبر مربوط به آن را در دکتر مجازی بخوانید]
دانشمندان این کنسرسیوم، خون بیمار لندنی را بارها آزمایش کردهاند تا بلکه علامتی از ویروس HIV در آن پیدا کنند. آنان یک مورد علامت ضعیف از آلودگی مداوم از بین ۲۴ نمونه یافتند اما بیان میکنند که این نتیجه ممکن است به علت آلودگی نمونه ایجاد شده باشد.
حساسترین تست نیز نتوانست هیچ ویروسی در گردش خون این فرد پیدا کند. آنتیبادی علیه ویروس HIV همچنان در خون او وجود داشتند اما سطحشان با گذشت زمان کاهش مییافت. خط سیری شبیه به آنچه در آقای Brown مشاهده شده بود.
دکتر Gupta گفت:
«هیچکدام از اینان تضمین نمیکرد که بیمار جان سالم به در برده، اما مشابهتها به بهبود آقای Brown علتی بر خوشبینی بود. به نوعی، تنها کسی که میتوان این فرد را با او مستقیماً مقایسه کرد، بیمار برلینی است. این تنها نوعی از استاندارد است که ما هماکنون در اختیار داریم.»
بیشتر متخصصینی که از جزئیات خبر دارند، اتفاق نظر دارند که این مورد جدید یک درمان درست است اما برخی به طور کلی از ارتباط آن با درمان ایدز نامطمئن هستند.
دکتر Anthony Fauci – مدیر موسسهی Allergy and Infectious Diseases – گفت:
«من مطمئن نیستم که چه به ما میگوید. این کار با Timothy Ray Brown انجام شدهبود و اکنون مورد دیگری در اختیار داریم، خوب حالا که چه؟ الآن با این اتفاق به کجا میرسیم؟»
دکتر Deeks و سایرین گفتند یک امکان این است که روشهای ژندرمانی را برای از کار انداختن CCR5 روی سلولهای ایمنی یا سلولهای بنیادی بوجود آورندهی آنان توسعه دهیم. این سلولهای مقاوم به HIV میتوانند نهایتاً ویروس را از بدن پاک کنند.
(CCR5 پروتئینی است که دانشمند چینی به نام He Jiankui ادعا کرده در تلاش برای مقاوم ساختن حداقل دو کودک نسبت به HIV، با تغییر ژنتیکی آن را اصلاح کرده. آزمایشی که سرزنش جهانیان را درپی داشت.)
شرکتهای زیادی به دنبال ژندرمانی هستند اما هنوز موفق نشدهاند. این اصلاح باید تعداد مناسبی از سلولها را در محل مناسب هدف قرار دهد، برای مثال فقط سلولهای مغز استخوان را تحت تاثیر قرار دهد نه سلولهای مغزی را. همچنین فقط ژنهای مستقیم تولید CCR5 را متاثر کند.
بیشتر بخوانید:
- ژن درمانی در ۲۰۱۹
- ژن درمانی در ۲۰۱۹؛ کاربرد ژندرمانی در رشتۀ ایمونولوژی و درمان بیماری های دستگاه ایمنی
دکتر Mike McCune – یکی از مشاوران ارشد بهداشت جهانی بنیاد Bill and Melinda Gates Foundation – گفت:
«سطوح مختلفی از دقت عملکرد وجود دارد که باید حصول یابد. نگرانیهایی نیز وجود دارد که ممکن اشت شما موفق نشوید و در این صورت ممکن است آرزوی مرگ کنید.»
وی همچنین گفت گروهای مختلفی دارند بر روی همهی این موانع کار میکنند. در نهایت ممکن است موفق شوند یک سیستم تحویل ویروسی ایجاد کنند که با تزریق به بدن فرد، همهی گیرندههای CCR5 را یافته و حذف کند؛ یا یک سلول بنیادی مقاوم به HIV ایجاد کنند که میتوان در هر فرد مبتلایی به کار برد.
او گفت:
«همهی اینها رؤیاست، درست است؟ مواردی که هنوز فقط نقشه هستند. این رؤیاها با مواردی اینچنینی انگیزه بوجود آوردهاند. این موضوع به ما کمک میکند بدانیم در آینده باید چه کار کنیم.»
موردی که باید درمورد آن جانب احتیاط را رعایت کرد این است که بیمار همچنان نسبت به ویروس HIV نوع دیگری به نام X4 آسیب پذیر است چراکه این ویروس از پروتئین دیگری که CXCR4 نام دارد استفاده میکند تا وارد سلول شود.
دکتر Timothy J. Henrich – متخصص بیماری ایدز در دانشگاه دانشگاه کالیفرنیای سانفرانسیسکو – گفت:
«این کار فقط زمانی کارگر خواهد بود که ویروس فقط از CCR5 برای ورود به سلول استفاده کند و این موضوع درمورد حدود ۵۰ درصد بیماران مبتلا به HIV صادق است.»
حتی زمانی که فرد تعداد کمی ویروس فقط از نوع X4 دارد، این ویروس ها در غیاب نوع دیگر، بدون رقیب تقسیم خواهند شد. فعلاً حداقل یک مورد گزارش شده است که فردی که از یک فرد دلتا ۳۲ پیوند دریافت کرده بود، بعداً با ابتلا به ویروس X4 آلودگی را مجدداً کسب کرد. (آقای Brown برای پیشگیری از ابتلا به X4، روزانه قرص پیشگیری از HIV مصرف میکند.)
آقای Brown میگوید امیدوار است درمان بیمار لندنی نیز مانند درمان خودش پایداری داشته باشد. او گفت:
«اگر در علم پزشکی اتفاقی افتاد، میتواند تکرار شود. مدتها بود منتظر یک همراه و شریک بودم.»