آرتریت روماتوئید (RA) یکی از بیماری های مفصلی میباشد که ممکن است به صورت سیستمیک و مزمن باشد و تمایل به درگیر کردن مفاصل diarthrodial دارد. در صورت وجود ۴ معیار از موارد زیر تشخیص RA داده میشود:
١۔ خشکی صبحگاهی بیشتر از یک ساعت
۲ – تورم (نسج نرم) در ۳ مفصل یا بیشتر
٣- تورم (نسج نرم) در مفصل دست (MCP،PIP ، مچ دست)
۴- تورم قرینه (نسج نرم) مفاصل
۵ – ندولهای زیرجلدی
۶- وجود فاکتور روماتوئیدی (RF) در سرم
۷- وجود تغییرات رادیوگرافی در دست و مچ دست به صورت استئوپنی اطراف مفصل و خوردگی سطح مفصلی در RA مفاصل بین انگشتی بالایی (PIP) و مفصل متاکارپوفالانژیال (MCP) اغلب درگیر میشود ولی مفاصل بین انگشتی تحتانی (DIP) در دست معمولا درگیر نمیشوند، در حالی که در استئوآرتریت بیشتر مفاصل بین انگشتی تحتانی درگیر میشوند. هر چه مدت خشکی صبحگاهی طولانی تر باشد نشانه فعالتر بودن بیماری است.
در ۲۰ تا ۳۹ درصد بیماران عارضه به صورت تک مفصلی است که در این موارد معمولاً زانو درگیر میشود. این بیماری ممکن است با بیماری لوپوس اریتماتوی سیستمیک (SLE) و آرتریتهای ویروسی اشتباه شود. در بیماران مسن میبایست پلی میالژیا روماتیکا، هیپوتیروئیدی و سندرمهای پارانئوپلاستیک را در نظر داشت. در این بیماری در مایع مفصلی گلبولهای سفید بیش از ۱۰٫۰۰۰ با ارجحیت چند هستهای ها (معمولاً بیش از ۸۰ درصد) دیده میشود.
مقاله مرتبط: مکانیسم کامل شکلگیری روماتوئید آرتریت
هدف در درمان آرتریت روماتوئید کنترل درد، حفظ حداکثر عملکرد عضو و جلوگیری از تخریب و بدشکل شدن مفاصل است. سه دسته دارو در این بیماران استفاده از میشود:
۱- NSAIDs : جهت کنترل درد و التهاب بیمار بوده و تأثیری در جریان زمینهای بیماری به خصوص جلوگیری از تخریب و خوردگی مفصل ندارند.
۲- داروهای ضد روماتیسمی آهسته اثر (SAARDs): باعث جلوگیری از پیشرفت بیماری و تخریب و خوردگی و مفاصل میشود مثل: طلا، کلروکین، سولفاسالازین، متوترکسات و سیکلوسپورین.
۳- کورتیکواستروئیدها
Synoviorthesis به مفهوم ایجاد فیبروز در پرده سینوویال به کمک مواد رادیواکتیو (سینووکتومی رادیواکتیو) ممکن است مفید باشد.
فیزیوتراپی و کاردرمانی به همراه استفاده از ارتوزهای مختلف کمک کننده است. انجام سینوكتومی برای جلوگیری از تخریب مفصل در موارد مقاوم به دارو، انجام کپسولوتومی برای اصلاح کنتراکچرهای مفصلی، آترودز یا خشک کردن مفاصل بیشتر در مچ پا و مچ دست و تعویض كامل مفصل در موارد تخریب شدید مفصلی در مفاصل هیپ، زانو، آرنج و شانه از اعمال جراحی شایع در آرتریت روماتوئید میباشد. در دست علاوه بر اعمال جراحی فوق الذکر اعمال دیگری مانند تاندون ترانسفر و یا اصلاح بدشکلی های دست نیز انجام میشود.
حدود ۵۰ درصد این بیماران در عرض ۵ سال در انجام کار قبلی خود ناتوان میشوند. مهمترین علل مرگ و میر آن عفونت، بیماریهای کلیه و ریه و خونریزیهای گوارشی است.
همکاری نزدیک متخصصان ارتوپدی و روماتولوژی برای درمان این بیماران ضروری است.
اسپوندیلوآرتروپاتی های سرونگاتیو
شامل گروهی از بیماریهای روماتیسمی میشود که علایم بالینی بیماریهای روماتیسمی دارند منتهی RF و ANA در آنها منفی است. چهار نوع آن عبارتند از:
۱- اسپوندیلیت آنکیلوزان(Spondylitis Ankylosing): در مردان شایع تر است.
۲- آرتریت واکنشی(Reactive Arthritis) یا رایتر (Reiter): در صورتی که درگیری ناشی از عفونت کلامیدیایی و ادراری – تناسلی باشد در مردان شایع تر است ولی در موارد به دنبال درگیری گوارشی شیوع جنسی یکسان است.
۳- آرتریت آنتروپاتیک (Arthritis Enteropathic) که همراه بیماریهای التهابی روده (IBD) است.
۴- آرتریت پسوریازیسی (Psoriatic Arthritis)
ساکروایلئیت (Sacroilitis) و اسپوندیلیت (Spondylitis) مشخصههای اصلی اسپوندیلوآتروپاتی هستند و در سایر بیماریهای روماتیسمی دیده نمیشوند. Morning stiffness عموما شدید است و ممکن است ساعتها طول بکشد. به تدریج مفاصل ساکروایلیاک و ستون فقرات کم تحرک شده و در نهایت به یکدیگر جوش میخورند. سپس درگیری مفاصل دندهای-مهره ای، سبب کاهش میزان اتساع قفسه صدری و مشکلات تنفسی میشود. پس از جوش خوردگی استخوانی درد بیمار به طور قابل ملاحظهای کاهش مییابد. درگیری التهابی محل اتصال تاندون ها به استخوان یا انتروپاتی (enthesopathy) در نواحی مختلف مانند زواید خاری مهرهها، اتصال دنده به جناغ، برجستگی ایسکیال و تاندون آشیل میتواند رخ دهد. آرتریت در مفاصل محیطی به صورت غیرقرینه است.
بیماریهای التهابی اتاق قدامی چشم یا اووئیت (Uveitis) از علایم خارج مفصلی شایع در این بیماران به خصوص در افرادی که HLA – B27 مثبت دارند، میباشد. در بیماران مبتلا به آرتریت واکنشی یا رایتر، اورتریت (Urethritis) و التهاب ملتحمه یا کونژنکتیویت (Conjunctivitis) علایم مشخصه میباشند.
اولین علامت رادیولوژیک ساکروایلئیت است که به صورت اسکلروز و خوردگی مفصل ساکروایلیاک شروع شده و نهایتاً به جوش خوردگی این مفصل منجر میشود. تغییرات در ستون فقرات به صورت استخوانی شدن آنولوس فیبروسوس، کلسیفیکاسیون رباطهای اسپاینال، اسکلروز تنه مهرهها و آنکیلوز مفاصل آپوفیزیال میباشد که در نهایت منجر به جوش خوردن مهرهها به یکدیگر و ایجاد نمای نی خیز ران (Bamboo Spine) میشود
این بیماران درمان قطعی ندارند. درمان دارویی در این بیماران اساساً با NSAID به خصوص ایندوسید انجام میگیرد. کورتیکواستروئیدهای سیستمیک در این بیماران در تظاهرات مفصلی تأثیر شناخته شده ندارد. در موارد درگیری چشمی استفاده سریع و به موقع از کورتیکواستروئید سیستمیک و موضعی و گاهاً استفاده داروهای ایمونوساپرسیو لازم و ضروری است.
فیزیوتراپی، توانبخشی و آموزش در این بیماران از اهمیت بالایی برخوردار است. اعمال جراحی در مواردی که مفاصل محیطی مانند ران درگیر باشد با انجام تعویض کامل این مفصل و در مواردی که ستون مهرهای در وضعیت کیفوز شدید جوش خورده باشد به طوری که بیمار در موقع راه رفتن نتواند جلوی پای خود را ببیند، با استئوتومی ستون مهره ای انجام میپذیرد.
لوپوس اریتماتوس سیستمیک (SLE)
یک بیماری اتوایمون سیستمیک با وجه مشخصه وجود اتوآنتی بادی است. تظاهرات آن میتواند به صورت تظاهرات خفیف پوستی و مفصلی و یا به صورت تظاهرات شدید سیستمیک و نارسایی ارگانهای مختلف و پانسایتوپنی باشد. تظاهرات اسکلتی به صورت آرتریت، آرترالژی، میوزیت، نکروز آواسکولر استخوان میتواند باشد. آرتریت لوپوسی برخلاف آرتریت روماتوئید، عموماً تخریب و خوردگی مفصلی نمیدهد. تخریب مفصلی میتواند ثانویه به نکروز آواسکولر سر استخوان ران رخ دهد.
این بیماری نیز فعلاً درمان قطعی ندارد. درمان دارویی ضد التهاب در این بیماران کورتیکواستروئیدها هستند و NSAIDها به جز در موارد خفیف کمک زیاد نمی کنند.
داروهای ایمونوساپرسیو در موارد خاص استفاده شده و درمانهای جراحی در موارد رخداد نکروز آواسکولر توصیه میشود.
استئوآرتریت (Osteoarthritis)
شایع ترین بیماری مفصلی است. فاکتورهای خطر شامل عوامل بیومکانیک، عوامل متابولیک، عوامل التهابی، سن، جنس و عوامل ژنتیک میشود. چاقی نیز از عوامل مستعد کننده استئوآرتریت میباشد. بیماریهای متابولیک مانند هموکروماتوز (Hemochromatosis) و اکرونوزیس (Ochronosis) با استئوآرتریت زودرس همراه هستند. موتاسیون در ژنهای کد کننده کلاژنهای تیپ II ،IX و X میتواند سبب تولید کلاژن غیرطبیعی و رخداد استئوآرتریت زودرس شود.
مقاله مرتبط: استئوآرتریت زانو: بهترین برنامه برای کاهش وزن چیست؟
زودرسترین یافته در استئوآرتریت فیبریلاسیون غضروف مفصلی است که با گذشت زمان غضروف قطعه قطعه شده و در نهایت استخوان بدون غضروف روی آن باقی خواهد ماند. در طی این مراحل تراکم استخوان زیر غضروف افزایش یافته و استئوفیتها تشکیل میگردند.
درد مهم ترین وجه مشخصه استئوآرتریت است. در ابتدا درد با فعالیت تشدید شده و با استراحت بهبود مییابد و با پیشرفت بیماری و از بین رفتن کامل غضروف مفصلی، درد در حال استراحت هم به تابلوی بیماری ممکن است اضافه شود.
مدت زمان خشکی مفاصل کوتاه و در حدود ۲۰ تا ۳۰ دقیقه است (برخلاف RA)
در استئوآرتریت اولیه مفاصل بین انگشتی انتهای پایینی و بالایی، اولین مفصل کارپومتاکارپال، مفاصل فاست مهرههای گردنی و کمری، مفصل ران، مفاصل زانو و اولین مفصل متاتارسوفالانژیال پا درگیر میشوند. درگیری مفاصل مچ دست، مچ پا، شانه و آرنج به طور اولیه در استئوآرتریت نادر است. علایم التهابی مانند گرمی و قرمزی، ضخیم شدن پرده سینوویال، در استئوآرتریت عموماً رخ نمیدهد اما تجمع مایع به خصوص در زانوها شایع است.
نشانههای چهارگانه رادیولوژیک کلاسیک برای استئوآرتریت عبارتند از:
١- تنگ شدن فضای مفصلی
۲ – وجود اسکلروز در استخوان زیر غضروف مفصلی
٣- کیستهای استخوانی کوچک در استخوان زیر غضروف مفصلی
۴- استئوفیت
لازم به ذکر است که همیشه بین شدت علایم رادیولوژیک و شدت علایم بالینی ارتباط مستقیم وجود ندارد.
درمانهای غیرجراحی عبارتند از: اصلاح شیوه زندگی، انجام فیزیوتراپی، استفاده از عصا، ضد دردهای ساده مثل استامینوفن و داروهایی مثل NSAID و تزریق مفصلی کورتون میباشد.
قبلاً جراحیهای مختلفی برای استئوآرتریت مفصل ران به کار میرفت (مثل خشک کردن مفصل مبتلا، دبریدمان مفصلی، استئوتومی) ولی امروزه با پیشرفت قابل ملاحظهای که با تعویض کامل مفصلی به وجود آمده این انوع درمانها کمتر انجام میگیرد. امروزه بهترین عمل برای درمان استئوآرتریت زانو که به درمانهای غیرجراحی پاسخ نداده باشند تعویض کامل مفصل زانو است.
بیماری های مفصلی کریستالی
نقرس (Gout)
اسید اوریک میتواند در اثر اختلال اولیه در متابولیسم پورین باشد که منجر به تولید بیش از حد اسید اوریک میشود و یا اشکال در کلیرانس کلیوی اسید اوریک دفع آن را مختل نماید. کم شدن آب بدن، اسیدوز، مصرف الکل و افزایش مرگ سلولی، همه منجر به افزایش موقتی سطح سرمی اسید اوریک شده، احتمال بروز حمله حاد نقرسی را افزایش می دهند.
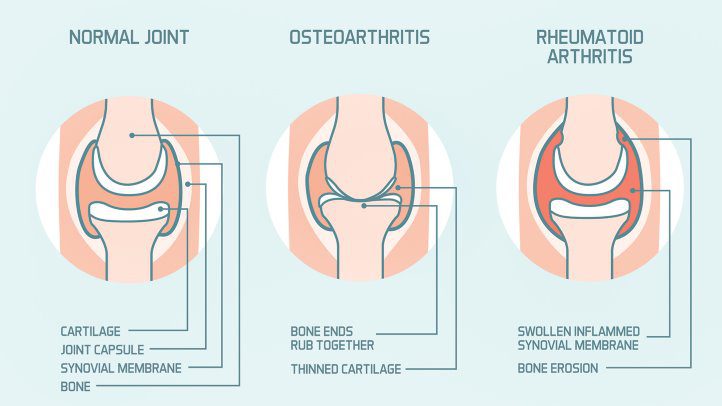
تفاوت عمدهای بین تخریب مفصل در آرتریت روماتوئید و استئوآرتریت وجود دارد:
استئوآرتریت آرتریت روماتوئید (RA)
پدیده دژنراتیو پدیده التهابی
تشکیل استئوفیت خوردگی استخوان ((erosion
اسکلــــروز استئوپـــنی
بیماری غضروف بیماری سینوویوم
کاهش فضای مفصل غیرقرینه کاهش فضای مفصل قرینه
مقاله مرتبط: راز داشتن استخوانهای سالم و قویتر
با افزایش میزان اسید اوریک تجمع آن در نقاط مختلف بدن به صورت ماکروسکوپیک یا میکروسکوپیک صورت میپذیرد (تجمع ماکروسکوپیک آن تحت عنوان توفوسهای نقرسی نامیده میشود). تجمع این ماده در داخل مفصل و یا در بافتهای اطراف مفصل در پاتوژنز حمله حاد نقرس نقش دارد.
کریستالهای اسید اوریک در مایع مفصلی باعث فعال شدن واکنش التهابی شدید در محل میشود.
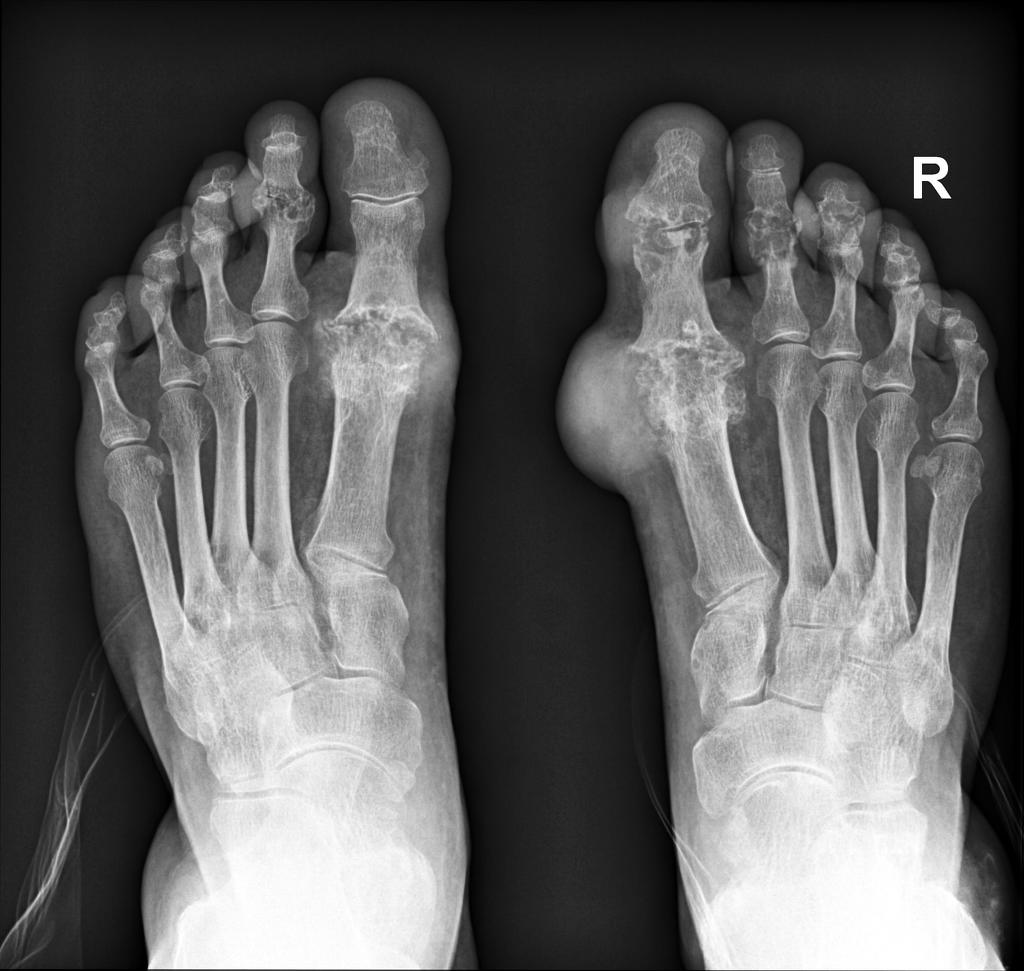
نقرس شایع ترین علت آرتريت التهابی تک مفصلی است که یک نفر را مبتلا میکند. نقرس قبل از سن قاعدگی در خانمها کمتر دیده شده و اکثراً در مردان مسن مشاهده میشود. در سن یائسگی و افزایش سن، این بیماری در خانمها هم کم و بیش دیده میشود. مشخصه آرتریت حاد نقرسی شروع سریع و تشدید شونده آن است.
شایع ترین مفصل درگیر مفصل متاتارسوفالانژیال اول پا است که این درگیری به نام پداگرا (Pod agra) نامیده میشود. همه مفاصل در بدن میتواند درگیر شود اما درگیری در مفاصل شانه، ران و مفاصل آپوفیزیال ستون فقرات نادرتر است. بورس اُلكرانن محل شایعی برای رخداد بورسیت نقرسی (Gouty Bursitis) میباشد. در این موارد تورم شدید و قرمزی معمولاً وجود دارد ولی درد شدید معمولاً نداریم.
شکل دیگر درگیری مفاصل در نقرس، آرتریت مزمن نقرسی (Chronic Gouty Arthritis) است که معمولاً منتشر بوده ممکن است علایم آرتریتهای التهابی را تقلید نماید.
اگر تجمع اسید اوریک زیاد شود، توفوسهای نقرسی بیشتر در نزدیک سطوح مفصلی در سطح تاندونهای اکستانسور و کمتر در ساختمانهای غضروفی مثل لاله گوش دیده میشود. در موارد شدید ممکن است اسید اوریک در کلیه رسوب کرده منجر به ایجاد سنگهای کلیوی شود.
تشخیص براساس یافتن کریستالهای اسید اوریک در بافتها و مایع سینوویال داده میشود. زیرا در مرحله حاد در بسیاری از بیماران سطح اسید اوریک خون طبیعی است.
در مراحل اولیه در رادیوگرافی فقط تورم نسج نرم دیده میشود. در مراحل پیشرفتهتر ضایعات بید خورده (Rat Bite یا Punched Out) که خوردگیهای کناری مفصل با حاشیههای اسکلروتیک و لبه برجسته هستند و مشخصه نقرس هستند، مشاهده میشود.
درمان این بیماری درمان طبی است. در مرحله حاد درمان با NSAID شروع میشود. در صورتی که بیمار قادر به مصرف NSAID نباشد، می توان از کلشی سین استفاده نمود. اگر به دلیل وجود اختلال در کار کلیه مصرف کلشی سین مجاز نباشد، در این صورت می توان از استروئید کوتاه مدت استفاده نمود.
در مرحله مزمن درمانهای پیشگیری شامل پرهیز غذایی از مواد غذایی دارای پورین زیاد، کاهش وزن، عدم استفاده از الكل و به خصوص آبجو و عدم استفاده از آسپیرین میباشد. استفاده از آلوپرینول (Allopurinol) که تولید اسید اوریک را کاهش میدهد در موارد خاص مفید است. البته باید توجه داشت که شروع آن باید حتماً همزمان با پروفیلاکسی با کلشی سین باشد زیرا آلوپورینول می تواند سبب حمله حاد نقرسی با مکانیسم جابجایی و ریزش کریستال های رسوب کرده شود. در موارد بروز عوارض آلوپورینول می توان از داروی پروبنسید (Probenecid) که اوریکوزوریک است، استفاده نمود.
در صورت پیدایش توفوس برداشتن توفوسهای مفصلی و دبریدمان درمان جراحی انتخابی بوده و در مراحل پیشرفته که به تخریب مفصل منجر شده باشند آرترودز مفصل و یا تعویض کامل مفصل پیشنهاد می گردد.
نقرس کاذب (Pseudo gout)
رسوب کلسیم پیروفسفات در مفاصل باعث این بیماری میشود که در طی آن کریستالهای پیروفسفات در غضروفهای مفصلی و فیبروکارتیلاژها رسوب میکنند. محلهای شایع برای این رسوب منیسکهای زانو، فیبروکارتیلاژ مثلثی در مچ دست و سیمفیزیس پوبیس است.
در خانمهای میانسال بیماری به صورت آرتریت مزمن که اساساً مچ دست و انگشتان را درگیر کرده است خود را نشان میدهد و در این موارد با RA اشتباه میشود. در بیماران مبتلا به دیابت، هیپرپاراتیروئیدی، نقرس و هموکروماتوز احتمال رخداد این عارضه بیشتر میشود. با رسوب کریستالهای هیدروکسی آپاتیت در بافتهای نرم به خصوص تاندونها و بورسها تاندینیت کلسیفیه به خصوص در تاندون سوپراسپیناتوس به وجود میآید. کریستالهای اگزالات نیز در غضروف و دیسکهای بین مهرهای رسوب مینمایند.
تشخیص این بیماران براساس دیدن کریستالهای داخل سلولی لوزی شکل در مایع مفصلی مفصل درگیر است. وجود کندروکلسینوز (Chondrocalcinosis) در رادیوگرافی ساده به نفع تشخیص نقرس کاذب است.
اساس درمان در حملات حاد استفاده از داروهای NSAID به صورت سیستمیک و تزریق داخل مفصلی کورتیکواستروئید میباشد.
بیماری های مفصلی هموفیلی
انواع اصلی آن هموفیلی A (کمبود فاکتور انعقادی ۸) و هموفیلی B (کمبود فاکتور ۹) و بیماری فون ویلبراند میباشند. هموفیلی A یا نوع کلاسیک به مراتب شایع تر از نوع B است. هموفیلی A و B به صورت وابسته به جنس و مغلوب منتقل میشود بنابراین بیماری در پسرها دیده میشود. بیماری فون ویلبراند شایع ترین بیماری خونریزی دهنده است به صورت اتوزومال غالب منتقل میشود. در انوع نسبتاً شدید میزان فاکتور ۱ تا ۵ درصد طبیعی است و به دنبال صدمه مختصر و یا ضربه غیر قابل توجه دچار خونریزیهای زیاد میشود. در نوع خیلی شدید میزان فاکتور کمتر از ۱ درصد است و بیمار دچار خونریزیهای مکرر خودبخودی میباشد.
مفاصل زانو و آرنج به ترتیب شایعترین مفاصل درگیر در این بیماری میباشد. در بیماران هموفیلی تخریب مفصل با دو مکانیسم التهابی و دژنراتیو به طور موازی رخ داده، سرعت پیشرفت تخریب بسیار بالاست.
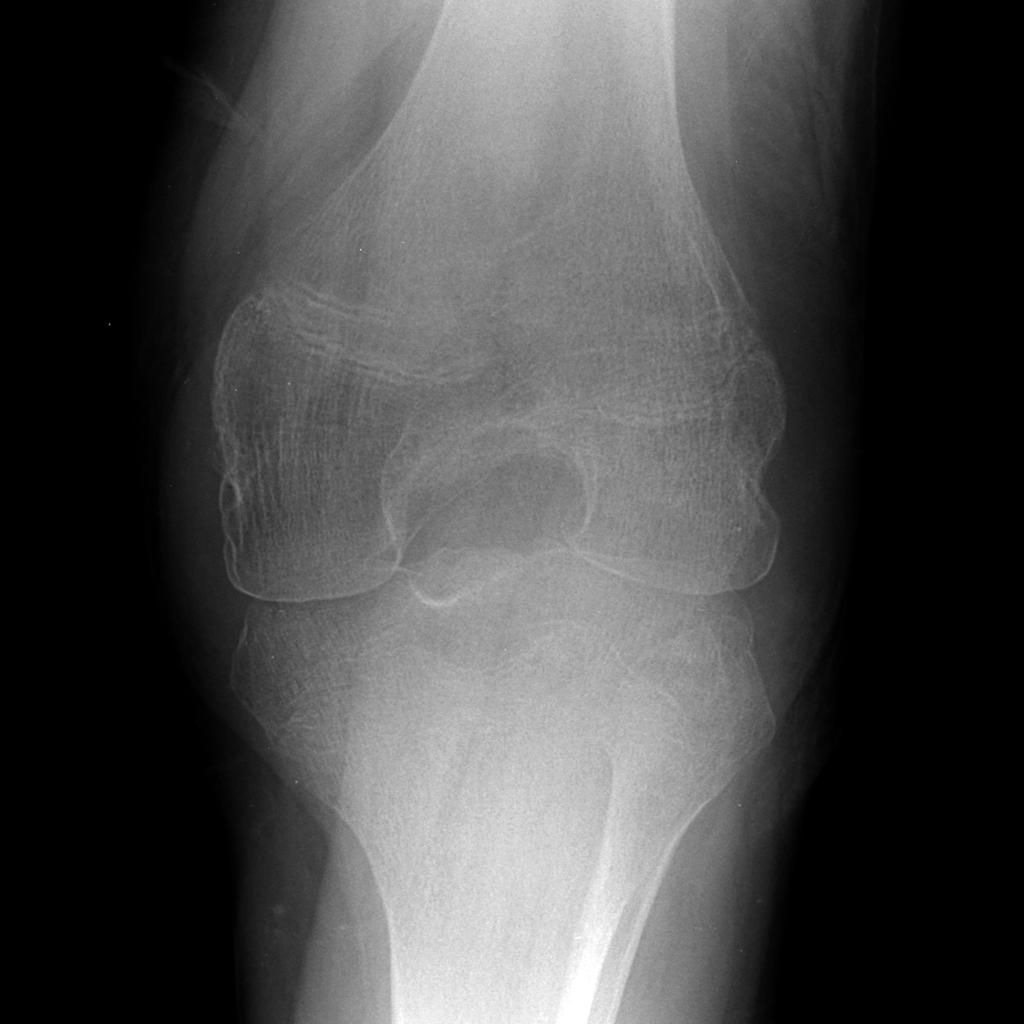
تغییرات رادیولوژیک در ابتدا به صورت تورم نسج نرم است. به تدریج با پیشرفت بیماری و ایجاد سینویت مزمن تغییرات به صورت استئوپروز، بزرگ شدن اپیفیز، کیست ساب کندرال، تنگ شدن فضای مفصلی و تشکیل استئوفیت ظاهر میگردد. در انتها آنکیلوز فیبروتیک مفصل را خواهیم داشت.
- اساس درمان همارتروز حاد بر چهار اصل تحت عنوان CT استوار است:
Rest: استراحت مفصل مبتلا که با استفاده از آتل مناسب امکان پذیر است.
Ice: كمپرس یخ برای کاهش خونریزی و تورم و درد
Concentrate: جایگزینی فاکتور مربوطه که اساس درمان است.
Elevation: بالا نگه داشتن اندام مبتلا.
- در موارد همارتروز تحت حاد اساس درمان بر جایگزینی فاکتور و فیزیوتراپی و استفاده از آتلها و ارتوزهای مناسب است.
- در مواردی که علی رغم این درمانها سینوویت بیمار باقی بماند و بیمار دچار همارتروز مکرر شود، سینووکتومی لزوم پیدا میکند. سینووکتومی به صورت جراحی یا سینووکتومی غیرجراحی با استفاده از ریفامپیسین و تتراسایکلین و یا مواد رادیواکتیو مانند فسفر ۳۲ و یا ایتریوم انجام میشود.
- در موارد همارتروز مزمن با تخریب مفصلی شدید تعویض مفصل درگیر و یا خشک کردن انجام میشود.
بیماری های مفصلی نوروپاتیک یا مفصل شاركو
تغییرات مشابه مفصل شاركو در بیمارانی که به هر دلیل حس درد و درک فضایی (Proprioception) مختل شود و بیمار همچنان به فعالیتهای فیزیکی خود ادامه دهد، رخ میدهد.
بیماریهایی از قبیل فقدان مادرزادی حس درد (Congenital Insensitivity to Pain)، آسیبهای اعصاب محیطی، نوروپاتی دیابتی، ضایعات طناب نخاعی که اختلال حس ایجاد مینمایند مانند میلومننگوسل، سیفیلیس عصبی، سیرنگومیلی، جذام و نوروپاتیهای محیطی میتوانند این عارضه را ایجاد کنند. تزریق مکرر کورتون در داخل مفصل نیز میتوان سبب رخداد علایم مفصل شاركو شود.
* در فقدان مادرزادی حس درد و در نوروپاتی دیابتی تغییرات اساساً در مفاصل تارسال و متاتارسال رخ میدهد.
* در سیرنگومیلی درگیری در شانه و آرنج شایع تر است.
* در تابس دورسالیس زانو، هیپ، مفصل مچ پا و ستون فقرات توراكولومبر محل شایع درگیری هستند.
وجود علایم سه گانه تورم، ناپایداری و عدم وجود درد در یک مفصل همواره مفصل شارکو را به عنوان یک تشخیص مهم مطرح مینماید.
در رادیوگرافی مفصل شاركو مراحل متفاوتی از تغییرات تخریبی و تغییرات هایپرتروفیک دیده میشود.
هدف درمانی در بیماری های مفصلی نوروپاتیک کاهش فشار از روی مفصل است. استفاده از گچ یا بریس برای بیحرکتسازی معمولاً اولین اقدام درمانی در این بیماران است. در مواردی که درگیری مفصل شدید است، تغییرات غضروف و استخوان زیر آن غیر قابل برگشت است، تنها اقدام درمانی محتمل آرترودز مفصل مبتلاست. انجام تعویض کامل مفصل در این بیماران به دلیل اینکه احتمال شل شدن آن بسیار بالاست توصیه نمیشود..