بیماری گوشه (Gaucher disease) در نتیجهی تجمع انواع خاصی از مواد چربی در تعدادی از اندامها بهویژه طحال و کبد ایجاد میشود. این امر موجب بزرگشدگی اندامهای مذکور گشته و میتواند عملکرد آنها را تحت تأثیر قرار دهد. مواد چربی ممکن است در بافت استخوان نیز تجمع یافته و تضعیف استخوان و افزایش احتمال شکستگی آن را به دنبال داشته باشد. همچنین بیماری ممکن است با درگیر کردن مغز استخوان، موجب اختلال در انعقاد خون شود. در افراد مبتلا به بیماری گوشه آنزیم تجزیهکنندهی مواد چربیِ مذکور، عملکرد صحیح ندارد. درمان بیمار نیز اغلب شامل تجویز جایگزین آنزیمی است. این ناهنجاری موروثی در میان مردم یهود نژاد شرقی و اروپای مرکزی (آشکِنازی) شیوع بالایی دارد. علائم بیماری در هر سنی میتواند ظاهر شود.
نشانهها
انواع متعدد بیماری گوشه وجود داشته و به تبع آن نیز علائم و نشانههای متفاوتی را حتی در یک نوع از بیماری میتوان مشاهده کرد. نوع یکِ بیماری گوشه، شایعترین نوع آن است. شدت بیماری در فرزندان یک خانواده، حتی دوقلوهای همسان، میتواند متفاوت باشد. برخی افراد مبتلا به بیماری گوشه علائم خفیفی داشته یا هیچ علامتی را بروز نمیدهند. با این حال، بسیاری از افراد مبتلا، درجات متفاوتی از مشکلات زیر را تجربه میکنند:
- ناراحتیهای شکمی: با توجه به بزرگشدگی شاخص کبد و بهخصوص طحال، شکم بیمار ممکن است متورم گشته و درد داشته باشد.
- ناهنجاریهای اسکلتی: بیماری گوشه استخوانها را تضعیف کرده و خطر بروز شکستگیهای دردناک را افزایش میدهد. همچنین ممکن است موجب اختلال در خونرسانی استخوانها و مرگ بافتی بخشی از آنها شود.
- اختلالات خونی: کاهش تعداد گلبولهای قرمز سالم در بیماری گوشه (آنمی) میتواند احساس خستگی شدید به دنبال داشته باشد. بیماری گوشه سلولهای عامل انعقاد خون را نیز تحت تأثیر قرار میدهد؛ این امر باعث افزایش احتمال بروز کبودی و خونریزیهای بینی میشود.
بهندرت بیماری گوشه با اثر بر مغز، موجب حرکات غیرعادی چشم، سفتی عضلات، دشواری در بلع و تشنج میگردد. یکی از انواع نادر بیماری در نوزادی بروز کرده و معمولاً مرگ بیمار در دو سالگی را در پی دارد.
زمان مراجعه به پزشک
در صورت بروز علائم و نشانههای مرتبط با بیماری گوشه، به پزشک مراجعه کنید.
دلایل
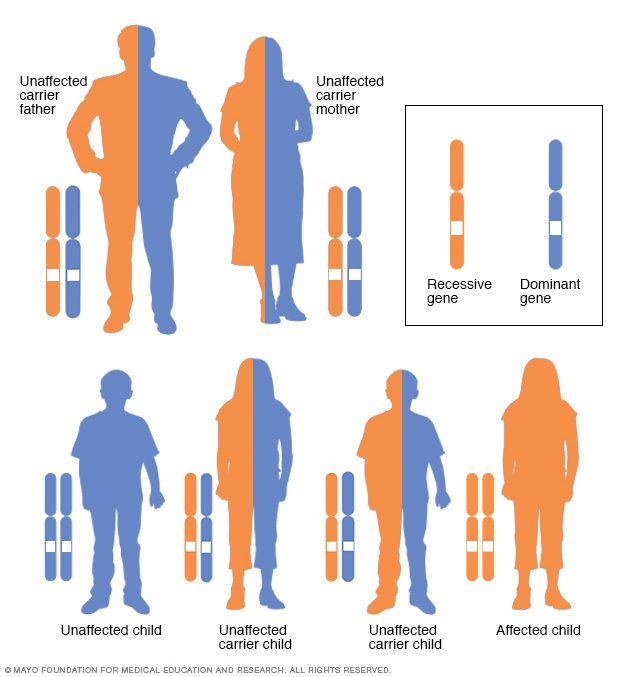
بیماری گوشه دارای الگوی توارثی اتوزومی مغلوب است؛ به این معنا که هر دو والد باید ناقل بیماری و ژن جهشیافته باشند تا بیماری در فرد ظاهر شود.
در ناهنجاری اتوزومی غالب، ژن جهشیافته ژن غالبی بوده که بر روی یکی از کروموزومهای غیرجنسی (اتوزوم) قرار دارد. تنها وجود یک ژن جهشیافته برای بروز این نوع ناهنجاری کافی است. فرد مبتلا به ناهنجاری اتوزومی غالب _پدر در شکل بالا_ به احتمال ۵۰ درصد ژن جهشیافته را به فرزند خود منتقل میکند.
عوامل خطر
مردم یهود نژاد شرقی و اروپای مرکزی (آشکِنازی) در خطر بالای بروز شایعترین نوع بیماری گوشه قرار دارند.
عوارض
بیماری گوشه میتواند منجر به عوارض زیر گردد:
- تأخیر در رشد و بلوغ کودکان
- مشکلات مربوط به شاخهی زنان و زایمان
- بیماری پارکینسون
- سرطانهایی مانند میلوما، لوسمی و لنفوما
تشخیص
طی معاینهی فیزیکی پزشک با فشار دادن شکم کودک، اندازهی کبد و طحال را ارزیابی میکند. علاوه بر این، پزشک قد و وزن کودک را با نمودارهای رشد استاندارد مقایسه کرده و سپس ممکن است انجام تستهای خاص آزمایشگاهی، تستهای تصویربرداری و مشاورهی ژنتیک را توصیه کند.
تستهای آزمایشگاهی
نمونههای خونی را میتوان از نظر وجود یا عدم وجود آنزیم مرتبط با بیماری گوشه ارزیابی کرد. آنالیز ژنتیکی نیز میتواند ابتلا به بیماری را تأیید کند.
تستهای تصویربرداری
افرادی که بیماری آنها تشخیص داده میشود، باید برای پیگیری پیشرفت بیماری، برخی تستهای دورهای از جمله موارد زیر را انجام دهند:
- تست سنجش میزان جذب پرتوهای X دوگانه۱ (DXA): این تست از پرتوهای کمانرژی X برای اندازهگیری تراکم استخوان استفاده میکند.
- MRI: این روش از امواج رادیویی و یک میدان مغناطیسی قوی برای تشخیص بزرگشدگی طحال یا کبد و درگیری یا عدم درگیری مغز استخوان استفاده میکند.
غربالگری پیش از بارداری و تستهای قبل از تولد
برخی افراد در صورت داشتن سابقهی خانوادگی ابتلا به بیماری گوشه یا تمایل به ازدواج با فردی از نژاد یهود آشکِنازی، قبل از ازدواج تحت غربالگری ژنتیکی قرار میگیرند. در برخی موارد که جنین در خطر ابتلا به این بیماری قرار دارد، پزشکان انجام تستهای قبل از تولد را توصیه میکنند.
درمان
درمانی برای بیماری گوشه وجود ندارد؛ با این حال، از انواعی از روشهای درمانی برای کنترل علائم، پیشگیری از آسیبهای برگشتناپذیر و بهبود کیفیت زندگی بیمار استفاده میشود. علائم در برخی افراد بسیار خفیف بوده و به درمان نیازی نیست. پزشک احتمالاً پایش معمول بیمار را برای ارزیابی پیشرفت بیماری و عوارض آن پیشنهاد میکند. بر اساس شرایط بیمار، دورههای زمانی پایش متفاوت است.
داروها
در بسیاری از افراد مبتلا به بیماری گوشه، در اثر شروع درمان با داروهای زیر، بهبودهایی در علائم مشاهده شده است:
- درمان با جایگزین آنزیمی: در این روش درمانی نوع مصنوعی آنزیم، جایگزین آنزیم معیوب میشود. آنزیمهای مصنوعی طی یک پروسهی سرپایی بهصورت داخلوریدی با دُز بالا در فواصل زمانی دوهفتهای به بیمار تجویز میشوند؛ البته گاهی این روش درمانی، واکنشهای آلرژیک و حساسیت به دنبال دارد.
- میگلوستات (زاوِسکا)۲: به نظر میرسد این داروی خوراکی با تولید مواد چربی تجمعیِ بیماری گوشه، تداخل پیدا میکند. از عوارض جانبی شایع این دارو میتوان به کاهش وزن و اسهال اشاره کرد.
- اِلیگلوستات (سِردِلگا)۳: این دارو در سال ۲۰۱۴ توسط سازمان غذا و دارو برای درمان شایعترین نوع بیماری گوشه به ثبت رسیده است. به نظر میرسد داروی مذکور تولید مواد چربی تجمعیِ بیماری گوشه را مهار میکند. عوارض احتمالی آن نیز شامل خستگی، سردرد، حالت تهوع و اسهال میباشد.
- داروهای پوکیاستخوان: این نوع داروها به بازسازی استخوانهای تضعیف شده در اثر بیماری، کمک میکنند.
جراحی و سایر پروسهها
در صورت شدید بودن علائم و عدم امکان استفاده از درمانهای کمتهاجمی، پزشک موارد زیر را احتمالاً توصیه میکند:
- پیوند مغز استخوان: در این پروسه سلولهای خونساز تخریبشده در اثر بیماری گوشه، برداشته شده و جایگزین میشوند. در نتیجه، علائم و نشانههای بیماری پسرفت میکند. از آنجا که این پیوند با خطر بالایی همراه است، کمتر از درمان با جایگزین آنزیمی به کار گرفته میشود.
- برداشت طحال: قبل از دسترسی همگانی به درمان با جایگزین آنزیمی، این پروسه شایعترین روش درمانی بیماری گوشه بوده است. در حال حاضر، معمولاً به عنوان آخرین راهحل شناخته میشود.
حمایت و کنار آمدن
ابتلا به بیماری مزمن شرایط سختی است؛ حال اگر مسئله، بیماری نادری همچون بیماری گوشه باشد، شرایط دشوارتر میگردد. افراد کمی از این بیماری آگاهی داشته و چالشهای روبروی فرد مبتلا را درک میکنند. ارتباط با سایر افراد مبتلا یا والدین کودکان مبتلا میتواند کمککننده باشد. در ارتباط با گروههایی حمایتی موجود در منطقه نیز میتوان از پزشک خود سؤال کرد.
پینوشت
۱. Dual energy X-ray absorptiometry
۲. (Miglustat (Zavesca
۳. (Eliglustat (Cerdelga