بیماری لوپوس چیست ؟ لوپوس را به دلیل ماهیت پیچیدهاش “بیماری هزار چهره” مینامند. طبق گزارش بنیاد لوپوس آمریکا، در ایالات متحده سالانه حدود ۱۶۰۰۰ مورد جدید ابتلا به لوپوس گزارش میشود و حدودا ۱.۵ میلیون نفر با این بیماری دست و پنجه نرم میکنند. لوپوس به ویژه در زنان و در سنین ۱۵ تا ۴۴ سال بیشتر ظاهر میشود. در سال ۲۰۱۵ پس از آن كه خوانندهی مشهور، سلنا گومز، اعلام كرد كه در دوران نوجوانی برای وی، تشخیص لوپوس داده شده و تحت معالجه این بیماری است، توجه عمومی به این بیماری جلب شد. در این مقاله به بررسی بیشتر بیماری لوپوس، انواع بیماری لوپوس و علائم آن خواهیم پرداخت و بررسی میکنیم که آیا بیماری لوپوس خطرناک است یا خیر.
آیا بیماری لوپوس واگیردار است ؟ لوپوس بیماری مسری نیست و انتقال آن از راه جنسی یا به روش دیگر ممکن نیست. اما در موارد نادر، مادران باردار مبتلا به لوپوس ممکن است کودکانی مبتلا به نوعی لوپوس به نام لوپوس نوزادی را به دنیا بیاورند.
انواع بیماری لوپوس چیست ؟
انواع لوپوس گسترهی وسیعی را شامل میشود. این مقاله به طور عمده لوپوس اریتماتوز سیستمیک (SLE) را بررسی میکند. دیگر انواع لوپوس شامل لوپوس دیسکوئید، لوپوس ناشی از مصرف دارو و لوپوس نوزادی است.
لوپوس اریتماتوی سیستمیک
SLE یا لوپوس اریتماتوز سیستمیک شایعترین نوع لوپوس است و بیماری سیستمیک محسوب میشود؛ یعنی تمام بدن را تحت تأثیر قرار میدهد. علائم این بیماری از دامنه خفیف تا شدید متغیر است. لوپوس اریتماتوز شدیدتر از انواع دیگر لوپوس مانند لوپوس دیسکوئید است؛ زیرا میتواند هر یک از اعضای بدن یا سیستم و ارگانهای بدن را تحت تأثیر قرار دهد.
این بیماری میتواند باعث ایجاد التهاب در پوست، مفاصل، ریهها، کلیهها، خون، قلب یا ترکیبی از این موارد شود. روند علائم این بیماری به شکل دورهای است. در مواقع بهبودی، فرد علامتی نخواهد داشت درحالی که در طول دوره تشدید، بیماری فعال است و علائم بیماری بوپوس ظاهر میشود.
لوپوس اریتماتوز دیسکوئید
در لوپوس اریتماتوز دیسکویید (DLE) یا لوپوس جلدی، علائم بیماری لوپوس محدود به پوست است و به شکل بثوراتی در صورت، گردن و پوست سر ظاهر میشود.
ممکن است این مناطق ضخیم و پوسته پوسته شده و زخم شود. بثورات از چند روز تا چندین سال ادامه پیدا میکنند و گاهاً عود میکنند.
طبق گفته بنیاد لوپوس آمریکا، DLE روی اندامهای داخلی تأثیر نمیگذارد، اما در حدود ۱۰ درصد از مبتلایان به DLE، بیماری به سمت SLE پیشرفت پیدا میکند. البته تشخیص این که این افراد قبلاً دارای لوپوس اریتماتوز بودند و به تازگی علائم روی پوستی را نشان دادهاند یا بیماری از DLE به سمت SLE پیشرفت کرده است، دشوار است.
لوپوس اریتماتوز جلدی تحتحاد
لوپوس اریتماتوز جلدی تحت حاد به نوعی از ضایعات پوستی اشاره دارد که در قسمتهای از بدن که در معرض آفتاب هستند، ظاهر میشود. این ضایعات منجر به ایجاد زخم نمیشوند.
لوپوس ناشی از مصرف داروها
در حدود ۱۰ درصد از مبتلایان به SLE، علائم لوپوس به دلیل واکنش به برخی از داروهای تجویزی، رخ میدهد. براساس یافتههای رفرنس جامع ژنتیکی (Genetics Home Reference)، مصرف حدودا ۸۰ دارو ممکن است منجر به این بیماری شوند که شامل برخی از داروهایی است که برای درمان تشنج و فشار خون بالا از آن ها استفاده میشود.
همچنین برخی از داروهای تیروئید، آنتی بیوتیکها، ضد قارچها و قرصهای ضدبارداری خوراکی هستند. لوپوس ناشی از دارو به طور معمول پس از قطع مصرف دارو از بین میرود.
داروهایی که منجر به این نوع لوپوس میشوند عبارتند از:
- هیدرالازین، داروی ضد فشارخون
- پروکائین آمید، داروی آریتمی قلب
- ایزونیازید، آنتی بیوتیک مورد استفاده در درمان سل
لوپوس نوزادی
بیشتر نوزادان متولدشده از مادران مبتلا به SLE ، سالم هستند. البته، حدودا ۱ درصد از زنان دارای اتوآنتیبادیهای مربوط به لوپوس، صاحب نوزاد مبتلا به لوپوس نوزادی میشوند. زن باردار همچنین ممکن است مبتلا به سندرم شوگرن باشد و یا فاقد هرگونه علائمی باشد.
سندرم شوگرن یکی از بیماریهای خودایمنی است که اغلب همراه با لوپوس اتفاق میافتد و علائم اصلی آن شامل خشکی چشم و خشکی دهان است.
نوزادان مبتلا به لوپوس نوزادی ممکن است در ابتدای تولد دچار تورم پوستی، مشکلات کبدی و افت تعداد سلولهای خونی شوند. حدود ۱۰ درصد از آنها کم خونی خواهند داشت. ضایعات معمولاً بعد از چند هفته از بین می روند. در برخی از نوزادان، انسداد قلبی مادرزادی دیده میشود که در آن قلب نمیتواند عمل پمپاژ طبیعی و ریتمیک را تنظیم کند و ممکن است نوزاد به یک دستگاه ضربان ساز احتیاج داشته باشد. آیا لوپوس کشنده است ؟ بله در صورت بروز مشکلات قلبی بیماری لوپوس زندگی نوزاد را به خطر میاندازد.
لازم است که زنان مبتلا به SLE یا سایر اختلالات مربوط به خودایمنی در دوران بارداری تحت مراقبت پزشک باشند.
علت بیماری لوپوس چیست ؟
لوپوس یک بیماری خود ایمنی است، اما علت دقیق آن مشخص نیست.
سیستم ایمنی بدن از بدن محافظت می کند و با آنتیژنها مانند ویروسها، باکتریها و میکروبها مبارزه میکند. این کار را با تولید پروتئینهایی به نام آنتی بادی انجام میدهد. گلبولهای سفید یا لنفوسیتهای B این پادتنها را تولید میکنند.
هنگامی که فرد به یک بیماری خودایمنی مانند لوپوس مبتلا است، سیستم ایمنی بدن نمیتواند بین مواد خارجی یا آنتیژنها و بافت سالم تمایز قائل شود. در نتیجه، سیستم ایمنی بدن آنتیبادیهایی را هم در برابر بافت سالم و هم در برابر آنتیژنها تولید میکند که باعث تورم، درد و آسیب بافتی میشود.
شایعترین نوع آنتیبادی که در افراد مبتلا به لوپوس ایجاد میشود، آنتیبادی ضدهستهای (ANA) است. آنتیبادی ضدهستهای با بخشهایی از هسته سلول، که مرکز فرماندهی سلول است، واکنش میدهد.
این آنتیبادیها در خون در گردشاند و از غشای برخی از سلولهای بدن عبور میکنند. سپس آنتیبادیهای وارد شده به DNA موجود در هستهی این سلولها حمله میکنند. به همین دلیل است که علائم بیماری لوپوس فقط در بعضی از اندامها ظهور مییابد.
چرا سیستم ایمنی بدن دچار اشتباه میشود؟
چندین عامل ژنتیکی احتمالاً در بروز لوپوس اریتماتوز سیستمیک تأثیر میگذارد.
برخی از ژنها در بدن به عملکرد سیستم ایمنی کمک میکنند. در افراد مبتلا به SLE، تغییر در این ژنها عملکرد سیستم ایمنی بدن را مختل میکند. به گفته رفرنس جانع ژنتیکی، این تئوری احتمالی به مرگ سلولی که یک فرآیند طبیعی برای بازسازی سلولهای بدن میباشد، مربوط است.
در واقع، محققان بر این باورند که به دلیل نقص ژنتیکی، بدن از دست سلولهای مرده خلاص نمیشود. این سلولهای مرده باقی مانده و موادی را آزاد میکنند که باعث نقص سیستم ایمنی بدن میشوند.
عوامل خطر بیماری لوپوس چیست : هورمونها، ژنها و محیطزیست
لوپوس در پاسخ به عوامل متعددی ایجاد میشود. این عوامل میتوانند هورمونی، ژنتیکی، محیطی یا ترکیبی از این موارد باشند.
۱. عوامل هورمونی
هورمونها مواد شیمیاییای هستند که بدن، آنها را برای کنترل و تنظیم فعالیت برخی سلولها یا اندامهای خاص تولید میکند. فعالیت هورمونی میتواند عوامل خطر زیر را نیز توجیح کند:
جنسیت: مؤسسه ملی بهداشت ایالات متحده آمریكا اعلام كرده است كه زنان نه برابر بیشتر از مردان مبتلا به لوپوس میشوند.
سن: علائم و تشخیص لوپوس، غالباً در سنین ۱۵ تا ۴۵ سالگی، در سنین باروری اتفاق میافتد. طبق گزارش رفرنس جامع ژنتیکی، در ۲۰ درصد موارد، بروز لوپوس بعد از سن ۵۰ سالگی رخ میدهد.
از آن جایی که ۹ نفر از ۱۰ مورد ابتلا به لوپوس از میان زنان است، محققان به دنبال ارتباط احتمالی استروژن و لوپوس هستند. استروژن هم در مردان و هم زنان تولید میشود، اما تولید آن در زنان بیشتر است.
در یک بررسی که در سال ۲۰۱۶ منتشر شد، دانشمندان مشاهده کردند که استروژن میتواند بر فعالیت ایمنی بدن تأثیر بگذارد و آنتی بادیهای لوپوس را در موشهایی که مستعد ابتلا به لوپوس هستند القا کند. این مشاهده تا حدودی توضیح میدهد که چرا بیماریهای خودایمنی در زنان بیشتر از مردان رخ میدهد.
شاید این مقاله نیز برای شما مفید باشد: ارتباط استروژن و پاسخ ایمنی سلولهای T در بیماریهای خودایمنی
در سال ۲۰۱۰، محققان در مجلهی روماتولوژی بیان کردند که زنان مبتلا به لوپوس، درد و خستگی شدیدتری را در دوران قاعدگی تجربه میکنند. این نشان میدهد که در این زمان احتمال شعله رو شدن بیماری بیشتر است.
البته شواهد کافی برای تأیید این که استروژن باعث لوپوس میشود، وجود ندارد. اگر رابطهای میان این دو وجود داشته باشد، درمان مبتنی بر استروژن میتواند شدت لوپوس را تنظیم کند. با این حال، پیش از اینکه پزشکان بتوانند درمانهایی مبتی بر استروژن را ارائه دهند، انجام تحقیقات بیشتر ضرورت دارد.
۲. عوامل ژنتیکی
محققان موفق به اثبات عامل ژنتیکی خاصی که باعث ابتلا به لوپوس شود، نشدهاند، هرچند که در بعضی از خانوادهها بروز بیماری لوپوس بیشتر دیده میشود. عوامل ژنتیکی ممکن است به دلایل زیر عوامل خطر ابتلا به لوپوس باشد:
نژاد: افراد از هر نژادی میتوانند به لوپوس مبتلا شوند، اما در افراد رنگین پوست، در مقایسه با جمعیت سفیدپوست، بروز علائم بیماری لوپوس دو تا سه برابر بیشتر دیده میشود. همچنین در زنان اسپانیایی، آسیایی و آمریکاییهای بومی بیشتر دیده میشود.
سابقه خانوادگی: شخصی که خویشاوند درجه یک یا درجه دو مبتلا به لوپوس دارد، بیشتر در معرض خطر ابتلا به آن است.دانشمندان ژنهای خاصی را شناسایی کردهاند که ممکن است در ایجاد لوپوس نقش داشته باشند، اما شواهد کافی برای اثبات تاثیر آنها بر بیماری وجود ندارد.
در مطالعات روی دوقلوهای یکسان، حتی اگر در کنار هم بزرگ شوند و در معرض محیط های یکسانی قرار بگیرند، ممکن است یکی از دوقلوها دچار لوپوس شود و دیگری نه.
براساس مطالعهای که در سال ۲۰۱۷ در سمینارهای آرتریت و روماتیسم در سال ۲۰۱۷ منتشر شده است، اگر یکی از دو قل، مبتلا به لوپوس باشد، ۲۵ درصد احتمال دارد این بیماری در قل دیگر نیز بروز یابد.
لوپوس در افرادی که سابقه خانوادگی این بیماری را ندارند نیز اتفاق میافتد، اما ممکن است بیماریهای خود ایمنی دیگری نیز در خانواده وجود داشته باشد. نمونههایی از این بیماریهای خود ایمنی شامل تیروئیدیت، آنمی همولیتیک و ترومبوسیتوپنی پورپورا ایدیوپاتیک است.
به گفتهی برخی منابع، تغییر در کروموزومهای X نیز ممکن است خطر ابتلا به لوپوس را ایجاد کنند.
۳. عوامل محیطی
عوامل محیطی مانند مواد شیمیایی یا ویروسها ممکن است در ایجاد لوپوس در افرادی که از نظر ژنتیکی مستعد هستند، نقش داشته باشند. عوامل محتمل محیطی شامل موارد زیر است:
- استعمال دخانیات: افزایش تعداد موارد ابتلا در دهههای اخیر، ممکن است ناشی از قرار گرفتن بیشتر در معرض دخانیات بیشتر باشد.
- قرار گرفتن در معرض نور خورشید: برخی اظهار داشتند که نور آفتاب محرک بیماری است.
- داروها: حدود ۱۰ درصد موارد ممکن است مربوط به عوارض دارو باشد.
- عفونتهای ویروسی: برخی عفونتهای ویروسی ممکن است در افرادی که مستعد ابتلا به SLE هستند، باعث بروز علائم بیماری لوپوس شود.
آیا بیماری لوپوس واگیردار است ؟ لوپوس مسری نیست و فرد نمیتواند آن را از طریق رابطه جنسی منتقل کند.
تاثیر میکروبیوتای روده در بیماری لوپوس چیست ؟
دانشمندان در حال بررسی فلور میکروبی روده به عنوان یک عامل احتمالی در توسعه و بروز لوپوس هستند.
در سال ۲۰۱۸ تحقیقی در میکروبیولوژی کاربردی و محیطی منتشر شد که خاطرنشان کرد که تغییرات خاص در میکروبیوتای روده در افراد و موشهای مبتلا به لوپوس وجود دارد. تحقیقات بیشتر در این زمینه در حال انجام است.
آیا بیماری لوپوس خطرناک است و کودکان در معرض خطر هستند؟
لوپوس در كودكان زیر ۱۵ سال نادر است مگر این که بیماری از مادر به فرد منتقل شده باشد. در این حالت، کودک ممکن است از مشکلات قلبی، کبدی یا پوستی مرتبط با لوپوس رنج ببرد.
در نوزادان مبتلا به لوپوس نوزادی احتمال ابتلا به بیماری خود ایمنی دیگر در طول زندگی بیشتر است.
علائم لوپوس چیست ؟
علائم بیماری لوپوس در دورههای شعله ور شدن بیماری بروز مییابد. بین دورههای شعله ور شدن، معمولاً علائم کمی در افراد دیده میشود و یا هیچ عارضهای دیده نمیشود. لوپوس دارای طیف گستردهای از علائم است، که شامل:
- خستگی
- از دست دادن اشتها و کاهش وزن
- درد یا تورم در مفاصل و عضلات
- تورم در پاها یا دور چشم
- غدد متورم یا غدد لنفاوی
- بثورات پوستی، به دلیل خون ریزی در زیر پوست
- زخمهای دهانی
- حساسیت به نور خورشید
- تب
- سردرد
- درد قفسه سینه هنگام تنفس عمیق
- ریزش مو غیرمعمول
- انگشتان رنگ پریده یا بنفش کمرنگ ناشی از سرما و استرس (پدیده رینود)
- آرتروز
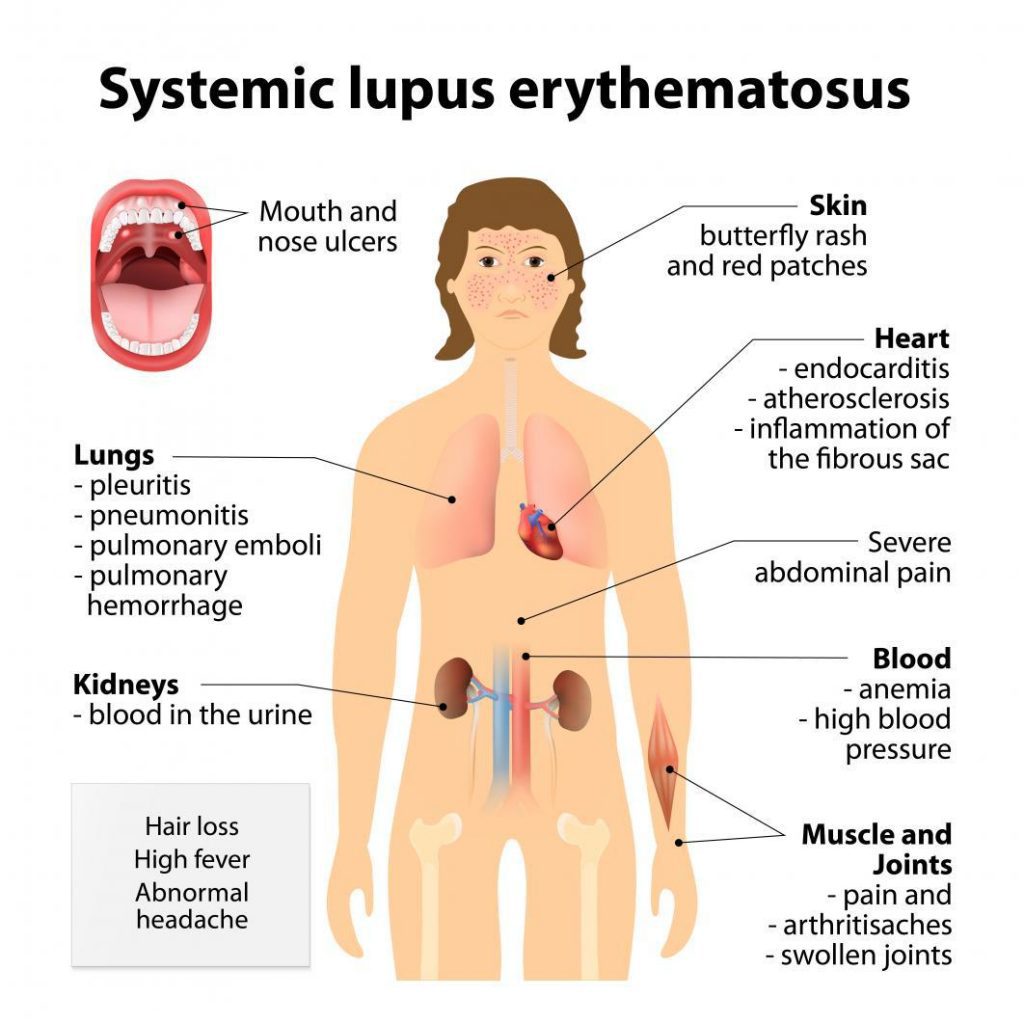
در سایر سیستمهای بدن علائم لوپوس چیست ؟
لوپوس همچنین میتواند روی ارگانهای زیر تأثیر بگذارد:
- کلیهها: التهاب کلیهها (نفریت) باعث میشود بدن برای حذف مواد زاید و سایر سموم به شدت دچار مشکل شود. حدود ۱ نفر از هر ۳ نفر مبتلایان به لوپوس دچار مشکلات کلیوی خواهند شد.
- ریهها: ممکن است بعضی از افراد به پلوریت، التهاب پردهی پوشانندهی حفره قفسه سینه، مبتلا شوند که باعث درد قفسه سینه به خصوص حین تنفس میشود. پنومونی نیز محتمل است.
- سیستم عصبی مرکزی: لوپوس بعضاً بر روی مغز یا سیستم عصبی مرکزی نیز تأثیر میگذارد. علائم آن شامل سردرد، سرگیجه، افسردگی، اختلال در حافظه، مشکلات بینایی، تشنج، سکته مغزی یا تغییر در رفتار است.
- رگ های خونی: گاهاً واسکولیت یا التهاب رگهای خونی بروز مییابد که میتواند بر گردش خون تأثیر بگذارد.
- خون: لوپوس میتواند باعث کمخونی، لکوپنی (کاهش تعداد گلبولهای سفید) یا ترومبوسیتوپنی (کاهش تعداد پلاکتهای موثر در لخته شدن در خون) شود.
- قلب: التهاب قلب میتواند به شکل میوکاردیت و اندوکاردیت شود. این بیماری همچنین میتواند بر غشای اطراف قلب تأثیر بگذارد و باعث پریکاردیت شود. درد قفسه سینه یا سایر علائم محتمل است. اندوکاردیت میتواند به دریچههای قلب آسیب برساند و باعث ضخیم شدن و رشد سطح دریچه و سوفل قلب شود.
سایر عوارض بیماری لوپوس چیست ؟
ابتلا به لوپوس خطر ابتلا به تعدادی از مشکلات بهداشتی دیگر را هم افزایش میدهد:
- عفونت: همرمان با بیماری، بروز عفونت محتملتر میشود زیرا هم لوپوس و هم درمانهای آن سیستم ایمنی بدن را تضعیف میکنند. عفونتهای شایع شامل عفونتهای دستگاه ادراری، عفونتهای تنفسی، عفونتهای مخمر، سالمونلا، تبخال و زونا است.
- مرگ بافت استخوانی: این اتفاق در هنگامی که خون رسانی به استخوان کاهش یافته است، رخ میدهد. شکستگیهای کوچک در استخوان ایجاد میشود که سرانجام باعث متلاشی شدن استخوان میشود. این بیماری معمولاً مفصل ران را تحت تاثیر قرار میدهد.
- عوارض حاملگی: در زنان مبتلا به لوپوس خطر سقط، زایمان زودرس و پره اکلامپسی، وضعیتی که زن فشار خون بالایی دارد، بیشتر است. برای کاهش خطر بروز این عوارض، پزشکان غالباً توصیه میکنند تا زمانی که بیمار حداقل ۶ ماه تحت کنترل درمانی لوپوس باشد و تا آن زمان حاملگی را به تاخیر بیاندازد.
طبقه بندی ۱۱ گانه علائم لوپوس چیست ؟
کالج آمریکایی روماتولوژی یک طرح طبقه بندی استاندارد برای تأیید تشخیص ارائه میکند. اگر فردی ۴ مورد از ۱۱ معیار را داشته باشد، پزشک احتمال ابتلا به لوپوس را مطرح میکند. ۱۱ معیار عبارتند از:
- بثورات پروانهای: بثورات پروانهای شکل که در سراسر گونهها و بینی ظاهر میشود.
- بثورات دیسکوئید: تکههایی به رنگ قرمز ایجاد میشوند.
- حساسیت به نور: نوعی از بثورات پوستی که بعد از قرار گرفتن در معرض نور خورشید ظاهر میشوند.
- زخم دهان یا بینی: معمولاً بدون درد است.
- آرتریت غیر فرساینده: باعث از بین رفتن استخوانهای اطراف مفاصل نمی شود، اما در ۲ یا بیشتر مفاصل محیطی حساسیت، تورم یا افیوژن وجود دارد.
- پریکاردیت یا پلوریت: التهاب روی لایه اطراف قلب (پریکاردیت) یا ریه ها (پلوریت).
- اختلال کلیه: در صورت بروز مشکل کلیوی، آزمایشات نشان میدهد که میزان زیادی پروتئین یا سلول در ادرار وجود دارد.
- اختلال عصبی: فرد دچار تشنج، روان پریشی یا مشکلات تفکر و استدلال میشود.
- اختلال هماتولوژیک (خونی): کم خونی همولیتیک، با تعداد گلبولهای سفید خون کم و یا تعداد پلاکت کم خون وجود دارد.
- اختلال ایمونولوژیک: آزمایشات نشان دهنده وجود آنتی بادیهای DNA دو رشتهای (dsDNA)، آنتی بادیهای Sm یا آنتی بادیهای کاردیولیپین هستند.
- ANA مثبت: آزمایش ANA مثبت است و فرد هیچ دارویی را برای تحریک آن استفاده نکرده است.
این سیستم موارد اولیه و خفیف را نیز از دست نمیدهد. تشخیص منفی کاذب، محتمل است زیرا علائم و نشانههای لوپوس کاملاً اختصاصی نیستند.
از طرف دیگر، برخی از آزمایشهای خونی میتواند منجر به تشخیص مثبت کاذب شود، زیرا افراد بدون لوپوس میتوانند آنتی بادیهای مشابه با افراد مبتلا را داشته باشند.
راه تشخیص بیماری لوپوس چیست ؟
تشخیص به دلیل علائم متنوعی که شبیه علائم بیماریهای دیگر است، میتواند دشوار باشد. پزشک در مورد علائم سؤال میکند، معاینه جسمی را انجام میدهد و سابقه پزشکی شخصی و خانوادگی را میگیرد و همچنین ۱۱ معیار ذکر شده در بالا را بررسی میکنند.
و ممکن است آزمایش خون و سایر آزمایشات آزمایشگاهی را درخواست نماید.
نشانگرهای زیستی یا بیومارکرها
بیومارکرها آنتی بادیها، پروتئینها، ژنتیک و سایر عواملی هستند که میتوانند به پزشک نشان دهند که چه چیزی در بدن در حال رخ دادن است یا چگونه بدن در حال واکنش به درمان است.
این بیومارکرها ابزار بسیار مفیدی هستند زیرا حتی اگر هیچ علایمی وجود نداشته باشد نشان میدهند که فرد دچار بیماری است یا خیز. لوپوس به روشهای مختلفی روی افراد تأثیر میگذارد. این امر یافتن نشانگرهای زیستی قابل اعتماد را دشوار میکند. با این وجود، ترکیبی از آزمایش خون و سایر تحقیقات میتواند به پزشک در تأیید تشخیص کمک کند.
آزمایش خونی
آزمایش خون میتواند در صورت وجود نشانگرهای زیستی خاص اطلاعاتی را در مورد بیماری خود ایمنی، در اختیار فرد قرار دهد.
۱) آنتی بادی ضد هستهای
حدود ۹۵ درصد از مبتلایان به لوپوس در آزمایش ANA نتیجه مثبتی میگیرند. برخی اوقات در برخی از افراد برای ANA مثبت گزارش میشود، درحالی که لوپوس ندارند. سایر آزمایشات باید تشخیص را تأیید کنند.
۲) آنتی بادی های ضد فسفولیپید
آنتی بادیهای ضد فسفولیپید (APL) نوعی آنتیبادی است که علیه فسفولیپیدها به کار میرود. APL در ۵۰ درصد از مبتلایان به لوپوس وجود دارد. افراد بدون لوپوس نیز میتوانند APL داشته باشند.
در فرد مبتلا به APL خطر بیشتری برای لخته شدن خون، سکته مغزی و فشار خون ریوی وجود دارد. همچنین احتمال بروز عوارض حاملگی از جمله اسقط نیز بیشتر است.
۳) آزمایش آنتی بادی ضد DNA
حدود ۷۰ درصد از مبتلایان به لوپوس دارای یک آنتیبادی معروف به آنتی بادی ضد DNA هستند. نتیجه تست احتمالاً زمان شعله ور شدن بیماری مثبت است.
۴) آنتیبادی ضد dsDNA
آنتی بادی DNA دو رشتهای (ضد dsDNA) یک نوع خاص از آنتی بادی ANA است که در حدود ۳۰ درصد از مبتلایان به لوپوس دیده میشود. کمتر از ۱ درصد از افراد بدون لوپوس نیز این آنتیبادی را دارند. اگر آزمایش مثبت باشد، به این معنا است که فرد نوع جدیتری از لوپوس مانند نفریت لوپوس یا لوپوس کلیوی ایجاد دارند.
۵) آنتی بادی ضد اسمیت
حدود ۲۰ درصد از مبتلایان به لوپوس آنتی بادی از Sm دارند، که یک ریبونوکلئوپروتئین است که در هسته سلول وجود دارد. در کمتر از ۱ درصد از افراد بدون لوپوس نیز این آنتی بادی وجود دارد. در افراد با سایر بیماریهای روماتیسمی به صورت نادر وجود دارد. به همین دلیل، فرد مبتلا به آنتی بادی ضد اسمیت احتمالاً مبتلا به لوپوس است. معمولاً در لوپوس کلیوی مثبت نمیشود.
۶) آنتی بادی ضد U1RNP
حدود ۲۵ درصد از مبتلایان به لوپوس آنتیبادی ضد U1RNP و کمتر از ۱ درصد از افراد بدون لوپوس این آنتی بادی را در بدن خود دارند. این آنتیبادی در پدیده رینود، آرتروپاتی جکوود، که ناهنجاری دست به دلیل آرتروزاست، نیز مثبت میشود.
۷) آنتیبادیهای ضد Ro / SSA و ضد La / SSB
بین ۳۰ تا ۴۰ درصد از مبتلایان به لوپوس آنتی بادی ضد Ro / SSA و ضد La / SSB دارند. این موارد همچنین در ابتلا به سندرم شوگرن اولیه و در مبتلایان به لوپوس نیز وجود دارد که آزمایش ANA را منفی میکنند. در حدود ۱۵ درصد از افراد بدون لوپوس نیز به مقدار کمی وجود دارند و میتوانند با سایر بیماریهای روماتیسمی مانند آرتریت روماتوئید بروز کنند.
اگر یک مادر آنتیبادی ضد Ro و ضد La داشته باشد، احتمال بیشتری وجود دارد که نوزادی که به دنیا میآید، دچار لوپوس نوزادی شود. فرد مبتلا به لوپوس که مایل به باردار شدن است، آزمایشاتی را برای تشخیص این آنتی بادی انجام میدهد.
۸) آنتی بادیهای ضد هیستون
آنتیبادیهای ضد هیستونی پروتئینهایی هستند که در ساختار DNA نقش دارند. افراد مبتلا به لوپوس ناشی از مصرف دارو، معمولاً این آنتیبادی ها را دارند و افراد مبتلا به SLE ممکن است آنها را داشته باشند. با این وجود، لزوماً تشخیص لوپوس را تأیید نمی کنند.
آزمایش مکمل سرم (خون)
آزمایش مکمل سرم میزان پروتئینهایی را که بدن هنگام بروز التهاب مصرف میکند ، اندازه گیری میکند. اگر فردی سطح مکمل کمی داشته باشد، نشاندهنده ی این است که التهاب در بدن وجود دارد و SLE فعال است.
آزمایش ادرار
آزمایش ادرار میتواند به تشخیص و نظارت بر اثرات لوپوس بر کلیهها کمک کند. وجود پروتئین، گلبولهای قرمز، گلبولهای سفید و کپسولهای سلولی، همگی میتوانند به اثبات عملکرد کلیهها کمک کنند. برای برخی از آزمایشات، فقط یک نمونه ضروری است اما برای برخی دیگر، فرد نیاز به جمع آوری نمونه ادرار ۲۴ ساعت دارد.
بیوپسی بافت
پزشک همچنین از بیوپسیها که معمولاً از پوست یا کلیه برای بررسی هرگونه آسیب یا التهاب گرفته میشود، استفاده میکند. تستهای تصویربرداری پرتوهای ایکس و سایر آزمایشهای تصویربرداری میتوانند به پزشکان کمک کنند تا اندام هایی که از لوپوس آسیب دیدهاند را تشخیص دهند.
تستهای مانیتورینگ
آزمایشات در حال انجام میتواند نشان دهد که چگونه لوپوس به مرور زمان بر شخص تأثیر میگذارد یا بدن شما با چه کیفیتی پاسخگوی درمان است.
آیا بیماری لوپوس باعث مرگ میشود ؟ درمان و داروهای خانگی
در حال حاضر درمانی برای لوپوس وجود ندارد، اما افراد میتوانند علائم خود را با تغییر در شیوه زندگی و مصرف داروها مدیریت کنند.
اهداف درمان :
- جلوگیری یا مدیریت دورههای شعله وری
- کاهش خطر آسیب دیدگی اعضای بدن
داروها در موارد زیر کمک کننده هستند:
- کاهش درد و تورم
- تنظیم فعالیت سیستم ایمنی بدن
- تعادل هورمونها
- کاهش و جلوگیری از آسیبهای مفاصل و اعضای بدن
- کنترل فشار خون
- کاهش خطر عفونت
- کنترل کلسترول خون
معالجه دقیق به چگونگی تأثیر لوپوس به فرد بستگی دارد. بدون درمان، ممکن است بیماری شعلهور شود که عواقب تهدید کنندهای برای حیات فرد دارد.
موارد زیر میتواند به تسکین درد یا کاهش خطر شعله ور شدن بیماری کمک کنمد:
- استفاده از گرما و سرما
- شرکت در فعالیتهای مراقبه از جمله یوگا
- ورزش منظم
- در صورت امکان اجتناب از قرار گرفتن در معرض آفتاب
- دوری از استرس
برخی از افراد از مکمل thunder-god vine استفاده میکنند. با این حال، مرکز ملی سلامت (NCCIH) هشدار میدهد که این مواد میتواند سمی باشد. لازم است که قبل از استفاده با پزشک صحبت کنید.
نگاه کلی
در گذشته بقا در افرادی که برای آنها تشخیص لوپوس داده میشد معمولاً بیش از ۵ سال نبود.
طبق گفته موسسه ملی بهداشت، درمان میتواند طول عمر فرد را به میزان قابل توجهی افزایش دهد. با درمان مؤثر همچنین میتوان لوپوس را مدیریت کرد؛ به طوری که فرد بتواند زندگی سالم و فعالی داشته باشد.
از آن جایی که امروزه دانشمندان به اطلاعات بیشتری در مورد ژنتیک دست پیدا کردهاند، پزشکان امیدوارند که روزی بتوانند دلوپوس را مراحل اولیه تشخیص دهند. با این کار پیشگیری از عوارض قبل از بروز، آسان تر میشود. گاهی اوقات افراد تصمیم میگیرند که به یک کارآزمایی بالینی بپیوندند، زیرا با این کار میتواند به داروهای جدید دسترسی پیدا کنند. بای دریافت اطلاعات بیشتر درباره کارآزماییهای جدید به این سایت زیر مراجعه کنید.
